本体感觉神经肌肉促进技术结合24h姿势管理对脑卒中偏瘫患者康复护理中的应用*
申红梅张亚楠 常江华
新乡市中心医院(新乡医学院第四临床学院)康复科 (河南 新乡 453000)
研究报道[1],约70%~80%脑卒中患者出现上肢功能障碍,6个月后存在30%~60%存在继续上肢功能障碍。又有研究统计称[2],我国40岁以上人群脑卒中发病率达到了11.2%,致残率高达70%以上。异常的姿势控制能力及平衡能力可增加跌倒风险[3]。由此,提高脑卒中偏瘫患者躯干控制及平衡能力是改善患者生活质量,促进康复治疗的关键。本体感觉神经肌肉促进技术(PNF)是美国康复治疗师Herman Kabat于20世纪40年代首次提出,应用本体感觉刺激促进肌肉收缩、增强肌力、关节稳定性、增强活动协调性、扩大关节活动度、促进功能活动的方法[4]。24h姿势管理是一种持续性姿势管理,24小时姿势管理是一种持续性的姿势管理,它在疾病、损伤或手术后的康复过程中起到重要作用,这种姿势管理的目的是保持患者的身体正确对齐和平衡,促进康复,预防并减少并发症的发生[5]。本次研究主要探讨本体感觉神经肌肉促进技术结合24h姿势管理对脑卒中偏瘫患者躯干控制及平衡能力的影响,现报告如下。
1 资料与方法
1.1 研究对象选取2020年9月至2022年9月在本院就诊的脑卒中偏瘫患者70例。
纳入标准:符合脑卒中诊断标准;病程>2周;患者生命体征均处于稳定状态;首次确诊为脑卒中;既往具有腔隙性脑梗死病史;年龄18~80岁;患侧下肢Brunnstrom分期≤Ⅲ期,且改良Ashworth量表≤2级;可耐受坐位30min;简易认知状态检查量表(MMSE)≥24分;符合本体感觉神经肌肉促进技术适应症;可配合治疗。排除标准:佩戴起搏器、颅内存在金属植入物或颅骨缺损、癫痫等;处于妊娠期或哺乳期;伴有严重全身性疾病;合并呼吸系统疾病;严重脏器功能障碍;肢体明显缺损;存在其他影响下肢运动的疾病;下肢严重感染、截肢、风湿或类风湿性关节炎;严重视力、听力或言语障碍;合并精神系统异常;正在参与其他临床研究。随机分组,即对照组和观察组,均35例。对照组:男性23例,女性12例,年龄范围为50~65岁,平均年龄(56.51±5.92)岁,病程范围为30~60d,平均病程(45.47±11.22)d,卒中类型:脑梗死25例,脑出血10例,病变部位:左侧19例,右侧16例。观察组:男性22例,女性13例,年龄50~66岁,平均年龄(56.42±5.81)岁,病程30~60d,平均病程(45.52±11.11)d,卒中类型:脑梗死27例,脑出血8例,病变部位:左侧20例,右侧15例。两组一般资料比较,P>0.05。
1.2 研究方法所有患者均进行常规基础治疗和护理,对照组常规康复训练,观察组增加本体感觉神经肌肉促进技术结合24h姿势管理。
1.2.1 对照组 良肢位摆放指导,指导患者及家属进行良肢位摆放,在平卧位中,要确保患者的脊柱处于正常自然曲度的位置,头部轻微向上抬起并稍微侧转,以保持通气道畅通;在侧卧位中,要确保患者的头部与身体成一直线,保持脊柱的正常曲度,为了保持舒适和稳定,可以垫上适当的枕头或抱枕来支撑膝关节、踝关节和手臂等关节;在坐位姿势中,要确保患者的脊柱保持正常曲度,肩部放松,双腿放下,脚底着地,为了保持平衡和稳定,可以使用垫子或靠垫来支撑腰部和背部。患侧肢体被动及主动训练,具体的被动训练包括屈髋屈膝、髋内收内旋、踝关节内外翻等动作。医护人员或康复师通过手动或采用辅助器具,如支架、滑轮系统等,对患侧肢体进行适当的牵引、屈伸、旋转等动作。旨在锻炼患侧肌肉和关节的灵活性,促进血液循环,减轻术后或受伤后的肿胀和疼痛;主动训练是患者自己主动参与并进行肢体运动,以增强肌力、恢复协调性和功能性运动能力。根据患者的具体情况和康复目标,可以进行一系列的主动训练,如主动屈髋屈膝、主动髋内收内旋、主动踝关节内外翻等动作。患者可以通过踢腿、抬腿、扭腰等动作,以及使用辅助器具如弹力带、活动器械等进行主动训练。这些训练有助于恢复患侧肌肉力量、活动范围和协调性,提高患者的日常功能能力。60min/次,1次/d,5d/周,连续4周,训练时间及训练强度等均依据患者耐受情况进行调整。
1.2.2 观察组 (1)PNF技术:徒手接触,治疗人员将手置于患侧肢体的肢体原动肌、拮抗肌肌群、肌腱和皮肤关节表面等部位,并施加适当的压迫,以产生本体感觉性的刺激。这些刺激可以促进肌肉的收缩,并诱导患者朝向所需的运动方向进行运动。旨在稳定关节、控制姿势,以使患者能够更好地进行运动和功能性活动。通过手的接触,治疗人员可以触摸患侧肢体的原动肌,即主要负责某一关节运动的肌肉。同时,拮抗肌肌群,即与原动肌相对应的肌肉,也会被触及。通过施加适当的压迫,会产生刺激,刺激患者的本体感觉系统,包括肌肉、肌腱和关节。这种刺激会引起肌肉的收缩,并引导患者朝着所需的运动方向进行动作。通过这样的治疗方法,可以稳定关节,调整肢体的姿势,以达到治疗和康复的目的。肌牵张:患侧肢体肌肉牵张,对患侧肢体肌肉进行牵张,可以引起肌肉反应,增强肌肉的兴奋性和活动度。这种治疗方法对于恢复肢体功能、增加肌肉活动范围和改善运动控制至关重要,在康复训练中,牵张被广泛应用于患者的肌肉康复和功能恢复中,以达到更好的康复效果;对患者上肢牵引与加压,可促进关节屈曲运动;口令交流,刺激自主运动,提高患侧肢体质量;给患侧上肢增加最大阻力,促使患者能够承受最大外力,促进患侧肢体肌肉收缩,增加患侧肢体活动范围。1次/d,5d/周,连续4周,每个疗程之间休息2d。(2)24h姿势管理:将24h分为睡眠时间、锻炼时间、日常生活活动时间,其中睡眠时间与正常人一致,护理人员每隔2h帮助患者翻身一次,在进行锻炼及日常生活活动方面的时间依据患者情况合理安排,充分利用穿衣、吃饭、如厕等日常活动,康复训练3次/周,连续4周。
1.3 观察指标①躯干控制能力:采用躯干控制能力测试(TCT)评估,总分为100分,分值与躯干控制能力成正比;②平衡能力:采用Berg平衡量表(BBS)评估,总分56分,分值与平衡能力成正比;③运动功能:采用功能独立性量表(FIM),分值13~91分,并记录患者的转移能力(3~21分),行进能力(2~14分)。采用Fugl-Meyer下肢运动功能量表(FAM-LE)评估患者下肢运动功能,分值与运动功能呈正比。
1.4 统计学方法采用SPSS 26.0统计软件对数据进行分析,计量资料用(±s)表示,比较用t检验;计数资料用[n(%)]表示,比较用χ2检验;以P<0.05为差异有统计学意义。
2 结 果
2.1 TCT评分观察组TCT评分高于对照组(P<0.05),见表1、表2。
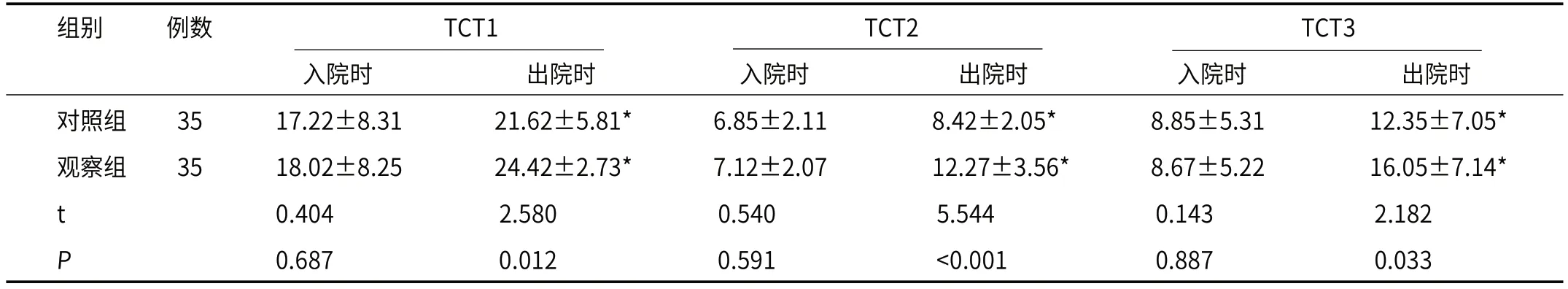
表1 TCT评分(分)
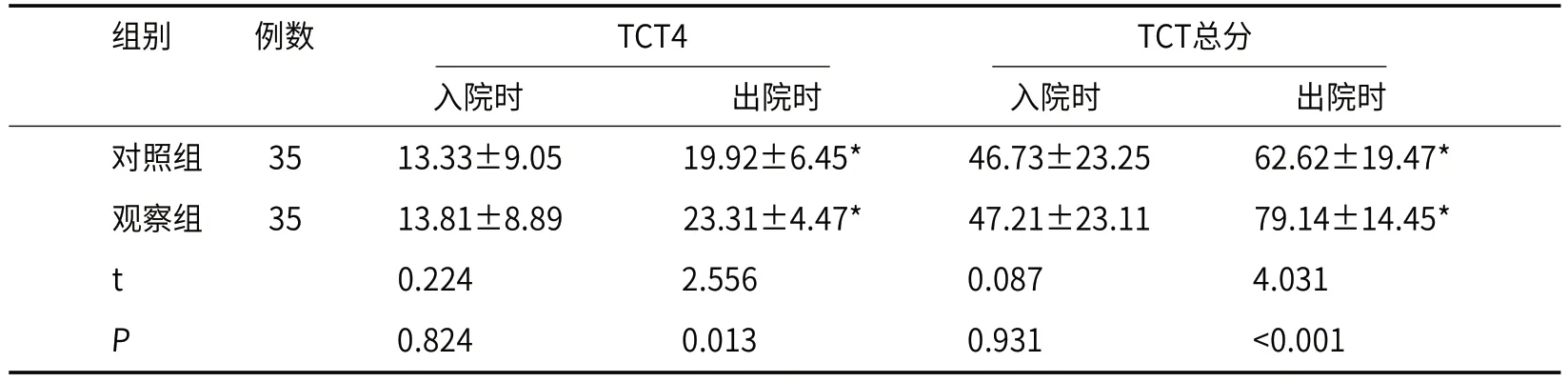
表2 TCT评分(分)
2.2 FIM运动部分及转移、行进能力评分观察组FIM运动部分及转移、行进能力评分均高于对照组(P<0.05),见表3。

表3 FIM运动部分及转移、行进能力评分(分)
2.3 下肢Fugl-Meyer运动功能评分、Berg平衡量表评分观察组FIM运动部分及转移、行进能力评分均高于对照组(P<0.05),见表4。
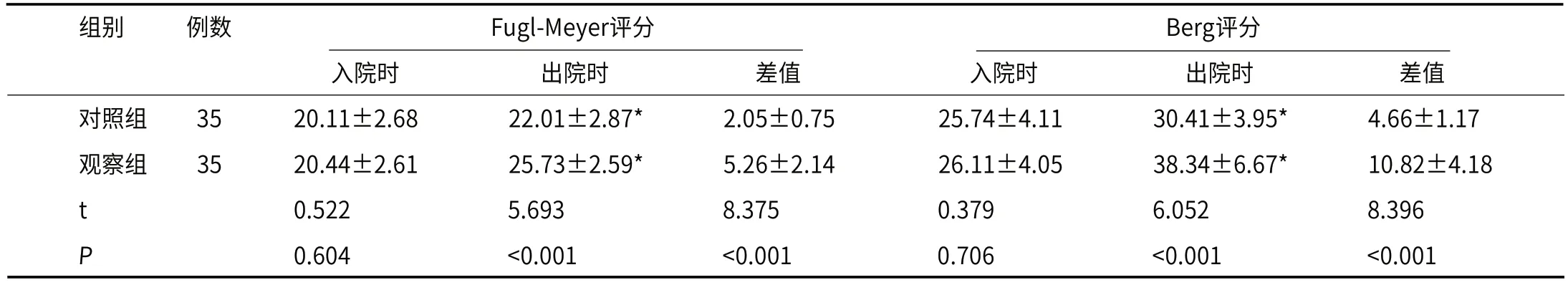
表4 下肢Fugl-Meyer运动功能评分、Berg平衡量表评分(分)
3 讨 论
强壮的躯干基础是具有良好的功能,而躯干又是支持四肢运动的基础,若无稳定中心,肢体仅以粗大模式运动,当躯干可有效运动,患者的上下肢功能才能够得到显著改善。躯干控制是完成复杂躯体活动的关键。良好躯干平衡可大大提高患者日常生活能力,还可促进患者肢体功能。良好的平衡依赖机体多个神经系统有关,如视觉、前厅系统、本体感觉等,适应外界环境变化的肌张力、耐力等。因此,积极选取有效的训练方式是关键。脑卒中偏瘫产生的运动功能障碍是长时间存在的,治疗过程中患者体位包房或者出现活动不当等均可导致患者肩痛、压力性受损等并发症,严重情况下可引起偏瘫侧关节挛缩,不利于患者肢体功能恢复[6]。研究称[7],早期良肢位摆放可提高运动功能和生活自理能力,因此,对于脑卒中偏瘫患者加强肢位管理也尤为重要。
本次研究结果显示,观察组患者躯干功能、平衡能力及运动功能均优于对照组患者,说明PNF技术结合24h姿势管理可提高脑卒中偏瘫患者躯干控制及平衡能力。PNF技术经扩散、阻力、言语、牵引等增强机体躯干肌的控制,强化平衡,产生扩散到颈部、髋部等肢体,进而提高机体整体功能[8]。24h姿势管理不仅可提高肢位变换频率,正确的姿势管理有助于维持血液循环,减轻压力集中,提供舒适支持,预防血栓和压力性损伤的发生;还可通过维持适当的姿势和对齐、促进血液循环、避免不良姿势和活动习惯,以及提供舒适和稳定的环境,对于促进患者的运动功能恢复起到积极的作用,促进患者运动功能的恢复[9-10]。PNF技术联合24h姿势管理更有利于患者躯干控制及平衡能力的提高。
综上所述,PNF技术结合24h姿势管理可提高脑卒中偏瘫患者躯干控制及平衡能力,值得推广。

