醒脑延寿汤治疗痰浊型轻中度阿尔茨海默病临床研究*
冯耀辉,付渊博
首都医科大学附属北京中医医院,北京 100010
阿尔茨海默病(alzheimer disease,AD)是原发性脑退行性疾病,以记忆减退、人格改变及认知障碍等为主要临床表现,早期病症不显著。本病的发病机制尚不明确,病理特征包括神经元的逐渐丧失和脑内淀粉样斑块与神经原纤维缠结的形成[1]。随着我国社会老龄化日益严重,AD发病率逐渐升高,严重威胁老年人的身体健康。伴随疾病的发展,患者逐渐失去生活自理能力,给家庭及社会带来沉重的负担。据统计,2015年我国AD患者的社会经济总成本约为1 677.4亿美元,预计到2050年将达到1.89万亿美元[2]。目前,美国食品药品管理局批准治疗AD的药物包括胆碱酶抑制剂和N-甲基-D-天冬氨酸受体抑制剂两大类,然而,这些药物即使在疾病早期开始应用,其治疗效果也是有限的,不能改变疾病的进展过程[3],并且会出现胃肠道反应、头晕头痛,甚至晕厥跌倒等严重不良反应[4-5]。
正气不足,脾的运化功能下降,水湿运化失调,停滞日久逐渐出现痰浊、瘀血等病理产物,可致脑窍失养,从而出现AD。《辨证录·呆病门》曰:“治痰即治呆也。”《医林绳墨》曰:“若痴若愚,健忘而不知事体者,宜以开导其痰。”均提出治疗痴呆与健忘应先治“痰”。《石室秘录》记载:“痰气最盛,呆气最深。”《丹溪心法·健忘》曰:“健忘者,精神短少者多,亦有痰者。”均提出痰可导致痴呆和健忘。醒脑延寿汤是国家级名老中医孙伯扬治疗脑病的经验方,其成药醒脑延寿片可有效控制痰浊证患者的血压,缓解眩晕症状,改善脑部血液循环[6],并在临床应用期间发现其加减方可改善痰浊证患者的认知功能。笔者采用醒脑延寿汤治疗轻中度AD,取得满意疗效,现报道如下。
1 资料与方法
1.1 一般资料选取2016年1月至2018年12月首都医科大学附属北京中医医院就诊的70例AD患者为研究对象,按照随机数字表法分为治疗组和对照组,每组各35例,进行分配隐藏,将结局指标评价者与统计者设盲,所有受试者均签署知情同意书。研究过程中共脱落6例,其中治疗组2例,1例因服药后胃部不适,1例因服药后便秘,退出;对照组4例均自动退出。实际共有64例完成临床观察,治疗组33例,对照组31例。治疗组男14例,女9例;年龄(72.12±6.80)岁;病程(6.06±1.98)年。对照组男15例,女16例;年龄(69.90±8.70)岁;病程(5.90±2.60)年。两组患者一般资料比较,差异无统计学意义(P>0.05),具有可比性。
1.2 诊断标准
1.2.1 西医诊断标准符合美国国立神经系统疾病、语言障碍和卒中研究所及阿尔茨海默病和相关疾病学会诊断标准(NINCDS-ADRDA)[7]。
1.2.2 中医辨证标准参照《中药新药临床研究指导原则》[8]老年期痴呆痰浊阻窍证诊断标准制定。痰浊阻窍证:主症:智力减退;次症:神情呆滞或反应迟钝或嗜睡,头重如裹,纳呆脘胀,痰多吐涎;舌脉:舌质淡白,舌体胖大,苔白,脉沉细弱或濡滑。符合上述主症+次症中任意2项+舌象、脉象中任意1项,即可确诊。中医辨证由2位具备10年以上临床经验的中医医师完成。
1.3 病例纳入标准年龄>50岁;符合西医诊断标准及中医辨证标准;临床痴呆评定量表(clinical dementia rating,CDR)评分为1分、2分的轻、中度AD患者;患者及家属签署知情同意书。
1.4 病例排除标准其他原因引起的痴呆,如血管性、帕金森病、额颞叶、路易体等病变引起的痴呆;合并有心、肝、肾脏及造血系统等严重原发性疾病;正在服用治疗AD的药物或药理作用未过20 d洗脱期;无法配合检查治疗或依从性差或由研究者判断认为不适合入组的其他情况。
1.5 病例剔除、脱落与终止标准纳入后发现与诊断标准不符,未按规定用药影响疗效判定的病例予剔除;纳入病例发生严重不良事件、并发症或特殊生理变化,不宜接受试验,受试者依从性差及资料不全影响疗效及安全性判断,受试者自行退出的病例均视为脱落;试验过程中出现过敏反应或严重不良反应均中止试验。
1.6 治疗方法
1.6.1 对照组给予盐酸多奈哌齐片(陕西方舟制药有限公司,批号:国药准字H20030583),每次 5 mg,每日1次,每晚2000服用,1个月后视症状改善情况增加为每次10 mg,每日1次,每晚2000服用。每日由家属提醒、监督服药,治疗12周后观察疗效。
1.6.2 治疗组在对照组治疗的基础上口服醒脑延寿汤,具体药物组成:生黄芪30 g,川芎10 g,石菖蒲15 g,郁金15 g,法半夏10 g,炒白术15 g,菊花 15 g,天麻20 g,茯苓15 g。中药煎剂由首都医科大学附属北京中医医院煎药室统一煎制,每日1剂,浓煎100 mL,早晚各1次,每次100 mL,餐前30 min温服。每日由家属提醒、监督服药,治疗12周后观察疗效。
1.7 观察指标
1.7.1 中医证候积分参照《中药新药临床研究指导原则》[8]对两组患者治疗前后中医证候积分进行评定,主症、次症均按照无、轻度、中度、重度分别计0分、2分、4分和6分。
1.7.2 精神状态、生活能力及认知能力评分采用简易智能精神状态量表(mini-mental state examination,MMSE)、日常生活能力量表(activity of daily living,ADL)、阿尔茨海默病认知能力评价量表对两组患者治疗前后精神状态、生活能力及认知能力进行评分。
1.8 疗效判定标准临床痊愈:症状体征消失或基本消失,证候积分减少率≥95%;显效:症状体征明显改善,证候积分减少率为70%~<95%;有效:症状体征均好转,证候积分减少率为30%~< 70%;无效:症状体征无改善或加重,证候积分减少率<30%。
证候积分减少率=(治疗前积分-治疗后积分)/治疗前积分×100%
有效率=(临床痊愈+显效+有效)/n×100%
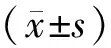
2 结果
2.1 两组阿尔茨海默病患者治疗前后中医证候积分比较两组患者治疗后中医证候积分低于本组治疗前,且治疗后治疗组低于对照组,差异有统计学意义(P<0.05),见表1。
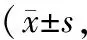
表1 两组阿尔茨海默病患者治疗前后中医证候积分比较 分)
2.2 两组阿尔茨海默病患者临床疗效比较治疗组有效率为60.61%,对照组有效率为9.68%,治疗组有效率高于对照组,差异有统计学意义(P<0.05),见表2。
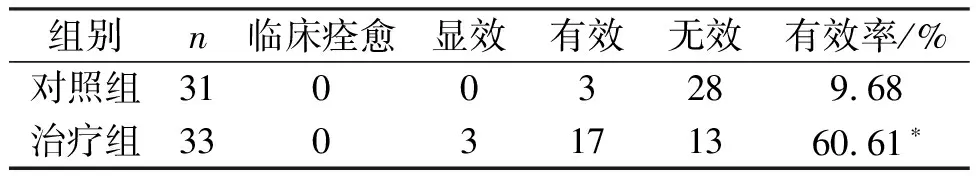
表2 两组阿尔茨海默病患者临床疗效比较 例
2.3 两组阿尔茨海默病患者治疗前后MMSE评分比较两组患者治疗后MMSE评分高于本组治疗前,差异有统计学意义(P<0.05),治疗后治疗组MMSE评分高于对照组,但差异无统计学意义(P>0.05),见表3。
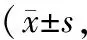
表3 两组阿尔茨海默病患者治疗前后MMSE评分比较 分)
2.4 两组阿尔茨海默病患者治疗前后ADL评分比较两组患者治疗后ADL评分高于本组治疗前,且治疗后治疗组高于对照组,差异有统计学意义(P<0.05),见表4。
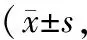
表4 两组阿尔茨海默病患者治疗前后ADL评分比较 分)
2.5 两组阿尔茨海默病患者治疗前后认知能力评分比较两组患者治疗后认知能力评分高于本组治疗前,且治疗后治疗组高于对照组,差异有统计学意义(P<0.05),见表5。
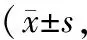
表5 两组阿尔茨海默病患者治疗前后认知能力评分比较 分)
3 讨论
AD是临床常见神经退行性疾病,早期多表现为记忆力下降,症状不明显,但疾病呈进行性加重,逐渐出现认知障碍及人格改变等,甚至会丧失生活自理能力。近年来,我国AD发病率逐年升高,死亡率降低,尤其多发生于老年人群及女性人群[9]。AD患者随着病情逐渐恶化,需要照顾的时间也相应增加,甚至需24 h看护,尤其是伴有精神障碍的患者,时刻要监测其动向,减少自残、跌倒等严重不良事件的发生,这也给看护者带来沉重的工作负担,势必影响看护者的身体健康。AD不仅给患者自身带来痛苦体验,还会给看护者带来繁重及紧张的工作,进一步增加社会负担。据预测2050年我国AD患者人数会超3 000万,有接近一半为80岁以上老人[10],防治AD已经刻不容缓。临床公认的AD的病理特征为β-淀粉样蛋白异常沉积和tau蛋白异常磷酸化,但其发病机制仍不明确。目前,以减少异常蛋白沉积与聚集为目的的药物研发试验均未获得满意结果[11-13]。其原因可能是,AD不是一种基因突变的结果,而是多种基因、通路、因子等不同因素共同作用的结果,故简单干预某一基因或靶点的治疗并不能阻止疾病进展。中药方剂能作用于多个靶点,而AD的形成是多种基因和成分共同参与的结果[14],故中医药在AD的治疗上更具优势。
AD属中医学“呆病”“健忘”等范畴,根本病机为脑消髓减、神机失用,病机特点是正虚邪实。AD的正虚与年龄高度相关,国内研究显示,70岁以上老年人群AD发病率成倍增长[15-16],脾肾不足、脑窍失养是其主要病机。肾为先天之本,主骨生髓,贮藏先天精气,而脑为髓海,肾精足则髓海足,髓海足则神机效用。肾精盈亏与年龄密切相关,《素问·上古天真论》曰:“八八,天癸竭,精少,肾脏衰,形体皆极,则齿发去。”随着年龄的增长,肾精亏虚是难以有效逆转的过程。脾为后天之本,水谷生化之源,后天饮食转化成人体气血,全有赖于脾胃的运化功能强弱,而脾胃的运化功能则可以通过积极治疗有效干预,因此《景岳全书·杂证谟》提出了本病“有可愈者,有不可愈者,都在乎胃气元气之强弱”的观点。正虚与邪实,一体两用,互为因果。同样饮食入口,脾胃功能强劲,运化有利,水谷则成精微化气血;反之,脾胃功能虚弱,运化无力,水谷则难化精成痰湿,蕴结脑府,影响神机。痰湿为阴邪,易伤阳气,《素问·阴阳应象大论》曰:“阳化气,阴成形。”“阳化气”用也,“阴成形”质也,痰湿蕴结于脑府,逐渐形成Aβ斑块及tau蛋白反应性异常磷酸化,随着Aβ斑块及tau蛋白这种痰湿逐渐积聚,损伤了阳气,则逐渐导致认知、情感障碍,最终形成AD。王丽丹等[17]研究发现,痰湿体质是在中老年AD患者中的比例最高,张学凯等[18]与郭静等[19]的研究也发现,AD发病过程中tau蛋白反异常磷酸化时反映出痰湿特性。孙伯扬教授在长期诊治AD过程中同样发现,正虚邪实是高龄AD患者的主要病机特征,临床中以脾胃虚弱兼有痰浊证占比较多。孙老认为,脾虚引起的水湿停聚一般多以消化系统为主,如《伤寒论》273条所述的脾虚湿盛、水饮停聚胃肠引起的腹满、呕吐、纳呆、便溏下利等症状湿邪与正常水液运化都具有随气机升降出入的特点,如《素问·经脉别论》“水精四布,五经并行”所述,都可以通过气化作用出入全身上下内外,不同的是水谷以养,而水湿为害,在早期水湿侵犯脑府时,多以功能障碍为主,健忘、反应迟钝时有发生。随着病情发展,湿聚成痰,胶着难化,功能性障碍逐渐引发大量物质结构改变,病情发展至出现Aβ-蛋白和tau蛋白异常磷酸化的明显增多,使得患者出现典型、进行性加重的认知和情感障碍,这属于中医“脾虚湿盛、痰浊阻络”之象。醒脑延寿汤中重用生黄芪为君药,大补脾气,补而不滞;炒白术、茯苓、法半夏健脾以化痰、天麻平肝,防脾虚肝旺,菊花清利头目,共为臣药;石菖蒲、郁金为佐药以化痰开窍。川芎为使药引药上行,以达健脾化痰之功。现代研究发现“健脾”能够改善糖脂及能量代谢,有防治AD的作用[20]。现代药理研究表明,醒脑延寿汤中黄芪的提取物能增强AD大鼠、小鼠的学习记忆功能,改善海马神经元结构,减少对AD小鼠血脑屏障的破坏能力[21-22],并对Aβ25-35所致的AD大鼠具有保护作用[23]。石菖蒲可通过改善记忆、缓解自噬、抑制异常蛋白沉积和纤维形成等途径发挥抗痴呆的作用[24-26]。天麻的有效成分具有抗炎、抗氧化、抗衰老等作用[27-29]。网络药理学研究表明,白术、茯苓药对可通过作用于前列腺素内过氧化物合酶同工酶2而改善AD的临床症状[30]。
本研究采用AD一线治疗药物盐酸多奈哌齐作为对照组用药,其循证医学证据较充分,可以客观进行药物疗效的比较,提供质量较高的证据。本研究中两组患者治疗后MMSE评分高于本组治疗前,但治疗后组间比较,差异无统计学意义(P>0.05)。说明两组均可改善精神状态,有效控制AD患者症状。治疗后,两组患者在认知功能、日常生活能力和中医证候疗效方面治疗均有改善,且治疗组优于对照组,差异具有统计学意义(P<0.05),提示醒脑延寿汤组在改善认知、日常生活能力和中医证候疗效方面更具优势。
综上,醒脑延寿汤能有效改善轻中度AD患者的精神状态,提高患者的认知功能和日常生活能力。推测其作用机制,与现代医学单成分单一作用点不同,醒脑延寿汤具有整体调整、多靶点、多向调节的优势,通过干预不同通路的上下游细胞因子,对AD的危险因素及病理产物进行靶向作用,减轻机体炎症及氧化应激等,增加血脑屏障的功能,减少脑异常蛋白沉积,而改善脑神经功能。但中药汤剂有口感差、液体量多、服用不方便、不易保存等不足之处,后续研究应对该方面进行改良,可应用丸剂或片剂。本研究也存在样本量小,观察周期时间短,未设计随访等不足,今后应加大样本量,进一步完善研究方案设计,证实其有效、安全性,探究其可能的作用机制,为治疗AD提供治疗思路。

