不同营养评价方法在老年患者中的一致性研究
王帅,李毅,侯韦莲,胡世莲,2
1.中国科学技术大学附属第一医院(安徽省立医院)临床营养科,合肥 230001;2.安徽省老年医学研究所
中国是世界上老年人口最多的国家,同时老龄化速度有进一步加快趋势[1]。老年人营养不良患病率存在较高比例[2]。研究[3-4]结果显示住院老年患者较居家老年人群营养不良、营养风险发生率更高。老年人群营养状态的影响因素众多[5],营养不良与衰弱、跌倒、失能密切相关[6-7]。微型营养评定(MNA)被广泛应用在住院老年患者营养评价中,其信度、效度都已得到验证,目前作为公认的老年住院患者营养评价的金标准。2016年全球(营养)领导人营养不良倡议(GLIM)[8]正式在线发布,GLIM营养不良评定(诊断)标准共识(2018)在一定程度上统一了营养不良评定(诊断)标准。国内已有GLIM标准在老年肿瘤患者中的横断面调查研究[9],提示GLIM标准可以作为老年肿瘤患者营养评估的有效工具。因此,本研究以MNA作为营养评价“金标准”,采用不同营养评价方法对老年患者进行营养评估,探究其有效性及一致性。
1 对象与方法
1.1 研究对象 采用定点连续抽样的方法,选取在2018年12月1日至2020年12月31日中国科学技术大学附属第一医院(安徽省立医院)老年医学科住院患者作为研究对象,在入院的48 h内完成营养评估。纳入标准:(1)年龄≥60岁;(2)神志清醒,能配合进行营养评价;(3)愿意参与研究者。排除标准:(1)48 h出院和急诊手术以及生命体征不稳定患者;(2)主要观察指标严重缺失、中途退出者,如转院等。本研究方案经中国科学技术大学附属第一医院(安徽省立医院)医学研究伦理委员会批准。
1.2 研究方法
1.2.1 MNA评分 MNA是由Guigoz Vallas和Garry于1994年提出的专门针对老年人进行营养筛查和评价的方法,更适合于65岁以上的老年人,由专业营养护士或临床营养师在患者入院后48 h内完成。量表总分为30分,分为2个部分,第一部分满分14分,若评价分数≥12分,则为营养良好,无须进行第二部分评价;若第一部分得分小于12分,则需进行第二部分评价;两部分总分≥24分亦表示营养状况良好,无须营养干预;总分17~<24分为存在营养风险(或中度营养不良),总分<17分为营养不良(或重度营养不良),此2种情况需营养干预。
1.2.2 GLIM评分标准 该标准将营养不良评定(诊断)明确分为“营养筛查”和“诊断评定”2个步骤,首先是进行营养筛查,须经临床验证的筛查工具进行筛查(如最常用的NRS 2002);接下来是营养不良评定(诊断)和分级[10-11]。要对营养不良做出评定(诊断)则至少需要同时符合1项表现型[非自主性体重丢失、低体重指数(BMI)、肌肉量减少]诊断标准和1项病因型(食物摄入或吸收障碍、存在疾病负担/炎症)诊断标准,如需对营养不良进行分级则需基于表现型指标评定营养不良严重程度,具体标准见表1。

表1 全球(营养)领导人营养不良倡议标准判定营养不良严重程度的依据标准
1.2.3 主观整体评价法(SGA)评价标准 SGA是一种通用营养评价工具,广泛适用于成人中不同疾病、不同年龄的门诊和住院患者。SGA的特点是以详细的病史与临床检查为基础;量表包含6个方面的内容,分别是体重变化、膳食变化、胃肠道症状、应激反应、活动能力以及人体测量结果,各项均分为A、B、C级。评价结果中,有5项以上属于B或C级,可判定为中度或重度营养不良。
1.2.4 老年营养风险指数(GNRI) GNRI=1.489×血清白蛋白(g/L)+41.7×(实际体重/理想体重),如果实际体重大于理想体重,则实际体重/理想体重按1计算。
1.2.5 主要测量指标操作方法 上臂围:取患者肩峰至尺骨鹰嘴之间的中点,上肢放松悬垂于身体一侧,卷尺环绕于上臂中点并紧贴皮肤。小腿围:被测量者坐在椅子上身体放松,卷起裤腿暴露小腿,小腿与大腿成直角,卷尺围绕小腿最粗处测量周径。所有测量重复3次取均值。利手握力:握力测试采用国产CAMRY型号EH101电子握力计测量,被测量者保持身体挺直,双脚自然分开,握力器的指针向外侧,握力器避免碰到身体或者衣服,测量2次,取最大值。

2 结果
2.1 患者一般资料及生化指标比较 最终获得有效数据308份,其中男性患者229例,女性患者79例,年龄60~100(80.2±9.3)岁,BMI为(23.39±3.53)kg/m2,小腿围为(31.99±3.55)cm,上臂围(24.33±2.73)cm。依据MNA营养评价标准,将研究对象分为3组,即重度营养不良组18.18%(56/308)、中度营养不良组(营养风险组)25.32%(78/308)、营养良好组56.50% (174/308)。见表2。

表2 308例老年患者的一般资料及生化指标比较
2.2 患者营养状况分析 采用不同营养评价方法对患者营养状况的进行营养评价,采用GLIM、MNA、SGA营养良好的检出率分别为72.08%(222/308)、56.49%(174/308)、62.01%(191/308);重度营养不良的检出率分别13.96%(43/308)、18.18%(56/308)、25.97%(80/308)。见表3。

表3 不同方法营养状况评价结果[例(%)]
2.3 不同营养评价方法的一致性分析 一致性分析结果显示,GLIM与“金标准”(MNA)一致性较好,Kappa值为0.573,无假阳性患者,假阴性患者比例为48/308(15.58%);SGA较差,Kappa值仅为0.291,假阳性患者比例34/308(11.04%),假阴性患者比例为51/308(16.56%)。见表4。

表4 不同标准下的营养状况评价与“金标准”(MNA)的一致性分析(例)
2.4 营养相关指标对营养不良的诊断价值分析 根据MNA诊断标准将患者分为营养良好与营养不良2组,进行ROC曲线分析。结果显示,BMI、上臂围、小腿围、利手握力、前白蛋白对预测老年患者营养不良具有较高的诊断价值,AUC面积分别达到0.718、0.709、0.729、0.796、0.774,最佳截断值分别为21.21 kg/m2、22.50 cm、30.75 cm、22.50 kg、194.5 g/L;总蛋白、白蛋白水平对患者营养不良的预测价值,灵敏度较高,但特异度较差。见表5。
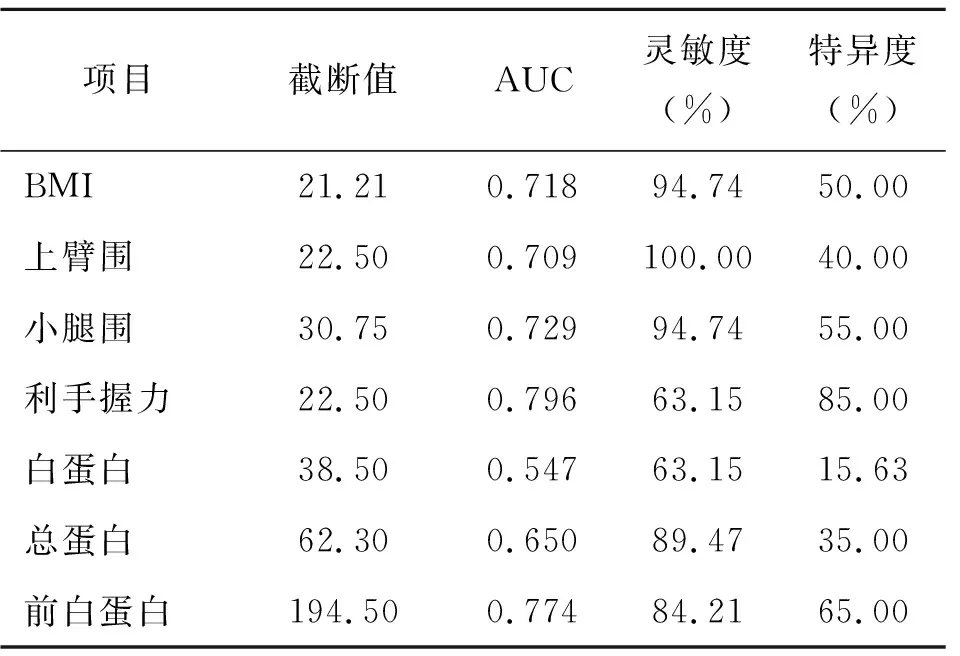
表5 BMI、上臂围、小腿围等预测营养不良的ROC曲线参数
3 讨论
目前为止国内外共有至少7种营养不良评定标准,每一种标准均存在其适用性和局限性[10]。SGA:在很大程度上依赖评价者对有关指标的主观判断,如在体重减轻、肌肉萎缩、饮食方式等项目中主观因素占据主导地位,但其不能评价表面肥胖却存在内脏蛋白质缺乏的患者,缺少一定的客观指标,准确性相对较差。同时SGA重点关注患者的“变化”,如体重、膳食摄入等,但对本身就存在营养不良,近期无明显变化的患者发现能力较差。MNA较SGA更适合于65岁以上的老年人,但因该评价表涉及患者主观内容及自我评价等,因此对于存在认知功能减退和交流障碍的患者应用有困难。GLIM旨在统一营养不良诊断标准。GLIM可诊断营养不良和预测因急性疾病住院的患者中全因死亡率[12-13]。吴海燕[14]、Theilla等[15]研究提示,MNA、SGA、GLIM分别作为营养评价工具,其敏感度可分别达到96.3%、90.2%、85.0%,特异度分别为97.2%、94.6%、79.0%。在本研究中,MNA评价方法用作“金标准”,GLIM评价方法与其的符合率为77.27%,GLIM会过多地把营养不良的患者纳入营养良好中去(48/308,15.58%),即假阴性比例高,会造成漏诊部分具有营养不良或营养风险的患者,导致一些患者不能被及时发现。SGA法与“金标准”的符合率较低,仅为59.42%,假阳性患者比例34/308(11.04%),假阴性患者比例为51/308(16.56%)。
本研究中,老年患者重度营养不良的比例为18.18% (56/308),高于先前的研究[2],本次研究人群年龄偏大,平均年龄80岁以上,营养不良发生率也相对较高,与国外的研究结果[16]接近。值得注意的是,白蛋白属于应激性蛋白,受感染、创伤等与炎症相关因素影响波动性较大,老年人体内炎症水平受影响因素较多,如感染、慢性病等因素,白蛋白不能反映患者的真实营养状况,因此不适用于作为老年患者营养评价的直接指标,而前白蛋白可作为评价老年患者营养状况的一个指标。与此有关的GNRI,在急性应激期,亦不适合老年人的营养评价。GNRI可以作为肿瘤患者的有效预后指标[17-18]。GNRI与体重和血清白蛋白相关,而老年人肌肉比例下降、脂肪含量增加,因此体重并不能真实反映患者营养状况,肌肉量不失作为一个更好的指标。ROC曲线结果提示,BMI截断值为21.21 kg/m2,接近GLIM标准提出的22 kg/m2(>70岁)[8],而BMI低于22 kg/m2会增加死亡和骨折风险[19];小腿围截断值为30.75 cm,接近MNA标准中的31 cm。对于临床来说,通过快速测量BMI、上臂围、小腿围、握力等指标可以更快速有效地识别潜在营养不良患者。研究[20-24]证实,通过及时准确的营养评价,对营养不良的患者制定合理的营养支持方案,可以改善老年患者的营养状况、维护脏器和组织功能、减少并发症和再入院率、缩短住院时间、减少医疗费用。因此,快速、及时、准确的营养筛查和评价意义重大。本研究结果提示MNA、GLIM对老年患者营养评价一致性较好,且准确率高,可在老年病房选择应用推广。

