地黄饮子联合穴位针刺对急性脑梗死患者神经功能及脑氧代谢的影响*
孙 龙 王革生 吴彦青
(1.北京市怀柔区中医医院,北京 101400;2.北京中医药大学东方医院,北京 100078;3.首都医科大学附属北京中医医院,北京 100010)
急性脑梗死占我国卒中总数的七成,致死、致残率较高,临床表现为肢体麻木、语言障碍等神经功能缺损症状,采用溶栓、抗凝治疗等治疗[1],但疗效不尽理想。既往研究认为,中西医结合治疗对于急性脑梗死患者较好的疗效,但仍需进一步探究中西医结合疗法的有效性[2]。中医认为本病属“中风”“眩晕”等范畴,病机复杂,《灵枢·刺节真邪》曰“荣卫稍衰,则真气去,邪气独留,发为偏枯”[3],认为元气衰微,脏腑功能失调,邪气亢盛是本病的根本原因,肾虚则髓海空虚,神窍失养;脏腑功能失调,脾胃运化失司,气机不畅,瘀血、痰浊上扰神明,阻滞脑络,故有半身不遂、肢体僵硬、言语謇涩,中医治疗多以补肾化痰,活血化瘀为主[4]。中医治疗急性脑梗死多以中药口服、针刺治疗为主,其中针刺治疗在现行指南中为Ⅱ级推荐强度,具有显著临床疗效[5]。地黄饮子出自《宣明论方》,是补肾化痰开窍的经典方剂,主治肾阴阳两虚、痰浊上泛之喑痱,现代临床用于治疗老年脑病[6]。地黄饮子联合针刺治疗急性脑梗死的研究较少,且多以症状评分作为参考指标,存在一定的局限性。因此,本研究探究了地黄饮子联合穴位针刺对急性脑梗死患者的神经功能及脑氧代谢的影响。现报告如下。
1 资料与方法
1.1 病例选择 西医诊断标准[5]:急性起病,存在肢体麻木、语言障碍等神经功能缺损症状,影像学检查明确责任病灶。中医参考指南中痰蒙清窍证和肝肾亏虚证拟定[7]。纳入标准:年龄≥18 岁;符合急性脑梗死中、西医诊断标准;临床资料完整且患者及家属知情同意。排除标准:非血管性病因引起脑缺血或影像学检查诊断为脑出血者;合并其他心、肝、肾疾病者;对本研究药物过敏者;有精神疾病史者。
1.2 临床资料 选取2018 年1 月至2020 年12 月于笔者所在医院就诊的急性脑梗死患者106 例。按随机数字表法分为对照组与观察组各53 例。对照组男性29例,女性24 例;平均年龄(65.01±7.96)岁;平均病程(24.28±2.53)h;脑梗死侧别为左侧21 例,右侧20 例,双侧12 例;合并高血压病26 例,糖尿病24 例,高脂血症19 例。观察组男性31 例,女性22 例;平均年龄(64.82±8.07)岁;平均病程(24.96±3.06)h;脑梗死侧别为左侧23 例,右侧22 例,双侧8 例;合并高血压病28例,糖尿病21 例,高脂血症15 例。两组临床情况差异无统计学意义(P>0.05)。本研究经医院伦理委员会批准。
1.3 治疗方法 两组入院后均按诊疗指南[1],吸氧、溶栓、控制血压、降血脂等对症治疗。对照组予地黄饮子:熟地黄50 g,麦冬30 g,石斛20 g,肉苁蓉18 g,生地黄、山茱萸、石菖蒲、远志、茯苓、巴戟天各15 g,薄荷、贝母、竹茹各12 g,五味子、全蝎、附片(先煎)各10 g,肉桂3 g。痰火上扰,去附片、肉桂,加天竺黄10 g,胆南星6 g;肢体刺痛,加桃仁、红花、丹参、赤芍各10 g;上肢不遂,加桂枝、桑枝各10 g;下肢不遂,加续断、桑寄生、杜仲、牛膝各10 g;大便不通,加大黄6 g,玄参10 g。水煎服,每日1 剂,早晚分服。观察组加用针刺穴位治疗,选穴:水沟、百会、极泉,双侧内关、委中、尺泽,丰隆、合谷。上肢不遂,加双侧曲池、肩髃、手三里;下肢不遂,加双侧足三里、阴陵泉、阳陵泉。刺法:水沟斜刺进针后采用雀啄法至眼球湿润,其余穴位采用直刺,得气后留针30 min,每日1 次。两组均连续治疗14 d。
1.4 观察方法 1)中医证候积分:参考相关文献[7],将半身不遂,肢体僵硬,言语謇涩按轻、中、重计为2、4、6 分,将畏寒肢冷,腰膝酸软,大便不通按轻、中、重计为1、2、3 分。2)神经功能恢复情况:采用美国国立卫生研究院卒中量表(NIHSS)评分评价两组治疗前、后神经功能,共11 项42 分,分数越低则神经功能越好。3)脑灌注量指标。采用颅脑CT 灌注成像检查两组治疗前后脑血容量、脑血流量和平均通过时间。4)脑氧代谢指标[8]:采用血气分析仪检测两组治疗前后血氧分压和血氧饱和度以及血红蛋白,计算动脉血氧含量、动静脉血氧含量差和脑氧摄取率。5)不良反应:观察两组治疗期间呕吐、腹泻等不良反应发生情况。
1.5 疗效标准 痊愈:NIHSS评分减少>90%,症状、体征基本消失,中医证候积分减少≥95%。显效:NIHSS评分减少≥45%,<90%,症状、体征明显减轻,中医证候积分减少≥60%,<95%。有效:NIHSS评分减少≥18%,<45%,症状、体征有所减轻,中医证候积分减少≥30%,<60%。无效:NIHSS 评分减少<18%,症状、体征无减轻甚至加重,中医证候积分减少<30%。
1.6 统计学处理 采用SPSS24.0 统计软件。计量资料以(±s)表示,组间比较用t检验;计数资料以“n、%”表示,组间比较用χ2检验,等级资料用Wilcoxon秩和检验。P<0.05为差异有统计学意义。
2 结 果
2.1 两组临床疗效比较 见表1。观察组治疗后临床总有效率显著高于对照组(P<0.05)。
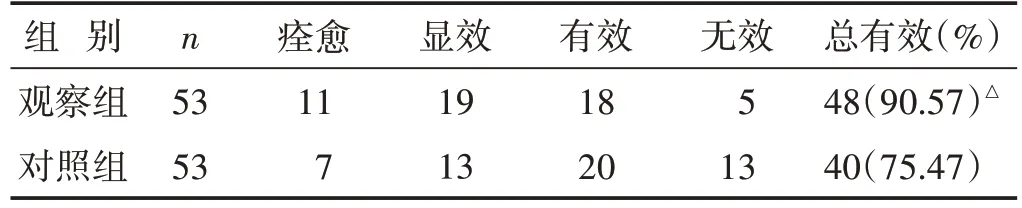
表1 两组临床疗效比较(n)
2.2 两组治疗前后中医证候积分及NIHSS 评分比较 见表2。观察组治疗后半身不遂、肢体僵硬等各项中医证候积分及NIHSS 评分均低于对照组(P<0.05)。
表2 两组治疗前后中医证候积分及NIHSS评分比较(分,±s)
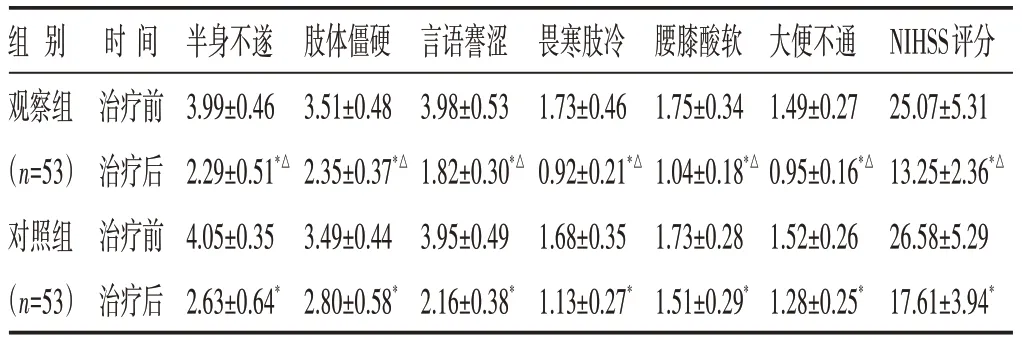
表2 两组治疗前后中医证候积分及NIHSS评分比较(分,±s)
注:与本组治疗前比较,*P <0.05;与对照组治疗后比较,△P <0.05。下同。
组别观察组(n=53)对照组(n=53)NIHSS评分25.07±5.31 13.25±2.36*△26.58±5.29 17.61±3.94*时间治疗前治疗后治疗前治疗后半身不遂3.99±0.46 2.29±0.51*△4.05±0.35 2.63±0.64*肢体僵硬3.51±0.48 2.35±0.37*△3.49±0.44 2.80±0.58*言语謇涩3.98±0.53 1.82±0.30*△3.95±0.49 2.16±0.38*畏寒肢冷1.73±0.46 0.92±0.21*△1.68±0.35 1.13±0.27*腰膝酸软1.75±0.34 1.04±0.18*△1.73±0.28 1.51±0.29*大便不通1.49±0.27 0.95±0.16*△1.52±0.26 1.28±0.25*
2.3 两组治疗前后脑灌注量指标比较 见表3。观察组治疗后脑血容量和脑血流量高于对照组(P<0.05),平均通过时间短于对照组(P<0.05)。
表3 两组治疗前后脑灌注量指标比较(±s)
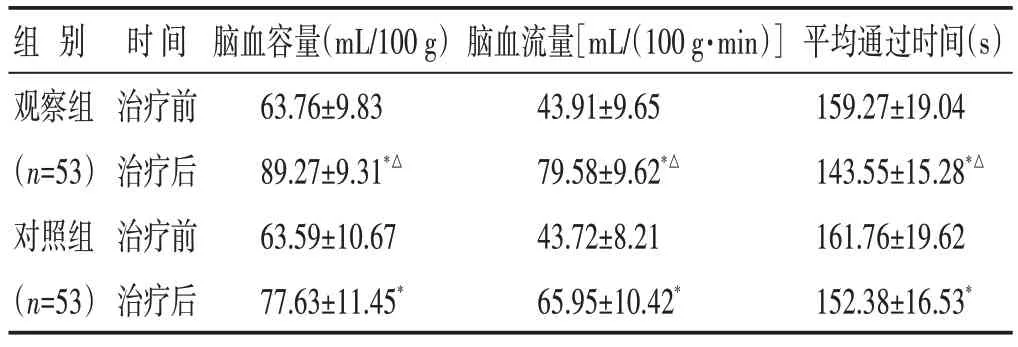
表3 两组治疗前后脑灌注量指标比较(±s)
组别观察组(n=53)对照组(n=53)时间治疗前治疗后治疗前治疗后脑血容量(mL/100 g)63.76±9.83 89.27±9.31*△63.59±10.67 77.63±11.45*脑血流量[mL/(100 g·min)]43.91±9.65 79.58±9.62*△43.72±8.21 65.95±10.42*平均通过时间(s)159.27±19.04 143.55±15.28*△161.76±19.62 152.38±16.53*
2.4 两组治疗前后脑氧代谢指标比较 见表4。观察组治疗后动脉血氧含量、动静脉血氧含量差以及脑氧摄取率均低于对照组(P<0.05)。
表4 两组治疗前后脑氧代谢指标比较(±s)
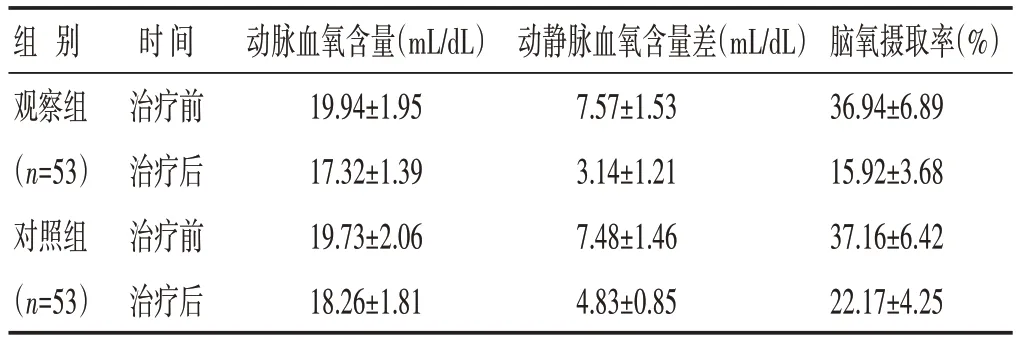
表4 两组治疗前后脑氧代谢指标比较(±s)
组别观察组(n=53)对照组(n=53)时间治疗前治疗后治疗前治疗后动脉血氧含量(mL/dL)19.94±1.95 17.32±1.39 19.73±2.06 18.26±1.81动静脉血氧含量差(mL/dL)7.57±1.53 3.14±1.21 7.48±1.46 4.83±0.85脑氧摄取率(%)36.94±6.89 15.92±3.68 37.16±6.42 22.17±4.25
2.5 两组不良反应比较 治疗期间,观察组有1 例晕针(1.89%),对照组无明显不良反应(0%),两组不良反应发生差异无统计学意义(P>0.05)。
3 讨 论
急性脑梗死患者半身不遂、吞咽异常、失语等症状,可分属于中医之“喑痱证”。刘完素认为中风舌不仁的原因是“肾脉虚弱”所致,自创地黄饮子以补肾祛痰[9],方中君药为熟地黄、山茱萸、肉苁蓉和巴戟天,均为补肾药,其中熟地黄、山茱萸补益肾阴,而肉苁蓉、巴戟天温补肾阳;臣药为补火助阳之附子、肉桂,滋阴清热之石斛、麦冬、五味子,其中后者可润肺生津,根据五行金水相生的规律,亦能补益肾阴;佐药为石菖蒲、远志、茯苓,可化痰醒神,开窍益智,交通心肾。本研究所用地黄饮子在远方基础上重用熟地黄,加用长于清热滋阴之生地黄,辛凉清热之薄荷,清热化痰之贝母、竹茹,息风通络之全蝎,整方以补肾化痰,清热开窍为主。对上肢不遂者,加桂枝、桑枝通利关节;下肢不遂,加续断、桑寄生、杜仲、牛膝以强健腰膝;大便不通,加大黄、玄参以滋阴通便。针刺选穴中,水沟、百会均在头面部,属督脉,能入脑络,开窍醒脑;内关属心包经,能调畅气血;极泉、尺泽位于上肢,主治上肢不利,委中位于下肢,可治下肢、膝骨、腰府不利,丰隆、合谷祛风化痰,在针对上肢、下肢不遂等情况亦进行相应配穴,选穴配伍具有醒神开窍,通利经脉之效。本研究中观察组临床疗效、中医症状积分以及NIHSS评分均优于对照组。吴若辉等[10]采用补阳还五汤联合针刺治疗急性脑梗死患者,发现临床有效率以及NIHSS 评分均优于单纯针刺治疗,与本研究结果相似,提示地黄饮子联合穴位针刺对急性脑梗死疗效优于常规西医治疗,且能促进患者神经功能恢复。分析原因,研究表明穴位针刺可通重组卒中后脑部运动、语言功能来达到改善神经功能的作用[11]。地黄饮子具有补肾化痰开窍的作用,且现代药理研究发现,方中熟地黄-山茱萸药对可调节血压和神经元细胞凋亡,且具有抗炎作用;石菖蒲水煎剂通过调控GSK-3β/β-catenin 信号通路改善脑缺血大鼠神经功能,石菖蒲挥发油具有一定抗炎、抗氧化作用,与其他药物配伍亦能增强对脑缺血损伤的保护作用[12-14],故推测联合疗法的治疗作用与上述原因相关。
脑缺血程度与脑灌注相关,脑缺血、缺氧状态下脑氧代谢也会发生异常,因此脑灌注情况以及脑氧代谢是评价急性脑梗死预后的重要参考[15-16]。本研究中,观察组治疗后脑血容量、脑血流量高于对照组,动脉血氧含量、动静脉血氧含量差以及脑氧摄取率低于对照组,而平均通过时间短于对照组,与既往研究结果相同[17-18],表明地黄饮子联合穴位针刺能增加急性脑梗死患者脑灌注,改善脑氧代谢和脑缺血缺氧状态。笔者认为,穴位针刺能促进中枢系统中一氧化氮合酶产生,进而增加一氧化氮水平,增加脑灌注,且能调控二氧化碳分压,从而影响脑氧代谢[19];菖蒲、远志等药物的化痰开窍之效,通过抗血栓、降血脂等药理作用改善脑血管血流情况[20-21],进而改善脑缺血、缺氧以及脑氧代谢。
综上所述,地黄饮子联合穴位针刺治疗能促进急性脑梗死患者神经功能恢复,改善脑灌注和脑氧代谢,临床疗效较显著,值得推广。本研究样本量较小,未来将扩大样本量并进行深入的机制研究。

