妊娠末期孕妇感染新型冠状病毒的分娩期临床特点及新生儿结局分析
李冬梅,何小波,沈演,王巧珍,陈安儿
新型冠状病毒感染是病毒侵入人体呼吸道后导致的呼吸道传染病,以发热、乏力及干咳为主要表现。随着疫情防控政策的改变,孕期感染新型冠状病毒的临床特点、妊娠及新生儿结局的探究已成为产科医生需重点考虑的问题。近几年国内外孕期感染新型冠状病毒后样本量较小且研究期限短暂,还需要对孕妇及婴儿进行更多的研究。本研究拟通过观察妊娠晚期新型冠状病毒感染孕妇孕晚期及分娩时的临床指标,分析其妊娠及新生儿结局,为妊娠末期新型冠状病毒感染后孕产妇分娩期诊治提供临床依据,从而合理管理分娩期及降低母儿预后不良结局,现报道如下。
1 资料与方法
1.1 一般资料 采用前瞻性队列研究,按照国家新型冠状病毒肺炎诊疗方案(试行第九版)确诊为新型冠状病毒感染,收集2022 年12 月16 日至31 日宁波市妇女儿童医院住院并分娩的患者(观察组),同时调取本院分娩的其他孕妇,以相同匹配条件按照1∶1 匹配建立对照组。本研究经宁波市妇女儿童医院医学伦理委员会审核批准。
1.2 纳入及排除标准 纳入标准:(1)观察组患者符合《新型冠状病毒肺炎防控方案(第九版)》规定的诊断标准;(2)知情同意;(3)分娩孕周≥37 周。排除标准:排除严重妊娠期合并症及并发症的孕产妇(妊娠期高血压疾病、妊娠期糖尿病血糖控制不佳者、妊娠期肝内胆汁淤积及其他可能影响胎儿生长发育、胎儿宫内情况的疾病)。
1.3 观察指标 两组孕妇分娩前的羊水指数,记录分娩过程中羊水性状。参照《妇产科学(第8 版)》中定义羊水性状,I 级:羊水半透明,呈淡黄色或淡绿色,隐约可见胎脂和胎发;II级:羊水黄色或淡绿色,混浊不透明,不易看见胎脂和胎发;III 级:羊水呈黄色或深绿色,黏稠混浊不透明。两组在分娩前化验肝功能(丙氨酸氨基转移酶、天门冬氨酸氨基转移酶)及血小板(PLT)情况。两组孕妇在阴道分娩过程中发生胎儿窘迫、中转剖宫产、阴道手术助产的例数;两组新生儿分娩后的1、5 min Apgar 评分及新生儿重症监护病房(NICU)入住率。
1.4 统计方法 采用SPSS 26.0统计软件进行分析,计量资料以均数±标准差表示,采用t 检验;计数资料采用2检验。P <0.05 表示差异有统计学意义。
2 结果
2.1 两组一般资料比较 收集住院并入产房监测产程的足月孕妇230 例,按照纳入标准共75 例合并有新型冠状病毒感染作为观察组,对照组75 例,两组一般资料差异均无统计学意义(均P>0.05),见表1。2.2 两组分娩期间各临床指标比较 观察组孕妇分娩前羊水指数少于对照组,丙氨酸氨基转移酶、天门冬氨酸氨基转移酶均高于对照组,血小板计数低于对照组,差异均有统计学意义(均P<0.05),见表2。2.3 两组分娩过程、妊娠及新生儿结局指标比较观察组在产程过程中胎儿窘迫发生率高于对照组,自然分娩成功率低于对照组,阴道助产及中转剖宫产率高于对照组,新生儿的住院率高于对照组,差异均有统计学意义(均P <0.05);两组新生儿分娩后1 及5 min Apgar 评分差异均无统计学意义(均P >0.05),见表3。
表1 两组一般资料比较
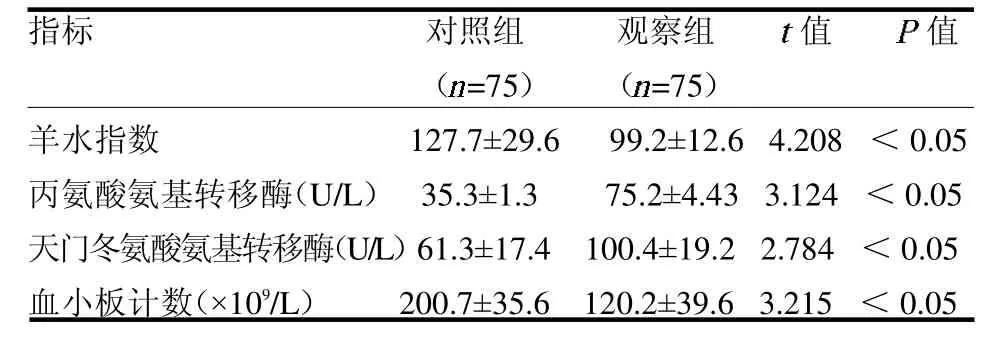
表2 两组分娩期间各临床指标比较
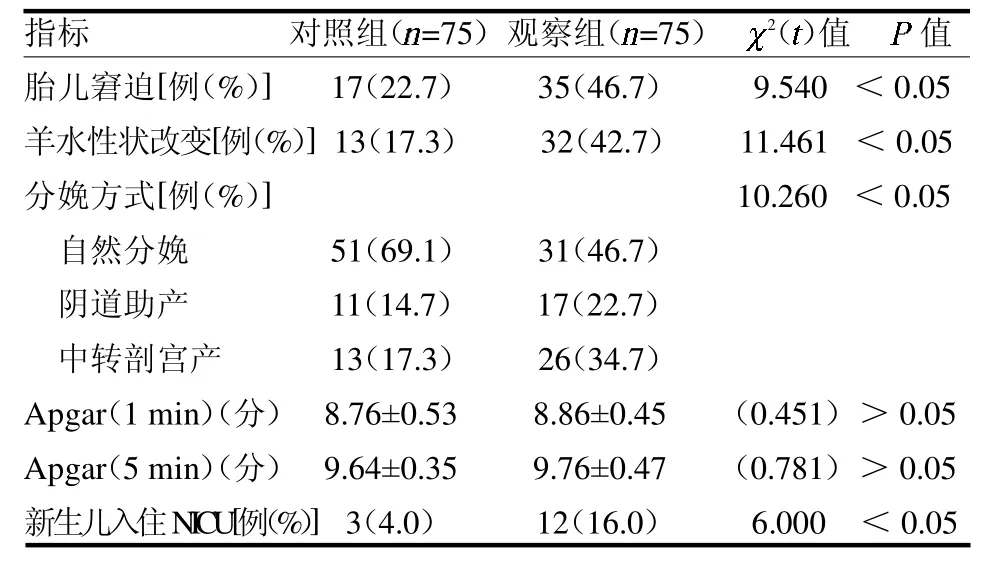
表3 两组分娩过程、妊娠及新生儿结局指标比较
3 讨论
新型冠状病毒感染部分患者多在发病1 周后出现不同程度的呼吸困难和/或低氧血症,更严重者快速进展至急性呼吸窘迫综合征、脓毒症休克、难以纠正的代谢性酸中毒及凝血功能障碍等[1-2],从而导致不良妊娠结局等风险发生[3-7]。目前对于新型冠状病毒感染并没有通过母婴垂直传播的证据,大部分调查发现病毒感染后不会通过母婴垂直传播[8-9];但仍有极少数报道说不能排除孕妇病毒感染后有发生垂直传播的可能性,病毒导致胎盘的屏障功能下降,从而发生宫内感染,目前尚无确切的证据证实以上结论[10-11]。新型冠状病毒感染患者在痰标本、肺泡灌洗液标本、咽拭子或鼻咽拭子标本中易查到病毒核酸,但是血液标本病毒核酸检测阳性的可能性很小,因此新型冠状病毒感染通过母婴垂直传播的证据并不充分。有研究对9 例新型冠状病毒感染孕妇进行回顾性研究,发现没有确切证据证明感染新型冠状病毒可导致新生儿出现严重不良后果,亦没有发现子宫内垂直传播引起的胎儿感染。不过由于样本量较小且研究期限短暂,还需要对孕妇及婴儿进行更多的研究[12]。随着国家对新型冠状病毒感染管理措施的改变,在新型冠状病毒大流行的临床中,发现妊娠末期孕妇感染后会导致孕妇分娩期一些临床症状的改变。本文做了一些归纳性的总结及分析,希望能为孕妇感染新型冠状病毒后对胎儿造成影响的机制提供前期的临床资料,同时也能为新型冠状病毒感染后产程的个性化管理及后续形成规范性治疗提供理论依据。
本研究发现孕妇感染新型冠状病毒后的临床表现与普通人差异不大,大多数患者预后良好,病情危重者多见于老年人、有慢性基础疾病者、晚期妊娠和围产期女性及肥胖人群等[1]。在本研究期间仅有1例重症患者在发病后出现严重临床症状且伴有全身多器官功能障碍,需要提前终止妊娠,导致不良妊娠结局的发生。因病例数较少,本研究未列入观察范围。本研究结果发现孕妇的发热时间基本在2 d 左右,两组孕妇一般情况差异无统计学意义(均P >0.05),但观察组分娩期的羊水指数及羊水浑浊发生率均高于对照组(均P <0.05),分析考虑妊娠末期新型冠状病毒感染,孕妇持续发热,导致基础代谢增加,脱水及耗氧增加,使得胎儿宫内环境发生改变,这可能会导致胎儿的相对缺氧。尽管目前有限的研究表明胎儿宫内感染的概率较小,但仍不能完全排除,如胎盘屏障被病毒破坏,胎儿通过垂直传播后使其感染,使得胎儿缺氧加重,导致胎儿肠道蠕动亢进,肛门括约肌松弛,胎粪排入羊水中,造成羊水浑浊。羊水浑浊使得胎儿宫内环境发生改变,尤其是分娩前体温到39 ℃以上,对胎儿来说是有影响的,其可能会导致胎儿宫内缺氧或胎动异常,甚至导致胎儿宫内严重缺氧和胎死宫内等可能。有研究发现新型冠状病毒感染后会导致机体血小板的下降及肝功能指标上升[13],本研究结果也发现感染孕妇的肝功能、胆汁酸明显升高,血小板呈下降趋势,从而更容易导致不良妊娠结局的发生。本文结果显示观察组分娩过程中胎儿窘迫、分娩过程中中转剖宫产、阴道手术助产发生率均高于对照组(均P <0.05),这是因为胎儿宫内环境的改变及病毒感染后身体仍处于一个恢复期,产程过程中进一步消耗体力及身体虚弱,进而导致产程停滞或产程延长,不利于分娩,使得产程过程中更容易发生胎心改变,从而导致中转剖宫产及阴道手术助产。但也不能完全排除在新型冠状病毒感染大流行时,因医务人员的感染使得医疗资源大量衰竭,也可能导致在难产上处理欠缺,从而导致上述结果的出现。本研究结果显示两组新生儿1、5 min Apgar 评分差异均无统计学意义(均P>0.05),这可能与产科医师积极处理产程,掌握中转剖宫产、阴道手术助产时机及分娩时新生儿医师及时介入等有关。
综上所述,通过对分娩期临床症状的观察发现在妊娠末期孕妇感染新型冠状病毒后,有大部分胎儿存在相对缺氧的情况,但胎儿缺氧情况的发生是因孕妇病毒感染后导致胎儿垂直传播还是孕妇代谢增加导致胎儿出现相对缺氧,目前还不清楚。本研究通过对分娩期临床指标的观察明确了新型冠状病毒感染后胎儿宫内情况发生了改变,也为下一步研究是否经过母婴垂直传播提供支持;同时也为妊娠末期感染新型冠状病毒后孕妇分娩方式的选择、终止妊娠的时机、产程观察及处理提供一些临床证据,从而为制定有效临床处理策略提供依据。

