重症患者身体约束评估量表的优化及信效度检验
张英 余书霞 何秀霞
(莆田市第一医院,福建 莆田 351100)
约束行为是临床护理经常为患者采取的一种保护性措施,尤其是在无家属陪护的ICU,但过度和不合理的身体约束可能给患者带来身体、心理及伦理上的问题[1]。澳大利亚与加拿大等国医疗机构制定的身体约束指南[2-3]均提到实施身体约束前必须进行评估与决策。我国中华护理学会于2019年11月发布的《住院患者身体约束护理》[4]团体标准强调,实施约束前应评估患者是否需要约束。2020年景孟娟等[1]研究结果显示,94.1%的急危重症护理单元在住院患者身体约束前会进行评估,但其中仅有57.8%的护理单元有使用约束评估工具。张平杰[5]的研究以ICU住院患者身体约束评估工具选择为切入点,对现有临床工作中的各类护理评估方法和工具进行了综述,旨在为ICU患者进行身体约束护理评估工作提供参考依据。我科基于上述研究且经过近几年的临床实践应用发现,现有的护理评估方法和工具在我科使用期间存在评估内容不全面及评估结果与实际情况有差异等问题。鉴此,本研究旨在参考中华护理学会团体标准《住院患者身体约束护理》[4]的评估内容,对比相关文献,结合临床,运用德尔菲法继续优化重症患者身体约束评估量表,为ICU护士实施约束决策提供更全面的依据,避免约束工具的过度使用。
1 对象与方法
1.1研究对象
1.1.1德尔菲法咨询专家 遴选自上海、四川、浙江、海南和福建 5 地三甲医院共17名专家;专家均为本科及以上学历、从事10年及以上的重症护理工作且副主任护师及以上职称;其中男3名,女14名,平均年龄(44.06±5.80)岁,见表1。
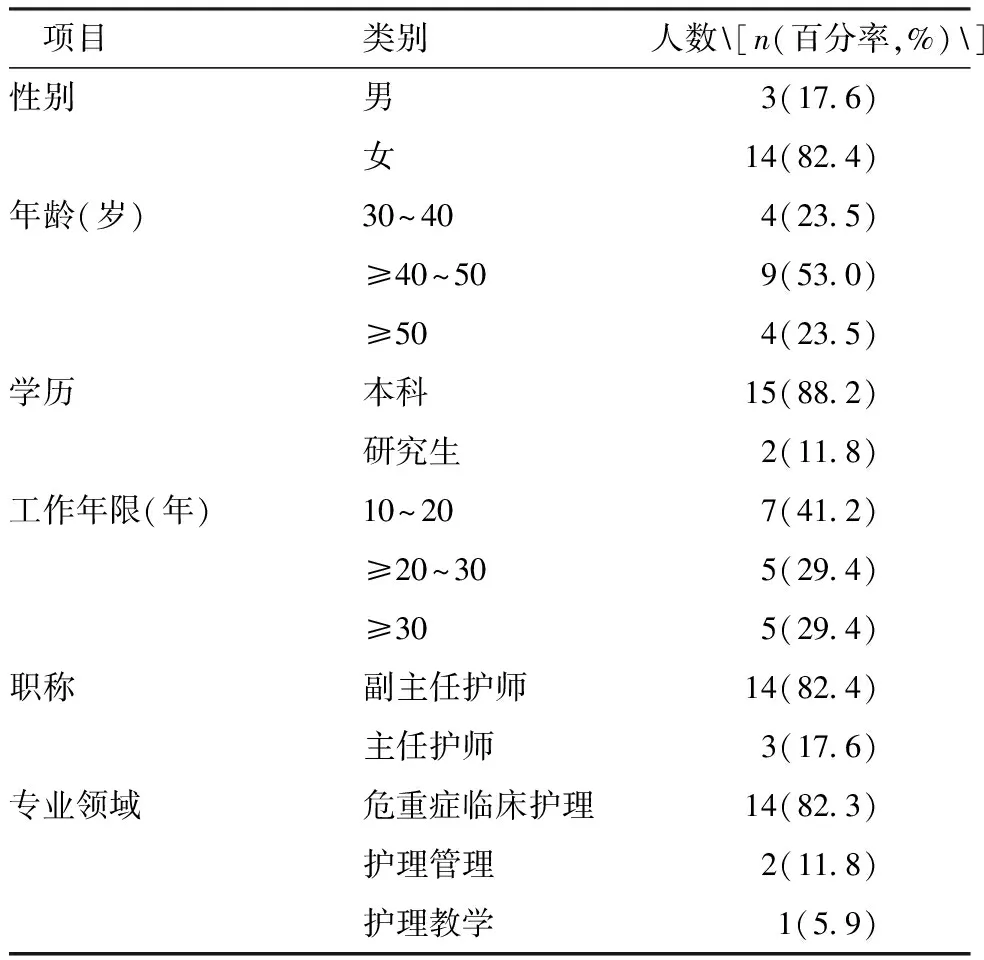
表1 函询专家一般资料(n=17)
1.1.2信效度检验研究对象 选取2022年1-2月入住我院ICU的重症患者为研究对象,进行量表的信效度检验。纳入标准:(1)年龄≥18岁。(2)入住ICU时间≥24 h。(3)患者或家属知情同意,并签订约束同意告知书。排除标准:四肢或皮肤严重损伤无法约束的患者。最终纳入103例患者,其中男65例,女38例,年龄19~97岁,平均年龄(63.42±18.03)岁,疾病分布情况为有神经系统疾病占39.8%,呼吸系统疾病占20.4%,休克及其它疾病占20.4%,消化系统疾病占14.6%,循环系统疾病占4.9%,见表2。
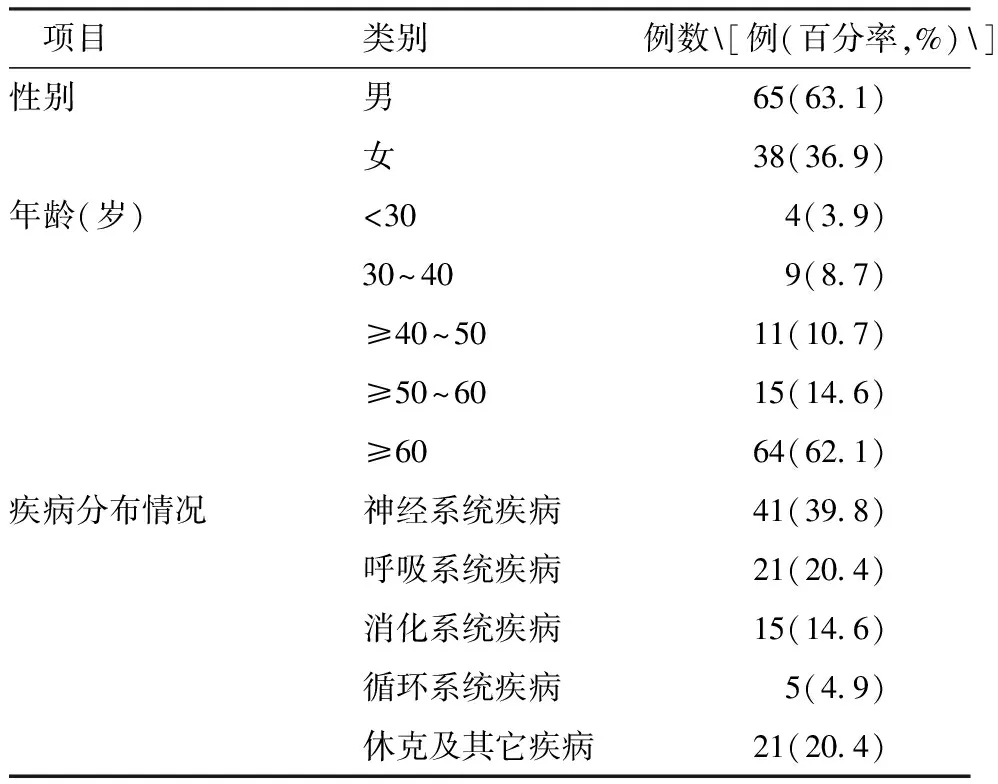
表2 研究对象一般资料(n=103)
1.2方法
1.2.1构建初级量表 研究小组参考中华护理学会团体标准《住院患者身体约束护理》[4]及查阅相关文献[6-11]并结合临床实践,提取了意识状态、行为分级、上肢肌力分级、CPOT疼痛分级、管道危险度和管道数目6个一级条目和22个等级条目,形成初级量表。
1.2.2应用德尔菲法筛选量表条目 采用Likert 5级评分法对初量表中6个一级条目及22个等级条目划分的“赞同程度”进行赋值,形成专家函询问卷。通过微信问卷星方式实行2轮专家函询,保留满足赞同程度赋值均值>4.0分且变异系数(CV)<0.2的条目;对不满足要求的条目,再次查阅文献以论证专家建议的可行性,由研究小组集体讨论确定剔除或修改保留,形成重症患者身体约束评估量表。
1.2.3量表的信效度检验 通过计算各条目与总分间的Pearson相关系数,剔除与总分低相关(r<0.4)或相关未达显著性 (P>0.05)的条目。应用评定者间信度评价量表操作的可一致性。量表内部一致性采用Cronbach′s α系数进行检测。效度分析采用内容效度及探索性因子分析,内容效度指数(CVI)包含条目水平的内容效度(I-CVI)和量表水平的内容效度(S-CVI)。

2 结果
2.1专家函询结果
2.1.1专家积极系数 本研究2轮专家函询均发出17份专家函询问卷,有效回收率分别为100%和94%,共有14名专家提出修改意见。
2.1.2专家权威系数 2轮函询专家的权威系数分别是0.899和0.903,均>0.80[12]。
2.1.3专家意见协调程度 2轮专家意见协调系数分别为 0.189(χ2=86.818,P<0.001)和0.358(χ2= 172.033,P<0.001),专家意见趋于一致[12]。
2.1.4专家函询结果 第1轮专家函询后,研究小组对赞同程度赋值均值<4.0分且CV<0.2的条目,参考专家文字意见及查阅相关文献内容对条目进行修改:(1)“意识状态”修改为“意识情绪状态”,并划分等级为“中深度昏迷或清楚完全配合、清楚且情绪基本稳定、嗜睡或昏睡或浅昏迷、谵妄或意识模糊或清楚但情绪极不稳定”。(2)调整疼痛分级为“无痛:重症监护疼痛观察量表(critical care pain observation tool,CPOT)评分0~1分;轻度疼痛:CPOT评分2~3分;中度疼痛:CPOT评分4~5分;重度疼痛:CPOT评分 6~8分”。(3)鼻肠管纳入中危管道;中心静脉管道纳入高危管道;当患者病情危重及循环不稳定时,静脉输液管道纳入高危管道。(4)管道数目应与管道危险度一起考虑,有致命高危管道≥1条也属于高危情况,若尿管和胃管难以置入者应将其纳入中危管道,研究小组予以采纳。将修改后的量表进行第2轮专家函询,函询专家分别对各条目内容的赞同程度进行赋分,见表3。
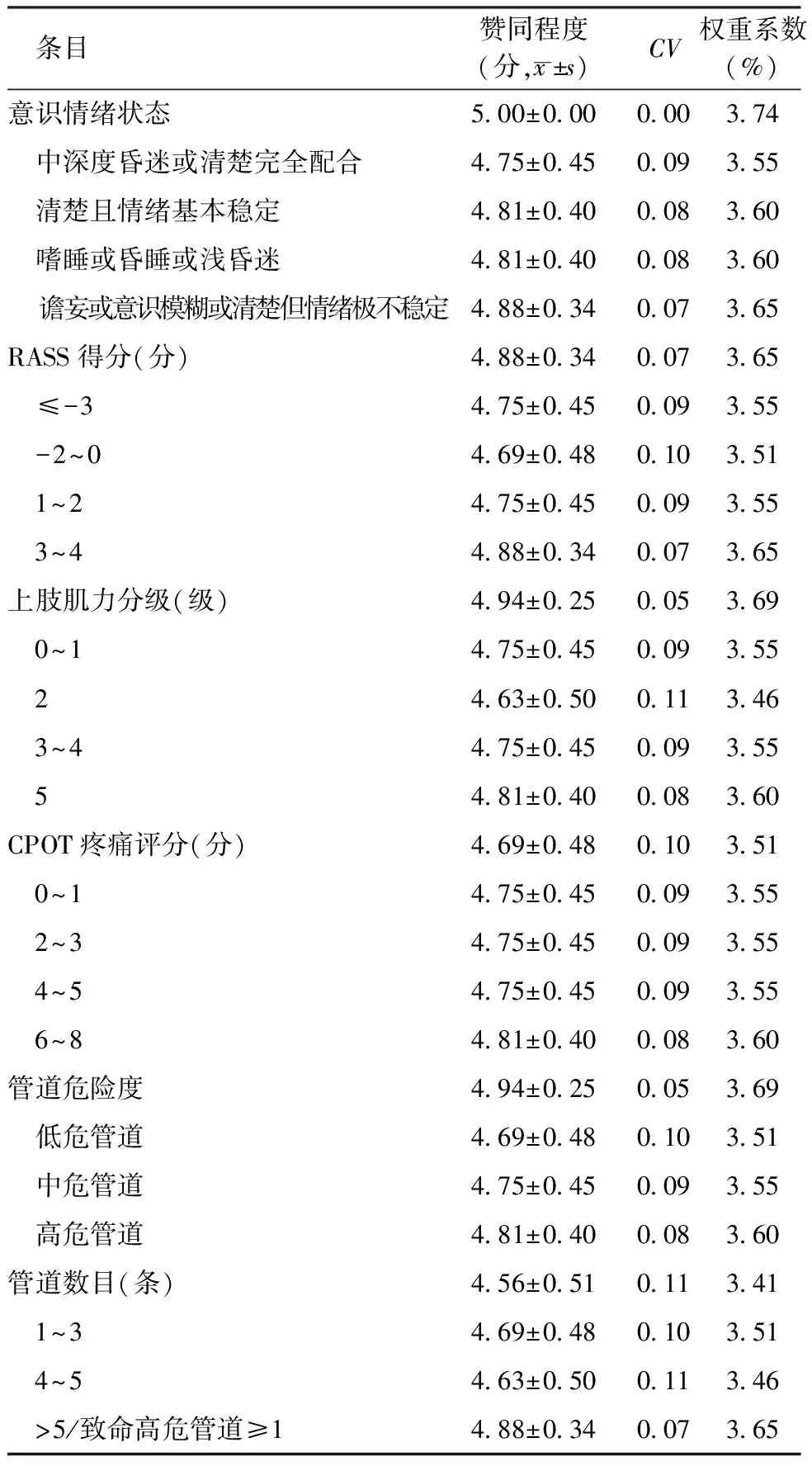
表3 第2轮函询专家结果
2.2量表的信效度检测
2.2.1项目分析 意识情绪状态、行为分级、上肢肌力分级、管道危险度、管道数目与总分的Pearson相关系数为0.667~0.816(>0.4)(P<0.01),保留以上5个条目。CPOT疼痛评分与总分的Pearson相关系数为0.290(<0.4),予删除此条目。
2.2.2Cronbach′s α系数 总量表的Cronbach′s α系数为0.895,各一级条目之间具有良好的内部一致性,见表4。
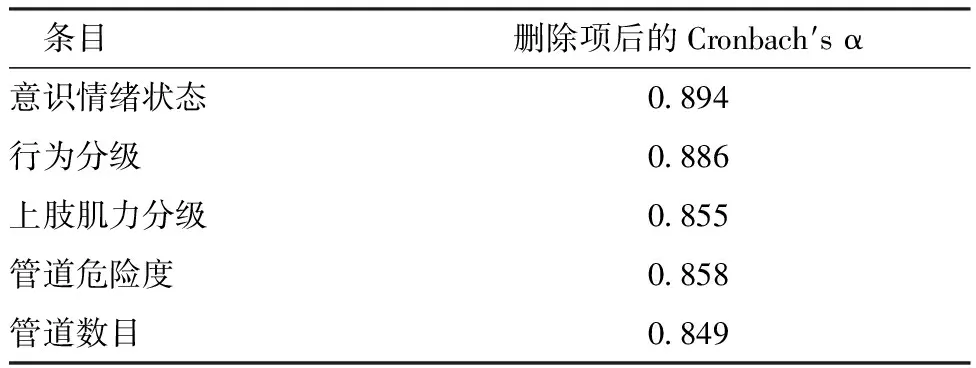
表4 信度检验结果(n=103)
2.2.3评定者间信度 随机选择符合纳入标准的另外30例患者,由1名研究人员和1名ICU护士分别对这30例患者同时进行评估,计算评定者间信度[13]。将2名评估者所得相同项目数(139)/总项目数(150)×100%,得出92.67%,表明量表的可操作性较一致。
2.2.4表面效度 随机抽取我院35名ICU护士阅读此量表后进行反馈,结果显示,35名ICU护士对量表的评估方法及作用均能理解,量表内容全面且浅显易懂。
2.2.5内容效度 邀请10名相关领域专家对各条目是否与身体约束有关做出评价,评价等级[13]由“无相关”“弱相关”“较强相关”和“强相关”4个级别组成,分别计1~4分,分数越高,代表条目的适合程度越高。经计算得出每个条目水平的I-CVI[13]为0.80~1.00;量表水平的S-CVI[13](即所有被评定≥3分)条目共有45次与10名专家总评定次数(5个条目,共50次)之比为0.92。
2.2.6结构效度 本量表抽样适合性检验(KMO)值为0.804,Bartlett值为375.8,P<0.001,可进行探索性因子分析。经数据分析得出量表含有1个公因子,公因子累计方差贡献率为72.025%(>40%),且5个条目公因子上的载荷均>0.4[14],因此保留以上条目,见表5。
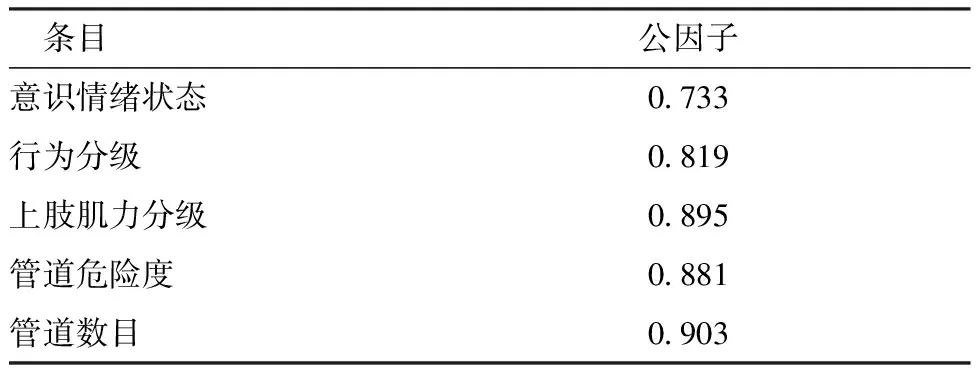
表5 探索性因子结果(n=103)
2.3等级条目赋值及划分约束等级 研究小组经过2轮德尔菲专家函询及信效度检测后,最终形成包含5个一级条目18个等级条目的单维度重症患者身体约束评估量表,并根据临床实际情况及优序图法对等级条目进行赋值,赋值分数为0~3分,总分为0~15分。另随机选取我院50例相同纳排标准的重症患者进行预调查,其中男27例,女23例,年龄18~87岁,平均年龄(53.16±18.56)岁,疾病分布情况有神经系统占70%,呼吸系统占4%,感染性休克及其它疾病占16%,消化系统占8%,泌尿系统占2%。运用该量表对50例患者进行评估,得出分值,确定约束等级划分结果:合计评分≥12分或RASS≥2分或谵妄状态或情绪极不稳定需实施身体约束;合计评分9~11分首选替代约束;合计评分≤8分或RASS≤-3分或意识清楚能配合者或肌力≤2级无需约束,见表6。

表6 重症患者约束评估量表
3 讨论
危重患者身体约束是保障患者安全及预防非计划性拔管的重要护理措施,但需遵循最小化约束原则及患者有利原则,在保护患者隐私及安全的情况下也应给予患者足够的心理支持。当替代约束无效时,应严格按照评估量表的内容进行评估,符合约束条件的患者方可实施约束。约束实施后还需进行动态评估,及时解除约束或采用替代约束,减少身体约束并发症的发生,保证身体约束的合理性及有效性。
3.1量表的科学性 该量表是基于中华护理学会团体标准《住院患者身体约束护理》[4]及2轮德尔菲法专家函询进行优化的,结果显示,2轮专家函询回收率分别为100%和94%,共有14名专家提出意见,表明专家重视本研究;2轮专家权威系数分别为0.899和0.903,专家权威性较高,函询结果可信[12];第1轮专家协调程度为0.189,P<0.001,协调系数较低[12],可能与条目的表述及内容概括不全面有关,采纳专家的建议后进行修改,第2轮专家协调程度为0.358,P<0.001 ,专家意见较一致[12]。本研究优化的量表经过2轮德尔菲法形成意识情绪状态、行为分级、上肢肌力分级、管道危险度、管道数目和疼痛分级共6个条目,但在进行Pearson相关系数分析时得出疼痛分级与总分的相关系数仅为0.290(<0.4),这可能与镇静镇痛相关指南的发布有关[15]。其次,CPOT疼痛评分表[16]是以面部表情、肢体活动和肌力变化等指标进行疼痛判断,这可能与上肢肌力分级与行为分级条目评估存在重复,故予删除疼痛分级条目。删除疼痛分级条目的量表Cronbach′s α系数为0.895,具备良好的信度水平。评定者间信度为0.927,说明量表的可操作性较强[13]。量表各条目的I-CVI为0.80~1.00,S-CVI为0.92,表明量表整体内容效度好[13]。本量表经过探索性因子分析最终提取1个公因子,总体方差贡献率72.025%(>40%),且各条目在公因子上的载荷均>0.4,各条目均为典型的代表性条目,充分体现了量表良好的结构效度[14]。
3.2约束等级的划分 本研究中量表的条目赋值采用优序图法,将各等级条目按照临床风险高低进行赋值,风险越高,赋值分数也越高。此外,本研究通过将符合纳入标准的50例ICU患者进行预调查,结合患者临床实际情况对约束评估总分进行等级划分,对于部分患者明确可以约束或不约束的情况直接予以说明,可缩短临床护士评估的时间。
3.3量表的意义 有研究[17]显示,ICU患者的身体约束使用率为56%~76%,这可能与护理人员在实施身体约束时主要基于经验判断及工作强度,未结合患者具体情况进行综合评估有关[18]。而规范化的评估工具可以避免身体约束的滥用[11]。现有的身体约束评估量表或评估内容不全面、评估项目繁多或评估流程繁琐,缺乏多中心应用研究,是否适合所有重症患者有待进一步验证[19]。本研究根据危重患者临床实际情况,经过多方面专家共同验证优化形成的重症患者身体约束评估量表,在条目和内容方面均具有良好的信度和效度,可更好地为护理人员实施约束决策提供依据,避免约束工具的过度使用。但由于测试人数较少、测试对象疾病分类和年龄局限且存在地区区域性,量表的可推广性和实用性有待进一步验证。建议今后将在临床护理工作中进行大范围、多区域及多疾病种群的研究,以验证量表的可重复性与适用性。
4 小结
本研究经过2轮德尔菲法及信效度检验后优化形成的重症患者身体约束量表可以使临床约束行为更加规范化,但护理人员是否能正确使用量表对患者进行准确的评估,以及是否动态评估仍需继续跟踪改进,切实保证身体约束的合理性和有效性。

