精细化护理在颅内动脉瘤介入手术围手术期中的应用效果
王荣勤,梁新明
1.南阳市中心医院介入放射科,河南 南阳 473000;2.南阳市中心医院神经内科,河南 南阳 473000
颅内动脉瘤是心血管脑外科常见的疾病,在颅脑血管破裂后常需采用合理的准确高效的手术方式减轻颅脑血管出血对脑组织的损伤,介入栓塞术具有准确、创伤小、恢复快的优点,是符合手术指征患者首选的手术方式。在对应颅内动脉瘤患者治疗过程中,需要对血压进行控制,减少并发症的发生。在治疗效果存在较大的差异性,这可能与护理的干预模式有关[1-2]。常规护理注重流程化管理,存在一定的局限性。精细化护理模式通过医护人员组成护理管理团队,对不同的患者从生理、心理等方面进行综合评估,采用个性化的、规范的护理模式,促进患者血压的稳定、减轻围手术期并发症的发生,提高患者的生活质量[3]。既往的研究表明[4],精细化护理在脑动脉瘤、心脏介入手术中得到了很好的应用,对提高患者的生活质量和改善预后有较好的效果。本研究将精细化护理管理模式应用于颅内动脉瘤介入手术患者,观察其对患者的血压、并发症和生活质量的影响,现将结果报告如下。
1 资料与方法
1.1 一般资料
选取2019 年1 月—2020 年12 月南阳市中心医院收治的112例颅内动脉瘤介入治疗的患者,按照随机数表法分为研究组和对照组,每组各56例。纳入标准:(1)患者入院后经CT 血管造影术(CTA)、磁共振成像(MRA)检查,结合临床症状确诊,并符合介入栓塞术手术指征。(2)生命体征稳定。(3)具有较好的自理能力,思维和语言沟通无障碍。(4)患者及家属知情同意并签署知情同意书。排除标准:(1)合并有脑出血、脑梗死、脑外伤等。(2)存在多器官的严重功能障碍。(3)具有介入手术的手术禁忌证。(4)不愿意接受本次研究。研究组中男28例,女28 例;平均年龄(53.90±6.98)岁;体质量指数(BMI)(22.96±3.98)kg/m2;发病至介入治疗时间间隔(2.31±0.56)h;动脉瘤位置:willis 环前循环10 例,颈内动脉10例,后交通动脉8例,脉络膜前动脉10例,基底动脉9例,其他9例;伴有高血压50例,糖尿病15例,冠心病9例;生活习惯:吸烟者27例,饮酒者26例。对照组中男26 例,女30 例;平均年龄(54.02±6.01)岁;BMI(23.14±4.34)kg/m2;发病至介入治疗时间间隔(2.62±0.41)h;动脉瘤位置:willis环前循环12例,颈内动脉11例,后交通动脉9例,脉络膜前动脉7例,基底动脉9例,其他8 例;伴有高血压44 例,糖尿病13 例,冠心病10例;生活习惯:吸烟者25 例,饮酒者28 例。两组患者一般资料具有可比性(P>0.05)。本研究得到了医院医学伦理委员会的批准。
1.2 方法
对照组采用神经外科的常规护理方法,主要护理内容包括:(1)对手术患者的气管插管。(2)入院时对患者的瘤体直径进行评估,评估肿瘤瘤体是否会发生破裂,嘱咐患者的咳嗽和排便时缓慢柔和,以免促进瘤体的破裂;检测患者的血型,做好备用血液的准备,防止手术中失血过多。(3)手术前做好备皮及导管留置工作的准备,对患者的生命体征进行全面的监测。(4)手术过程中及手术后做好患者生命体征监测,记录血压、心率、呼吸等变化,保持生命体征的稳定;注射抗生素治疗,防止手术感染的发生。同时,做好心、肝、肾等脏器的功能保护。记录患者监测指标每日变化及补充量和摄入量,防止脏器功能衰竭的发生。
研究组在对照组的基础上实施精细化护理,主要内容包括:(1)创建多专科精准护理团队。由专科护士长1名,负责整个课题的设计和管理;心血管内科副主任医师1 名,神经外科副主任医师1 名,负责临床治疗的诊断和治疗效果评估;责任护士4名,负责精细化护理的实施和调查问卷的发放、评估。(2)制定精细化的护理方案。由责任护士在患者入院1~2 d 内对患者进行个体化饮食状况和营养的评估、心理状态评估,既往用药史及疼痛状况等资料的收集,评估患者因心理或疾病可能出现的问题,制定个性化的精准护理方案,建立患者个人病历档案。(3)健康教育的实施。针对患者生理、心理评估的情况,在患者住院后1~2 d,术前与患者进行密切沟通1~2 次,对患者讲解颅内动脉瘤介入手术具有安全、恢复快、治疗成功率高等特点;和手术可能出现的副反应及其处理方法等,打消患者的消极顾虑情绪,使患者可以积极主动地配合治疗和护理。术后在患者苏醒后及时与患者沟通,告诉患者手术情况和后续康复方案,鼓励患者积极配合护理,并建立获得良好手术治疗结局的信心。(4)提供个性化的舒适护理。通过与患者的沟通了解患者的需求,提高个性化的舒适护理,包括每天为患者播放轻松舒缓的音乐,提供心理护理疏导、并发症的处理、手术后康复的护理等。(5)术后疼痛的护理。术后分阶段的采用VAS评分测量患者疼痛程度,制定个性化的镇痛方案。嘱咐患者确定疼痛部位,避免疼痛时在床上翻滚和压迫,通过转移注意力缓解疼痛感。(6)术后血压的控制。7:00和19:00对患者测量血压,采用统一的血压测量计,并做好血压测量记录,控制血压,通过药物调控血压至理想值。(7)指导患者规律服药。指导患者口服药的用药宣教,告知患者药物的作用,使用方法、剂量,服药时间,药物的不良反应和注意事项等,做好记录,发放药物指导宣传手册给患者。(8)出院后的随访。建立随访公众号,患者关注公众号,公众号有线上咨询和专科医生答疑,在线指导患者的饮食护理、康复指导等。每周电话随访或复诊时随访了解患者康复情况,指导患者的康复训练,持续1个月。
1.3 观察指标
(1)血压:在入院第2 d和手术后1 d,分别测量两组患者7:00 和19:00 的血压,取平均值作为测量血压值,测量时患者取仰卧位,使用同一经过校正的血压计。(2)并发症发生率:记录患者手术后发生尿潴留、腹腔感染、脏器衰竭、切开感染等发生频次。(3)生活质量:采用美国波士顿健康研究所研制的简明生活质量调查量表(SF-36)进行评价。该量表包括生理机能、生理职能、躯体疼痛、一般健康状况、精力、社会功能、情感职能以及精神健康8个维度,分为5级评分,得分越高,说明患者的健康状况越好。本研究的Cornbrash’sα系数为0.903。
1.4 资料的收集和整理
问卷调查由经过培训的调查员进行调查,采用统一的调查问卷提示语现场发放问卷,现场核实问卷并签字回收。共发放问卷112份,回收有效问卷112份,有效回收率为100%。
1.5 统计学方法
采用SPSS 22.0 软件进行统计分析。计量资料以均数±标准差(±s)表示,组间比较采用t检验。计数资料用例数和百分比(%)表示,组间比较采用χ2检验。以P<0.05为差异有统计学意义。
2 结果
2.1 两组患者手术前后血压情况
两组患者手术前收缩压和舒张压比较,差异无计学意义(P<0.05);手术后,两组患者收缩压和舒张压均降低,研究组收缩压差值和舒张压差值明显高于对照组,差异有统计学意义(P<0.05),见表1。
表1 两组患者手术前后血压情况(±s)mmHg
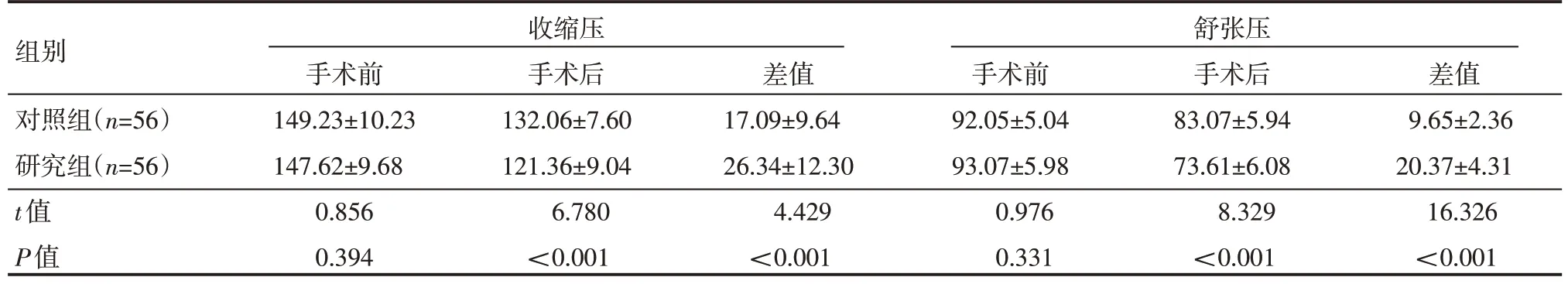
表1 两组患者手术前后血压情况(±s)mmHg
组别对照组(n=56)研究组(n=56)t值P值收缩压舒张压手术前149.23±10.23 147.62±9.68 0.856 0.394手术后132.06±7.60 121.36±9.04 6.780<0.001差值17.09±9.64 26.34±12.30 4.429<0.001手术前92.05±5.04 93.07±5.98 0.976 0.331手术后83.07±5.94 73.61±6.08 8.329<0.001差值9.65±2.36 20.37±4.31 16.326<0.001
2.2 两组患者并发症发生率情况
研究组腹腔感染、尿潴留、脏器衰竭和切开感染发生率均低于对照组,差异有统计学意义(P<0.05),见表2。
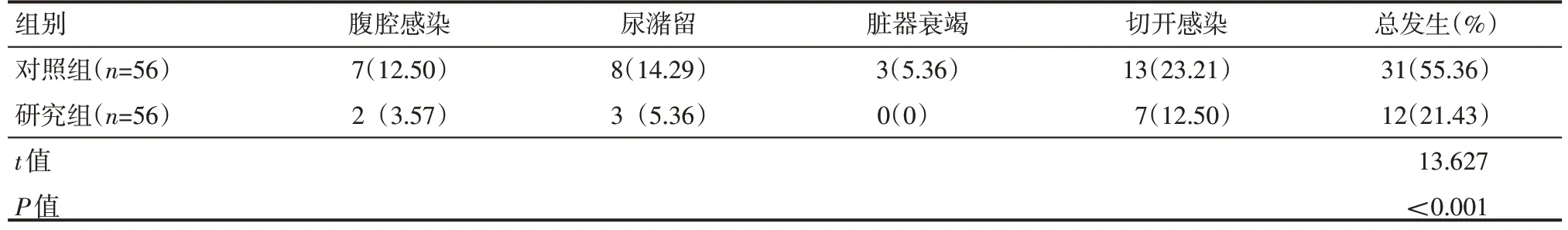
表2 两组患者并发症发生率情况 例(%)
2.3 两组患者手术前后生活质量情况
手术前两组患者生活质量评分比较,差异无统计学意义(P>0.05);手术后研究组SF-36 量表各维度评分均高于对照组,差异有统计学意义(P<0.05),见表3。
表3 两组患者手术前后生活质量情况(±s)分
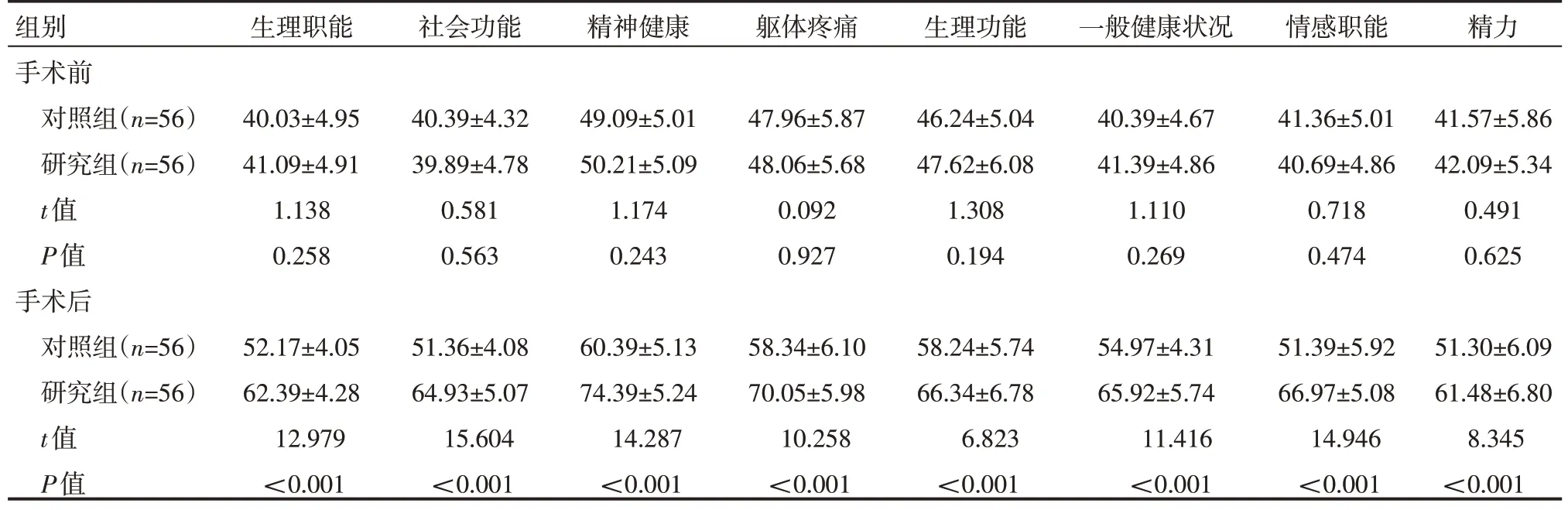
表3 两组患者手术前后生活质量情况(±s)分
组别手术前对照组(n=56)研究组(n=56)t值P值手术后对照组(n=56)研究组(n=56)t值P值生理职能社会功能精神健康躯体疼痛生理功能一般健康状况情感职能精力40.03±4.95 41.09±4.91 1.138 0.258 40.39±4.32 39.89±4.78 0.581 0.563 49.09±5.01 50.21±5.09 1.174 0.243 47.96±5.87 48.06±5.68 0.092 0.927 46.24±5.04 47.62±6.08 1.308 0.194 40.39±4.67 41.39±4.86 1.110 0.269 41.36±5.01 40.69±4.86 0.718 0.474 41.57±5.86 42.09±5.34 0.491 0.625 52.17±4.05 62.39±4.28 12.979<0.001 51.36±4.08 64.93±5.07 15.604<0.001 60.39±5.13 74.39±5.24 14.287<0.001 58.34±6.10 70.05±5.98 10.258<0.001 58.24±5.74 66.34±6.78 6.823<0.001 54.97±4.31 65.92±5.74 11.416<0.001 51.39±5.92 66.97±5.08 14.946<0.001 51.30±6.09 61.48±6.80 8.345<0.001
3 讨论
3.1 精细化护理有利于促进颅内动脉瘤介入手术患者的血压下降
本研究结果显示,两组患者手术前尚未开展干预时血压处于较高水平,手术后经过精准化护理的干预,研究组患者血压明显低于对照组,血压水平得到较好的控制。这与实施精准化护理过程中,手术麻醉时通过严密观察患者的肢体活动、呛咳、吞咽等活动情况,判断患者的麻醉深浅,麻醉师根据这些情况调整麻醉剂量,避免麻醉对血压的影响作用。正确使用气管插管和应用喉罩,避免患者因不当插管造成胃肠胀气,从而引起血压的波动[5]。术中保持导尿管的畅通,持续有效引流避免尿潴留的发生,避免因为尿潴留而引起的患者烦躁,血压升高的情况[6]。在精准护理时,护理技能水平也是影响血压的一个因素。掌握正确的血压测量方法,保持血压袖带适宜的紧度,应用统一经过校正符合标准的血压计,保持血压测量的准确性[7]。在患者输液过程中,保持适宜的输液速度,避免因为输液速度不当而引起的血压异常。术中对患者颅内压增高征象和心功能状况进行观查,如发生异常及时告知医生,对症处理。手术前后对患者的心理护理,让患者了解术后麻醉可能出现的呛咳、胸闷、四肢无力等属于正常的现象,避免患者对新出现症状的恐惧,避免患者因为自我心理认识不足过度躁动不安造成“不耐管”反应引起的血压升高[8]。精细化护理从细节、多专业角度护理促进了颅内动脉瘤介入手术患者血压的下降。
3.2 精细化护理有利于降低颅内动脉瘤介入手术患者并发症发生
颅内动脉瘤介入手术患者术后严重并发症的发生是导致患者不良结局,甚至发生死亡最主要的原因,积极预防并发症的发生是预防患者术后疾病恶化,促进康复的重要方面[9]。精细化护理实行“以人为本”的护理理念[10],从患者的心理状态和环境等各个细节入手,增加患者的舒适度和依从性,从而达到较好的治疗效果。本研究结果显示,研究组腹腔感染、尿潴留、脏器衰竭和切开感染的发生例数均低于对照组,总发生率明显均低于对照组,提示精细化护理降低了颅内动脉瘤介入手术患者并发症的发生。这可能是由于精细化护理中与患者的沟通建立了患者的自信,遇到不适及时向责任护士报告,有利于护士及时发现并发症,提前做好并发症的防治和处理。健康教育使得患者对颅内动脉瘤介入手术并发症有一定的认知,患者自身积极做好并发症的预防,提高了自身应对能力[11-12]。精细化护理增加了术中及手术后各个环节的护理的精细度,并根据患者个性化护理需求实施,提高了护理质量和护理效果[13]。个性化的舒适护理和心理护理疏通了患者的情绪障碍,有利于患者积极乐观地应对疾病的治疗,积极与医护人员配合,有研究认为[14],乐观积极的情绪可以提高患者的免疫机能,提高细胞免疫功能,从而促进了并发症的下降。
3.3 精细化护理提高了降低颅内动脉瘤介入手术患者的生活质量
颅内动脉瘤介入手术患者由于对疾病的认知不足,对介入手术治疗认识不足,加上疾病对患者生理、心理状态的影响易导致患者产生焦虑、抑郁的负性情绪,有时甚至产生厌世的想法,从而影响生活质量。精准护理从细节入手,从生理、心理等方面满足患者个性化需求为导向的护理有利于促进患者生活质量的提高[15]。本研究结果显示,手术后研究组SF-36 量表中,生理、精神、社会等8 个维度评分均高于对照组,提示精准化护理提高了颅内动脉瘤介入手术患者的生活质量。这主要与精细化护理提供个性化的护理方案,积极有效的个性化健康教育有利于提高患者的自信,对疾病和介入手术治疗的认知,提高自我认识水平和对疾病治疗应对能力,促进患者的康复;给予患者积极的护理支持和心理支持,个性化的舒适护理、疼痛管理等提高了患者的舒适感,降低了不良情绪。精细化护理研究组患者并发症的降低,减少了疾病和手术对患者机体生理、心理的损伤,提高了患者生理和心理机能[16]。出院后建立的微信公众号定期推送健康资讯和长期的随访,有利于患者同伴间的交流、医护人员和患者的沟通,扩展了患者的认知,促进了患者的生理、心理和社会功能,从而促进患者生活质量的提高。
综上所述,精细化护理通过个性化的护理干预,从满足患者的需求出发,有利于颅内动脉瘤介入手术患者的血压控制,降低了患者并发症的发生率,促进了患者生活质量的提高。由于本研究仅限于本院,收集的样本例数有限,今后还需要开展扩大样本量进入深入研究,提高研究的信度,同时,从精细化护理的干预措施上进一步拓展研究,开发精细化护理的方式和内容,提高颅内动脉瘤介入手术患者临床护理效果。

