基于磁共振成像评估凶险性前置胎盘患者胎盘植入及产后出血价值研究
丘 茜, 梁若英, 宁 嫦, 吴婉秋, 吕 静, 卢怡霖
玉林市第一人民医院 产科,广西 玉林 537000
凶险性前置胎盘(pernicious placenta previa,PPP)是指既往有剖宫产手术史的孕妇本次妊娠发生前置胎盘且胎盘位于子宫瘢痕处[1]。PPP患者由于同时伴有子宫蜕膜损伤和前置胎盘两个胎盘植入高危因素,胎盘植入发生率高达约53.3%[2]。PPP伴发胎盘植入可导致产时及产后大出血,严重可引起失血性休克,甚至危及产妇生命[3]。因此,产前准确诊断、评估胎盘植入情况及产后出血风险尤为重要。超声检查为临床诊断胎盘植入的首选方法,但易受操作者经验、设备等因素影响,具有一定局限性[4]。磁共振成像(magnetic resonance imaging,MRI)具有较高的软组织分辨率,能清晰显示胎盘位置、胎盘与子宫肌层关系及宫旁受累情况,其在胎盘植入疾病诊断中的应用日益增多[5-6]。本研究旨在探讨PPP患者产前MRI征象评估胎盘植入及产后出血的应用价值。现报道如下。
1 对象与方法
1.1 研究对象 选取玉林市第一人民医院自2020年9月至2022年6月收治的150例PPP患者为研究对象。纳入标准:单胎妊娠,孕28周以上;于我院产检并最终分娩;符合PPP临床诊断;经术中探查或术后病理明确诊断;临床资料及MRI影像资料完整。排除标准:合并糖尿病、高血压、心脏病或先天子宫畸形者;既往子宫肌瘤剔除史者;MRI影像质量欠佳影响诊断者。根据是否伴有胎盘植入将患者分为有胎盘植入组(n=90)与无胎盘植入组(n=60)。另根据是否发生产后出血将患者分为产后出血组(n=83)与非产后出血组(n=67)。本研究经医院伦理委员会批准。所有患者均签署知情同意书。
1.2 研究方法 收集患者年龄、剖宫产次数、胎盘主体附着位置及胎盘前置类型、手术处理结局等临床资料。产后出血定义为产后失血量≥1 000 ml,或胎儿娩出后24 h内出发生低血容量性休克[7]。应用PHILIPS lngenia 3.0T核磁共振仪,16通道相控阵体线圈,孕妇常规采用仰卧位,扫描范围自耻骨联合至胎盘上缘。行轴位、矢状位、冠状位T2加权快速自旋回波成像序列(T2WI-TSE),轴位T1WI-TSE,轴位、矢状位半傅里叶单次激发快速自旋回波(half-fourier acquisition single-shot turbo spin-echo,HASTE),矢状位脂肪抑制T2WI。成像参数:轴位T2WI-TSE(TR 844.68 ms,TE 70 ms,层厚6 mm,层间距1.0 mm);矢状位T2WI-TSE(TR 844.68 ms,TE 70 ms,层厚6 mm,层间距1.0 mm);冠状位T2WI-TSE(TR 821.80 ms,TE 80 ms,层厚6 mm,层间距1.0 mm);轴位HASTE(TR 1 000 ms,TE 60 ms,层厚6 mm,层间距0 mm),矢状位HASTE(TR 1 000 ms,TE 33 ms,层厚6 mm,层间距0 mm)。由两名以上高级职称影像诊断医师对扫描图像进行盲法读片,对存在异议的情形由第三位医师共同分析商量后达成一致。
1.3 观察指标 记录所有患者手术及病理结果。采用单因素分析法分析PPP患者MRI征象与发生胎盘植入及产后出血的关系。
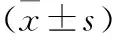
2 结果
2.1 手术及病理结果 150例PPP患者均行剖宫产手术,术中及镜下病理共诊断胎盘植入患者90例(60.00%)。其中,粘连型16例(17.78%),植入型64例(71.11%),穿透型10例(11.11%)。
2.2 产前MRI征象与PPP患者胎盘植入相关性 有胎盘植入组与无胎盘植入组患者胎盘内信号不均、胎盘子宫肌层分界不清、子宫下段形态、T2WI低信号带、膀胱壁改变及子宫下段胎盘厚度比较,差异均有统计学意义(P<0.05)。见表1。
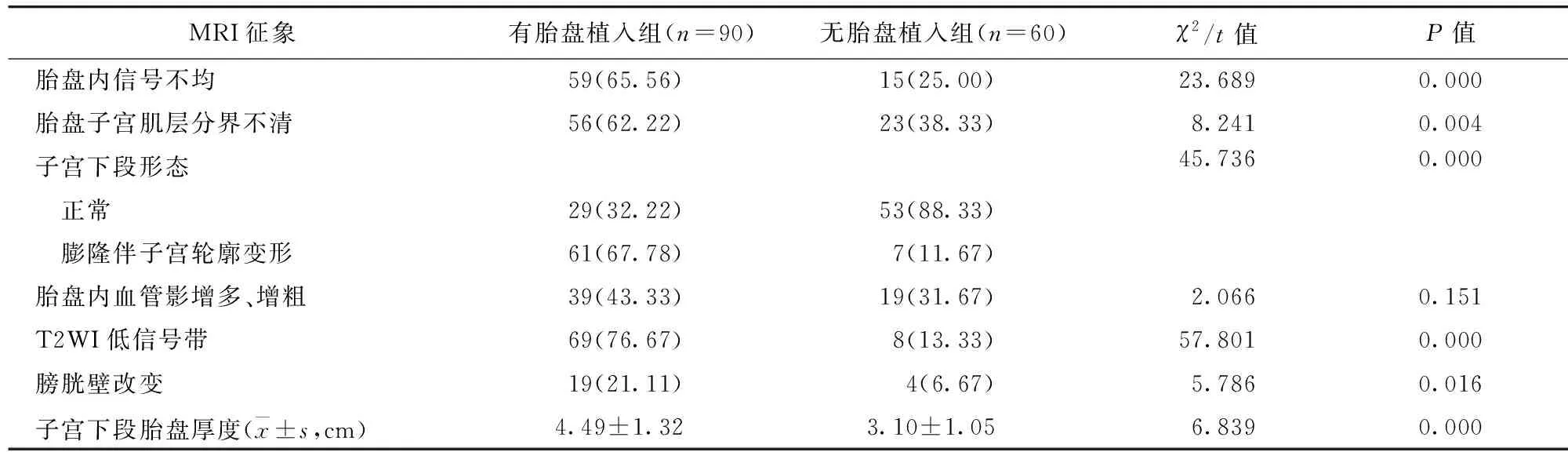
表1 有胎盘植入组与无胎盘植入组MRI征象比较/例(百分率/%)
2.3 产前MRI诊断胎盘植入与手术病理一致性分析 产前MRI与手术病理对胎盘植入的诊断结果见表2。以手术病理结果为“金标准”,产前MRI诊断胎盘植入与手术病理结果一致性较好(Kappa=0.793)。
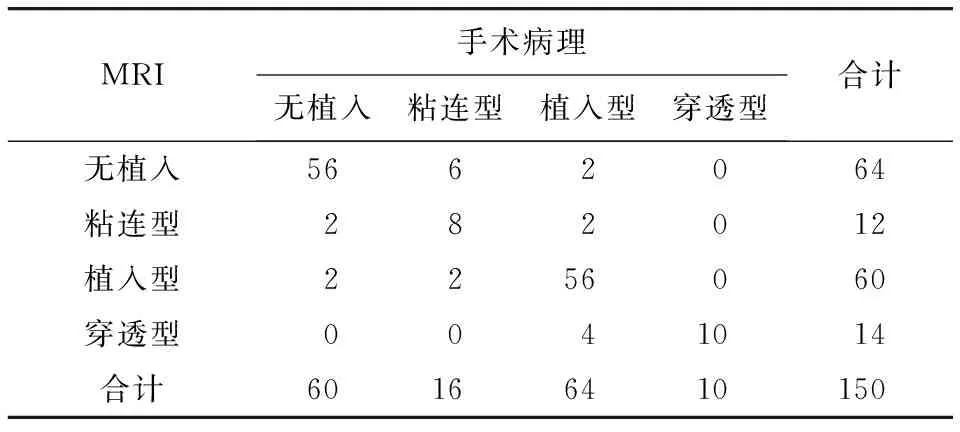
表2 产前MRI诊断胎盘植入与手术病理结果比较
2.4 PPP患者MRI征象与发生产后出血相关性 产后出血组与非产后出血组患者胎盘子宫肌层分界不清、子宫下段形态、T2WI低信号带、膀胱壁改变及子宫下段胎盘厚度比较,差异均有统计学意义(P<0.05)。见表3。多因素Logistic回归模型分析结果显示:T2WI低信号带、子宫下段胎盘厚度与膀胱壁改变均为PPP患者发生产后出血的独立危险因素(P<0.05)。见表4。
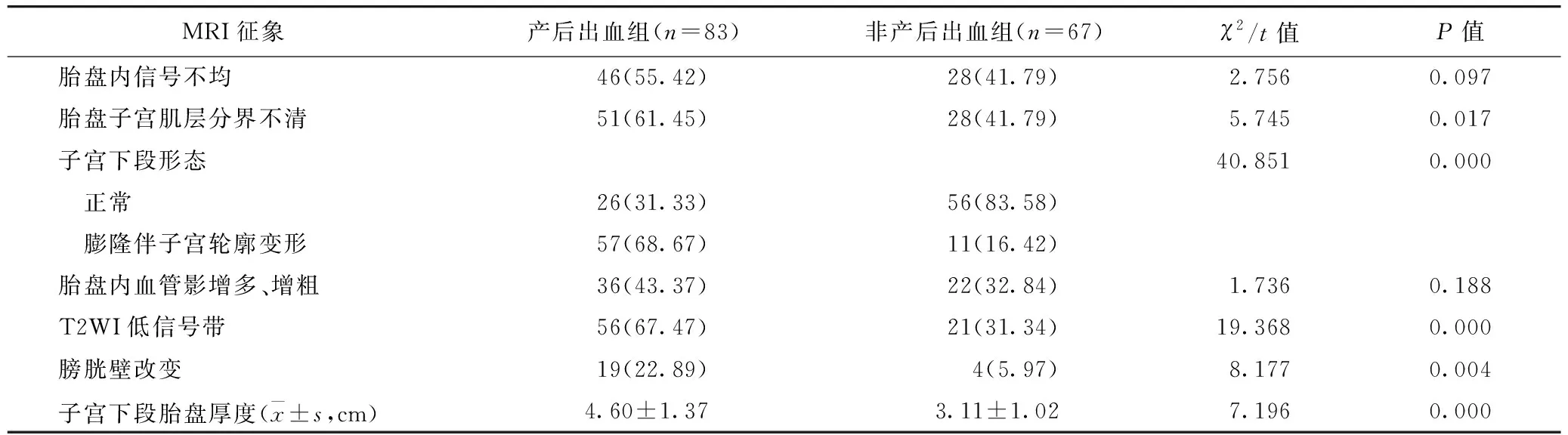
表3 产后出血组与非产后出血组患者MRI征象比较/例(百分率/%)

表4 MRI征象评估PPP患者产后出血的多因素Logistic回归分析
3 讨论
PPP伴胎盘植入可引起胎盘剥离困难,极大增加产时及产后大出血风险。超声为临床诊断胎盘植入的首选影像学方法,但其对子宫肌层侵犯深度、宫旁受累情况的诊断能力欠佳,尤其当孕妇肥胖或胎盘位于子宫后壁时,MRI检查可作为补充检查方法[8-10]。有研究报道,胎盘内信号不均、胎盘子宫肌层分界不清为大多数粘连型胎盘的常见表现[11-12]。孕晚期正常子宫在MRI影像中呈倒置梨形结构,而在伴有胎盘植入时,子宫形态发生改变,子宫下段局部膨隆凸起。出现这一征象的主要机制为胎盘附着部位子宫蜕膜缺失或不完整,使得胎盘向上生长受限,较多积聚于子宫下段并引起子宫下段扩张[13-14]。产后大出血为PPP患者的常见并发症之一[15]。有研究报道,T2WI低信号带是剖宫产术后预后不良的独立危险因素[16]。另有研究报道,子宫下段胎盘厚度>3.8 cm为PPP患者产后出血的独立危险因素,可能是附着于子宫下段前壁瘢痕处胎盘因缺乏血供而出现代偿性绒毛间隙增宽,局部血管迂曲扩张形成血池导致胎盘增厚[17]。穿透型胎盘植入是产后出血的重要原因之一,而膀胱壁改变是穿透型胎盘植入的特异性指标[18-20]。
本研究结果显示,产前MRI诊断胎盘植入与手术病理结果一致性较好(Kappa=0.793),产前MRI征象与PPP患者是否伴胎盘植入间存在关联,其中,胎盘内信号不均、胎盘子宫肌层分界不清、子宫下段形态、T2WI低信号带、膀胱壁改变及子宫下段胎盘厚度均与是否伴胎盘植入有关。本研究结果显示,有胎盘植入组与无胎盘植入组患者胎盘内信号不均、胎盘子宫肌层分界不清、子宫下段形态、T2WI低信号带、膀胱壁改变及子宫下段胎盘厚度比较,差异均有统计学意义(P<0.05)。这提示,当MRI检查中出现以上征象应高度警惕胎盘植入可能。本研究结果显示,产后出血组与非产后出血组患者胎盘子宫肌层分界不清、子宫下段形态、T2WI低信号带、膀胱壁改变及子宫下段胎盘厚度比较,差异均有统计学意义(P<0.05)。这提示,以上征象可能为预测产后出血的潜在预测指标。本研究中的多因素Logistic回归模型分析结果显示:T2WI低信号带、子宫下段胎盘厚度与膀胱壁改变均为PPP患者发生产后出血的独立危险因素(P<0.05)。这提示,当出现上述MRI征象改变时,患者发生产后出血风险较高,应做好术前预防措施。
综上所述,产前MRI诊断胎盘植入与手术病理结果一致性较高。产前MRI征象中的T2WI低信号带、子宫下段胎盘增厚与膀胱壁改变均为PPP患者发生产后出血的独立危险因素,有助于预测产后出血。

