儿童脑脓肿36 例临床特征回顾性分析
徐娟玉 邓亚仙 宫 剑 陈 宁 陈 娜
1.首都医科大学附属北京天坛医院儿科,北京 100050;2.首都医科大学附属北京天坛医院小儿神经外科,北京 100050
儿童期起病的脑脓肿属于有特定危险因素参与,发病率、死亡率、致残率较高的严重感染性疾病。由于疫苗接种,该病目前儿童期十分少见,发病率为(0.3~1.8)/10 万[1]。由于不断升级的抗生素、新手术方案,该病死亡率逐渐下降,但在特定人群中,如未诊治的耳鼻喉科疾病、先天性心脏病等患儿中发病风险仍较高。由于前期抗生素的使用,很多病例已不典型,在儿童及青少年中早期确诊困难。近年来,国内外相关研究较少,故本研究对首都医科大学附属北京天坛医院(以下简称“我院”)儿科和神经外科就诊的36 例儿童脑脓肿住院患儿在病因、临床特点、保守或手术治疗方面进行探讨,以期早期识别儿童脑脓肿,为早期诊治提供帮助。
1 资料与方法
1.1 一般资料
选择2014 年1 月至2021 年12 月我院儿科及神经外科就诊的明确诊断为儿童脑脓肿的36 例住院患儿,其中男19 例,女17 例;发病年龄8 个月~18 岁,平均(8.1±0.8)岁。排除疑似脑脓肿病例,如具有头痛、呕吐、发热或神经系统症状体征,但缺乏实验室病原学、影像学及病理诊断资料的患儿。本研究经我院医学伦理委员会批准(KY 2021-100-02)。
1.2 研究方法
制订统一的临床登记表,登记内容包括患儿年龄、性别、病因(心脏疾病、外伤、邻近部位感染、皮肤感染、耳源性感染、牙源性感染、口腔感染、脑膜炎或脑炎等)、病原学检查、发病时临床表现及体征、外周血/脓液培养、影像学检查(CT、MRI)、治疗及预后等。
1.3 观察指标
观察儿童脑脓肿各年龄段分布情况、临床表现、病原学检查情况、影像学检查情况、外周血/脓液培养情况、寄生虫感染情况、病因分析、治疗情况及预后情况。其中病因分析中以学龄期为界限,分为0~<7岁(学龄前组)和7~18 岁(学龄后组)。
1.4 统计学方法
采用SPSS 22.0 统计学软件进行数据分析。计量资料用均数±标准差()表示,比较采用t 检验;计数资料用例数或百分率表示,比较采用χ2检验。以P<0.05 为差异有统计学意义。
2 结果
2.1 儿童脑脓肿各年龄段分布情况
8 个月~<4 岁9 例(25%);4~<7 岁7 例(19.4%);7~<11 岁8 例(22.2%);11~<15 岁7 例(19.4%);15~18 岁5 例(13.9%)。
2.2 儿童脑脓肿临床表现
儿童脑脓肿最常见的神经系统表现为头痛24 例(66.7%);其次为发热23 例(63.9%)、呕吐21 例(58.3%)。其他神经系统受损表现为抽搐7 例(19.4%)、意识改变6 例(16.7%)、肢体无力5 例(13.9%)、肢体麻木3例(8.3%)、头晕及肢体麻木各2 例(5.6%)、眼球运动障碍视物模糊各1 例(2.8%)。
2.3 儿童脑脓肿影像学检查情况
36 例患儿全部行头颅CT 及增强MRI 检查。脓肿位于额叶12 例、颞叶6 例、额颞叶6 例、顶叶3 例、额顶叶3 例、颞枕叶2 例、枕叶1 例、小脑蚓部1 例、桥臂+丘脑1 例、桥臂+小脑半球1 例。最常见的受累部位为额颞叶24 例(66.7%)。脓肿多发2 例,单发34 例。
2.4 儿童脑脓肿外周血/脓液培养情况
36 例患儿全部行外周血培养检查,仅1 例检测阳性,为金黄色葡萄球菌,此病例脓液培养同为金黄色葡萄球菌。28 例手术患儿全部行脓液培养,12 例检测阳性,其中链球菌7 例(星座链球菌2 例、米勒链球菌2 例、溶血链球菌2 例、肺炎链球菌1 例),葡萄球菌3 例(金黄色葡萄球菌2 例、表皮葡萄球菌1 例),肺炎克雷伯菌及大肠埃希菌各1 例。
2.5 病原学检查情况
对有相关接触史的患儿行血清寄生虫排查,36例患儿均未发现寄生虫感染。
2.6 儿童脑脓肿的病因分析
36 例患儿中,23 例(63.9%)病因明确,中耳炎为最主要病因,其次为脑外伤及先天性心脏病。学龄前组以脑外伤为最常见病因,学龄后组以中耳炎为最常见的病因。见表1。
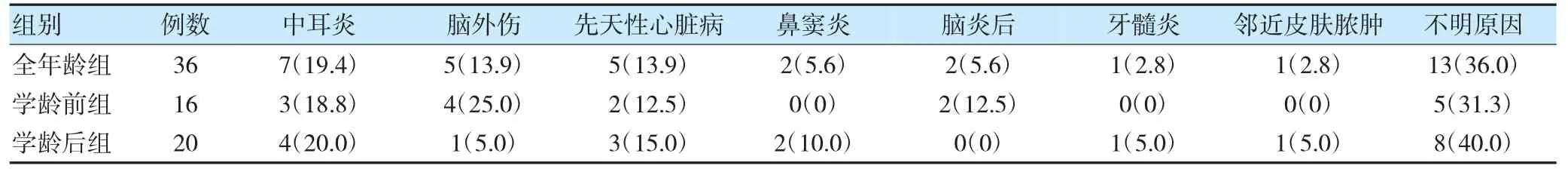
表1 儿童脑脓肿的病因分析[例(%)]
2.7 儿童脑脓肿的治疗情况
36 例患儿中,28 例行外科手术治疗,其中脓腔冲洗引流14 例、脓肿切除14 例,术后抗炎治疗4~6 周。8 例内科保守治疗,抗生素首先选用三代头孢联合万古霉素和甲硝唑,之后根据药敏结果调整,总疗程8~12 周。
2.8 儿童脑脓肿的预后情况
36 例患儿中,治愈出院31 例(86.1%);2 例(5.5%)遗留后遗症(肢体无力伴癫痫1 例,眼球活动障碍1例);3 例(8.3%)放弃治疗(2 例为复杂先天性心脏病,1 例为脑桥臂脓肿)。
患儿随访2 个月~7 年11 个月,中位随访时间为4 年2 个月,33 例患儿至2021 年12 月均未见脓肿复发,3 例患儿死亡。
3 讨论
儿童脑脓肿约占所有脑脓肿病例的25%[2],脑脓肿发生于脑实质,继发于感染、头面部创伤或神经外科术后并发症。20%~60%的脑脓肿由邻近部位直接蔓延感染,常形成单个脓肿,如严重牙周炎、额窦或筛窦感染蔓延至额叶,中耳炎或乳突炎蔓延至下颞叶和小脑[3-4]。远处病变,如菌血症,多引起多发脓肿,多分布于大脑中动脉区域。继发于支气管扩张或肺脓肿、脓胸,右向左分流或双向分流先天性心脏病、心血管畸形,如Rendu-Osler-Weber 综合征,静脉血分流入体循环,再经动脉血行播散直接引起脑脓肿,或继发于亚急性感染性心内膜炎、皮肤、盆腔、腹腔内感染引发脑脓肿。另外,在免疫缺陷病、器官移植患者中发病风险增加[5]。
本研究中23 例脑脓肿患儿找到病因,患儿均以耳源性感染、脑外伤及心脏疾病为主。婴幼儿期是脑外伤高发的年龄段,与本研究中学龄前组以脑外伤为突出的病因相符。中耳炎是学龄后组患儿脑脓肿的最常见病因,学龄前组中耳炎位居第二,此病因容易被家长忽视,未及时就诊,导致感染播散[6]。先天性心脏病为本研究中儿童脑脓肿的第三大病因,原因是右向左分流的心脏病因缺氧常伴有红细胞增多症,血液浓缩易形成血栓;血液中氧分压降低为细菌的增殖提供了低氧环境;血液的左向右分流使肺部的细菌滤过作用降低[7]。本研究与蔡嘉琳等[8]报道的先天性心脏是儿童脑脓肿最常见的致病因素不同。这可能与近年来对新生儿先天性心脏病的早期筛查及外科有效治疗相关。
脑脓肿早期识别困难,初始临床表现不典型。典型表现为头痛、发热、局灶神经系统体征。头痛是脑脓肿最常见主诉,但也是其他疾病中的常见症状。头痛常位于患侧,可呈急性、亚急性或慢性起病。有研究表明,脑脓肿初始仅20%出现头痛,颅压高时可有呕吐、颈强直[9-10]。在本研究中儿童脑脓肿最常见的神经系统表现为头痛,因头痛未引起足够重视,大多未及时行头颅影像学检查,直至出现抽搐意识障碍及肢体无力等表现时才会考虑到颅内病变,导致脑脓肿诊断时间延迟。因此,临床上以头痛为主诉的患儿应排查脑脓肿可能,尤其是有以上病因的患儿。学龄前患儿以头痛起病占比少,发热、呕吐为主要表现,这可能与患儿年龄小,不能准确表达头痛的症状有关;额叶脓肿时可以癫痫为首发症状[9-10]。本研究中,儿童脑脓肿因发热就诊占63.9%,而同期血培养仅1 例阳性,原发感染灶而非菌血症在患儿发热中可能扮演重要角色。本研究中患儿颅高压症状不典型,往往前驱有感染史,故容易造成脑脓肿的漏诊,临床医生需引起重视。
头颅增强MRI 检查可以看到强化病灶,配合弥散加权成像对区分脑脓肿和脑肿瘤提供帮助,脓肿在弥散加权成像中为高信号,肿瘤为低信号[11]。另外,有研究发现患儿可出现某些迟发性脑脓肿,如手术感染到发病可以推迟到术后15 个月[12-13]。本研究发现,颅内最常见的受累部位为额颞叶,单发多见,与文献[14-15]报道相符。
本研究中36 例患儿均未发现寄生虫感染。特定微生物感染与感染部位有关,链球菌感染多发生在鼻窦、牙源、耳源感染及右向左分流先天性心脏病后。葡萄球菌感染多发生于头部穿透伤、神经外科手术操作、心内膜炎后[16]。本研究中28 例手术患儿有12 例脓液培养阳性,全部为细菌感染,且以革兰氏阳性菌如链球菌(其中星座链球菌及米勒链球菌均属咽峡炎链球菌,为化脓性链球菌[17-18])为主,与文献[15,19]报道一致。链球菌及葡萄球菌是人体口腔、消化道、呼吸道、泌尿生殖道的正常菌群,作为一种人体共生的条件致病菌,当宿主免疫力降低或有基础疾病的情况下,这种细菌感染机会增加,易形成脓肿[20-21]。故当患儿出现化脓性咽峡炎、中耳炎、鼻窦炎及牙髓炎颈部脓肿时,需积极抗感染治疗,避免脓肿播散。
综合我院儿科经验及相关报道[15,22],建议①患儿脓肿壁完全形成前、脓肿多发或脓肿<2 cm 时可进行抗感染治疗。明确病原菌之前抗生素往往选择三代头孢联合万古霉素、甲硝唑治疗,明确病原菌之后根据药敏结果选择抗生素,为防止复发,疗程建议为8~12周。②脓壁完全形成后行外科手术治疗,如脓腔穿刺引流,脓肿脓壁切除等,术后根据脓肿清除情况予抗感染治疗4~6 周[15,23]。本研究中患儿总体预后较好,神经系统功能恢复良好。然而在诊断困难,感染时间较长、较重患儿仍遗留神经系统后遗症,感染关键部位如脑桥或复杂先天性心脏病患儿病情重,花费高,家长最终放弃治疗。
脑脓肿在儿童全年龄段均可发病,婴儿期脑脓肿发病率更为罕见但并发症和死亡率极高[24]。在本研究中,<11 岁患儿患病率较高,该年龄阶段患儿免疫系统发育尚不成熟,又处于换牙期,容易发生龋齿、中耳炎等感染[25],随着体格不断生长及活动范围扩大,右向左先天性心脏病患儿更易发生青紫、肺部和中枢神经系统感染,同时该年龄段也是脑外伤高发期,以上各种因素导致此年龄段高发病率。因此,早期发现、祛除病因,对患有中耳炎、鼻窦炎、右向左分流型先天性心脏病等疾病及时治疗,可显著降低脑脓肿发病率。对有脑外伤患儿应定期随访,可早期识别脑脓肿,积极抗感染治疗,避免进行外科手术。

