护理路径图在颅内动脉瘤介入栓塞术患者中的应用
刘湘萍,王 芳,丛 捷,马宗晶
(沂源县人民医院 山东沂源256100)
颅内动脉瘤破裂可导致自发性蛛网膜下腔出血(SAH),病死率及致残率高,且近年来发病率呈上升趋势,严重威胁患者的生命安全及生活质量。随着介入技术的推广,介入栓塞术已广泛应用于颅内动脉瘤的临床治疗。颅内动脉瘤介入栓塞术具有创伤小、恢复快、手术实施简便快捷等优点[1]。然而,颅内动脉瘤病情凶险复杂,各类因素引起的患者血压异常波动可能导致介入术中动脉瘤再次破裂出血或继发性脑梗死等严重并发症[2]。因此,介入栓塞术中对患者实施精准的血压管理至关重要。临床护理路径是对患者住院期间进行护理的一种工作模式。护理路径图针对特定的患者群体,根据某种诊断、疾病或手术而制订,常以时间为横轴,以临床路径表的标准化治疗护理手段为纵轴,制成日程计划表,有计划、有预见性地开展护理工作。通过这种护理模式,患者可以更加积极地参与护理过程,提升自我护理意识和能力,从而达到最佳护理效果,使得护患双方相互促进,形成互动式护理工作模式,以实现主动护理与主动参与的有机结合。2019年6月以来,我科将护理路径图应用于颅内动脉瘤栓塞术围术期护理,着重对影响患者血压波动的各个细节进行精细化护理干预,提高了手术护理质量、护理工作效率及介入手术安全性。现报告如下。
1 资料与方法
1.1 临床资料 选取2019年6月1日~2022年7月31日我院行颅内动脉瘤介入栓塞术的106例患者作为研究对象。随机分为对照组和实验组各53例。对照组男19例、女34例,年龄33~74(60.72±7.95)岁;术前格拉斯哥昏迷评分法(GCS)评分6~14(11.08±1.65)分。实验组男21例、女32例,年龄36~79(60.17±8.03)岁;术前GCS评分6~15(10.96±1.67)分。两组性别、年龄、术前GCS评分等资料比较差异无统计学意义(P>0.05)。本研究符合《赫尔辛基宣言》相关伦理学要求。
1.2 方法
1.2.1 对照组 采用常规护理方案。术前1 d对患者进行访视,对清醒患者简要告知其手术过程、饮食等注意事项。值班护士填写本院介入手术交接单内容。
1.2.2 实验组 在常规护理基础上采用护理路径图。护理路径图的制订由神经外科医师、麻醉医师、临床护士、介入室护士共同完成。按照颅内动脉瘤介入栓塞术流程,着重对影响血压的各种因素制订护理流程图,针对围术期影响因素实施精准护理干预。①心理护理:采用心理状态评分法评估患者焦虑、抑郁情况并分析原因,采用情绪释放、放松训练、脱敏疗法等系统化心理干预措施对患者家属进行心理干预,消除其焦虑、抑郁情绪,建立良好家庭支持系统,提高患者遵医行为[3-4]。②患者准备:患者进入陌生环境后会有不同程度的紧张情绪,护士引导患者自述其感受,对肌肉紧张、剧烈颤抖患者运用肌肉放松法,直至缓解,协助患者安置舒适体位。根据病情及手术需要放置合适头圈,调整好头部位置。向清醒患者交代注意事项,烦躁患者给予镇静药物和必要约束,以防坠床、非计划拔管等护理不良事件的发生。对年老体瘦患者,肩部、臀部等受压部位应用软衬垫或水胶体敷料支撑,预防压力性损伤。放射防护方面,确定好治疗部位及介入手术中C臂治疗角度后,应用适宜的防护用品对患者的敏感及重要器官进行屏蔽遮挡,减少术中不必要的电离辐射损伤。各种操作过程中给予患者必要的遮挡以保护患者隐私,避免患者焦虑、紧张情绪引起血压剧烈波动。③医疗设备器材准备:与介入手术医生沟通,根据患者病情准备适宜的指引导管、指引导丝,各种规格型号、不同特性可解脱性弹簧圈、液体胶或瘤内栓塞装置及支架等材料。准备好麻醉机、除颤仪等各种仪器设备及急救药品。a.介入手术间准备。保持介入手术室安静,调节各种仪器报警声音,操作时动作轻柔,避免噪音给患者带来不适。根据季节调节手术室温度,介入手术间室内温度保持 22~24 ℃[5]。待麻醉成功后,充分暴露手术穿刺部位,消毒铺巾。b.做好患者的保暖。手术期间内维持患者体温>36 ℃,预防术中低体温发生。c.液体准备。将术中所用碘对比剂放于恒温箱保存并标注放置时间,碘伏加温并将温度控制在(36.7±0.3)℃[6],以减轻皮肤消毒时碘伏对患者体表的冷刺激, 减少不适感,防止患者热量损失及其他不良反应的发生。d.管道、仪器设备准备。根据患者具体情况建立两条静脉通路,将麻醉药品与术中输注液体分开,使用适宜型号留置针并连接三通阀,保证麻醉用药及术中临时给予药物准确、迅速、及时。注意动脉加压滴注通道加压标准,加压液体袋内排尽空气,以免空气栓塞发生。规范放置胃肠减压管、微量泵液体管道、吸氧管道、导尿管、有创血压监测连接及传输系统。e.麻醉配合。诱导麻醉前对患者进行心理护理,告知麻醉复苏时可能出现的感受、告知其如何配合及注意事项,避免麻醉复苏期对不耐管反应剧烈而导致血压骤升[7]。f.病情观察。术中密切观察患者生命体征,注意瞳孔、意识及肢体活动变化,观察各引流管引流情况,发现异常及时汇报介入手术医生或麻醉师。准确无误地执行医生下达的医嘱,做好介入手术护理记录。
1.3 观察指标 ①比较两组术中收缩压及其波动范围。②比较两组进入介入手术室至手术开始所需的准备时间。③比较两组干预前后心理状态。采用抑郁自评量表(SDS)评估患者抑郁状态,分界值为53分,53~62分为轻度抑郁、63~72分为中度抑郁、≥73分为重度抑郁;采用焦虑自评量表(SAS)评估患者焦虑状态,分界值为50分,50~59分为轻度焦虑、60~69分为中度焦虑,≥70分为重度焦虑。④比较两组术中不良事件发生率。
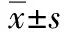
2 结果
2.1 两组术中收缩压及其波动范围比较 见表1。

表1 两组术中收缩压及其波动范围比较
2.2 两组术前准备时间比较 实验组患者进入介入手术室至手术开始所需的准备时间为(13.78±1.78)min,对照组准备时间为(19.21±3.97)min,两组准备时间比较差异具有统计学意义(P<0.01)。
2.3 两组干预前后SAS、SDS评分比较 见表2。
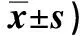
表2 两组干预前后SAS、SDS评分比较(分,
2.4 两组术中不良事件发生情况比较 见表3。
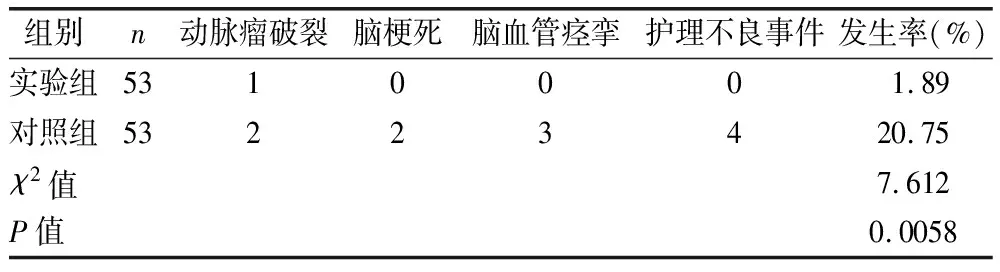
表3 两组术中不良事件发生情况比较(例)
3 讨论
颅内动脉瘤介入栓塞术虽属于微创手术,但手术风险大,手术需在全身麻醉下进行,对介入手术技术、麻醉质量、护理配合要求极高,需要麻醉医师、介入医师及护士之间的紧密配合。手术过程中任何一个细小环节的疏漏都可能造成血压异常波动,导致动脉瘤再次破裂出血或继发脑血管痉挛,引发脑梗死等严重并发症。在原有工作模式下,我们发现术中护理配合中常出现工作不到位、细节落实不规范、护理项目疏漏等隐患,容易发生护理不良事件。因此,在颅内破裂动脉瘤介入栓塞术围术期,手术护理路径图的引入可以在原有护理配合基础上,对各个环节加以完善与细化,从而形成书面流程式路径图。护理路径图工作模式下,护士职责明确,工作条理性强,提高了介入手术护理配合效率,降低了医疗意外的发生率[8-9]。
通过对介入手术过程中可能存在影响血压波动的风险因素进行鉴别、探讨、分析,前瞻性实施预见护理干预,对维持血压平稳波动、改善手术相关指标效果较为显著,与蒋丹等[10]研究结果一致。患者术前得知自己病情、治疗方法及手术费用后,存在不同程度焦虑、抑郁、紧张等负性情绪;患者进入导管室后,处于陌生环境,面对各种设备仪器,会出现不同程度心理恐惧、躯体紧张等情况。对此,预见性护理模式能够积极改善患者的不良情绪,提高患者治疗依从性,这对血压波动平稳具有重要意义[11],可降低术中再破裂出血风险[12]。同时,能够提高患者的满意度,建立良好护患关系,使患者能够积极配合治疗,改善围术期患者不良心理状态。此外,对家属进行心理疏导有助于建立有效的家庭支持系统,缓解患者焦虑、抑郁等不良情绪,有利于提高遵医行为。对各种管道、仪器设备实施护理路径图管理,使各项工作内容更加规范,注重了细节护理,有效降低了不良事件的发生率、避免管道护理不当引发的血压异常波动。术前准备充分、术中配合及时、术中严密观察病情等护理措施是保障手术成功的重要因素。血压水平应保持在收缩压<160 mm Hg(1 mm Hg=0.133 kPa),且避免波动幅度过大,血压过高或波动幅度太大可能引起术中动脉瘤出血,血压过低则可能导致脑血流灌注不足,从而引发脑梗死等严重并发症[2],可导致手术失败甚至患者死亡。介入室护士专业操作技术熟练程度、心理护理是否及时有效、患者体位是否舒适、术中用药是否精确及时、术中监测血压是否准确、引流管道及呼吸管路是否通畅等因素对术中血压均有不同程度的影响。针对以上因素进行精准管理,可保障术中患者血压平稳、缩短手术准备时间、提高手术效率、避免护理不良事件发生。
护理路径图指导下的精细化管理对保持患者颅内动脉瘤介入栓塞术中血压平稳具有重要意义。护理流程图的应用使护理工作有章可循,内容全面,措施方法更具体,避免了护士工作的随意性,提高了工作效率。

