集束化护理对急性Stanford A型主动脉夹层术后患者的影响
贾 慧,张 洁,刘 秀
(苏北人民医院 江苏扬州225000)
主动脉夹层是心血管外科急症,具有进展快、病死率高等特点。Stanford 分类法将主动脉夹层分为A型和B型,夹层累及升主动脉即为A型,升主动脉为主动脉的起始,相较于主动脉其他部位,其承受血流冲击力大,血流速度可达到1.0~1.7 m/s,一旦发生夹层,极易导致患者猝死[1-2]。多数Stanford A型主动脉夹层患者需要进行外科手术治疗,但该手术技术难度大,涉及重要脏器多,术后低氧血症发生率、病死率均相对较高。有研究报道,低氧血症在Stanford A型夹层动脉瘤术后发生率超过51%,Stanford A 型夹层动脉瘤术后患者机械通气可引起膈肌纤维结构改变和收缩力降低[3-4]。体外膈肌起搏是临床上对慢性阻塞性肺疾病(COPD)、慢性呼吸衰竭、脑卒中患者的有效治疗手段,但在临床中关于体外膈肌起搏在Stanford A型主动脉夹层患者术后早期拔管中的研究较少[5-6]。鉴于此,本研究探讨了体外膈肌起搏对Stanford A型主动脉夹层手术气管插管患者早期拔管的应用效果。现报告如下。
1 资料与方法
1.1 临床资料 选取2021年1月1日~2022年5月31日于江苏省苏北人民医院大血管中心住院的Stanford A型主动脉夹层术后气管插管转入心脏外科重症监护室(CICU)患者为研究对象。纳入标准:①患者符合主动脉夹层诊断和治疗指南[7]中对Stanford A型主动脉夹层术后气管插管转入CICU的诊断标准;②患者符合Stanford A型主动脉夹层手术指征;③患者及家属对本次研究全部内容知情并签署配合同意书;④患者生存期预计≥3个月;⑤经我院医学伦理委员会许可,同意本次研究。排除标准:①患者合并身体各项器官衰竭;②患者合并传染性疾病,包括肺结核;③患者不愿配合或中途退出及死亡;④患者合并语言、意识、听力障碍;⑤患者合并其他严重器质性疾病。将纳入研究的100例患者采用随机数字表法分为观察组和对照组各50例。观察组男22例、女28例,年龄19~70(44.69±16.48)岁;对照组男22例、女28例,年龄19~70(44.69±16.48)岁。两组基线资料比较差异无统计学意义(P>0.05)。
1.2 方法
1.2.1 对照组 采取常规护理。①心理护理:护士应与患者主动沟通,引导患者阐述内心疑惑,并通过健康手册向患者讲解关于主动脉夹层、手术治疗、预后转归等相关疾病知识。除此之外,还可以通过案例介绍方式,告知患者既往临床治疗成功案例,缓解患者恐惧和焦虑。②凝血情况观察:定期对患者进行实验室检查,发现患者血液指标异常应及时告知主治医师。术中加强补充凝血因子,改善止血效果,尽量对状况良好的患者进行自体输血,并控制输血量。③呼吸道维护:护理人员通过检测患者呼吸机参数评价肺功能状态,并通过吸痰测评患者痰量、颜色、性状等,应遵循无菌操作技术,避免医源性感染。
1.2.2 观察组 在对照组基础上开展集束化护理。①神经功能损伤:主动脉夹层患者需深低温体外循环加低流量单侧脑灌注,部分患者可出现一过性谵妄和烦躁,护理人员可酌情给予相应镇静剂或约束护理,避免由于神经功能损伤造成二次损伤。②湿化气道:为避免气管切开后上呼吸道丧失对气体加温、湿化、过滤的作用,同时避免痰液在上呼吸道或人工气道结痂增加气道阻力,可在呼吸机进气处连接湿化瓶,湿化瓶内加入蒸馏水和0.45%氯化钠溶液。③体外膈肌起搏器:应用体外膈肌起搏器对患者进行膈肌被动训练。将电极连接至体外膈肌起搏器输出端,并将小电极置于患者胸部两侧胸锁乳突肌外缘处,大电极置于患者锁骨两侧第二肋间处。设置时间为20 min,9次/min,并将频率设置为40 Hz,刺激强度保持在10个单位,训练2次/d,持续1个月。
1.3 观察指标 ①比较膈肌移动度、膈肌厚度、潮气量:应用床旁B超机测评患者膈肌移动度及膈肌厚度,采用呼吸机测试仪测评患者潮气量。②比较格拉斯哥昏迷评分法(GCS)[8]评分:包括睁眼反应(1~4分)、言语反应(1~5分)、运动反应(1~6分)3个维度,总分15分,分数越高说明昏迷程度越低。③比较机械通气时长、低氧血症发生率。

2 结果
2.1 两组膈肌移动度、膈肌厚度、潮气量比较 见表1。

表1 两组膈肌移动度、膈肌厚度、潮气量比较
2.2 两组干预前后GCS评分比较 见表2。
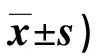
表2 两组干预前后GCS评分比较(分,
2.3 两组低氧血症发生率、机械通气时长比较 观察组低氧血症发生率为4.00%(2/50),对照组为18.00%(9/50),两组比较差异有统计学意义(χ2=5.005,P<0.05)。观察组机械通气时长为(130.87±21.45)h,对照组为(156.51±24.08)h,两组比较差异有统计学意义(t=5.622,P<0.05)。
3 讨论
主动脉夹层属于大血管疾病,其致病因素复杂,病情极为严重,危及患者生命安全[9]。主动脉内层出现破损后,血液会从破损处流入主动脉壁,并通过血压进行扩张,导致主动脉夹层出现。患者表现为突发性前胸、背部疼痛,脉率加快,血压升高等,具有较高误诊率及漏诊率。手术治疗是当前对Stanford A型主动脉夹层患者的主要治疗方式,但是患者术后并发症较多,低氧血症是其中多发的并发症,对患者生命安全造成严重威胁。有研究显示,急性Stanford A型主动脉夹层术后并发低氧血症的发生率超过50%[10]。低氧血症的主要致病因素为气道阻塞及肺组织病变等,而膈肌作为机体最重要的呼吸组织,其组织功能与低氧血症的发生率具有重要关系。体外膈肌起搏是当前临床被动训练患者膈肌功能的重要手段,通过体外膈肌起搏器使机体膈肌功能改善[11]。
3.1 对膈肌移动度、膈肌厚度、潮气量的影响 本次研究数据显示,观察组膈肌移动度、膈肌厚度及潮气量均高于对照组(P<0.05)。提示对Stanford A型主动脉夹层手术患者采取集束化护理,其膈肌移动度、膈肌厚度及潮气量均改善。机械通气可以有效挽救患者生命,但是长时间使用机械通气易造成多种并发症,并且降低膈肌功能,使患者呼吸功能减弱。集束化护理采用气道湿化、神经功能预防及体外膈肌起搏器,可以通过体表低频脉冲刺激神经,从而引起膈肌规律收缩,达到改善膈肌功能的效果[12]。
3.2 对GCS评分及机械通气时长的影响 本次研究数据显示,干预后,两组GCS评分均高于干预前(P<0.05),且观察组高于对照组(P<0.05);观察组机械通气时长短于对照组(P<0.05)。GCS评分是针对患者昏迷程度的测评工具。本次研究结果提示,患者昏迷程度减轻,机械通气时长缩短,患者膈肌功能恢复,对改善患者的血氧等机体指标具有重要作用,而呼吸功能与患者昏迷程度存在重要关联。集束化护理的气道湿化、神经功能预防及体外膈肌起搏器可以有效刺激膈肌被动运动,改善呼吸功能,促进患者恢复正常的呼吸节律,提高机体的供氧量,使患者昏迷情况改善;气道湿化可避免患者呼吸道功能丧失,影响肺部功能;神经功能预防可避免由于躁动影响撤机时间,能促进呼吸功能改善,提高自主呼吸能力,对机械通气依赖性降低,撤机成功率提高,机械通气时长自然缩短[13]。
3.3 对低氧血症发生率的影响 本次研究数据还显示,观察组低氧血症发生率低于对照组(P<0.05)。说明集束化护理对降低Stanford A型主动脉夹层手术患者低氧血症发生率具有积极作用。Stanford A型主动脉夹层手术患者低氧血症发生因素主要为膈肌受损后移动性较差,通气量不足导致机体缺氧。而长期缺氧使膈肌萎缩及耐力降低,进一步导致患者动脉血氧分压及血压饱和度降低。集束化护理加强患者机体供氧量,改善患者昏迷情况,进一步规避了低氧血症的诱因,对预防低氧血症发生具有重要作用。膈肌是机体主要呼吸结构,膈肌收缩功能对机械通气患者脱机拔管至关重要,膈肌起搏是一种被动式呼吸肌锻炼方法,通过低频电脉冲刺激膈神经引起膈肌持续而有节律地收缩,构成近似生理模式的呼吸运动。
综上所述,集束化护理可有效改善Stanford A型主动脉夹层手术气管插管患者膈肌功能及昏迷情况,缩短患者机械通气时长,降低低氧血症发生率。

