个体化康复训练对老年骨质疏松性髋部骨折患者的影响
毕飞,谢瑛*,仇莹莹,王一诺
(1.首都医科大学附属北京友谊医院康复医学科,北京 100050;2.北京市西城区展览路医院康复科,北京 100044)
髋部骨折是临床最常见骨科疾病之一,包括股骨转子间骨折和股骨颈骨折,老年人群多发,且发生该病的老年患者多伴有骨质疏松症[1]。近年来,骨质疏松性髋部骨折死亡率较高,且患病率呈逐年上升趋势[2]。骨质疏松性髋部骨折临床症状主要表现为疼痛、严重肿胀、髋部功能障碍,严重影响患者日常活动[3]。目前,临床多采用手术治疗骨质疏松性髋部骨折,疗效显著。但手术会导致患者骨组织及周围肌肉血管损伤,且需长时间卧床休息,易引起下肢静脉血栓(deep vein thrombosis,DVT)、肺部感染、压力性溃疡等并发症,影响患者恢复[4]。术后康复训练是促进髋部骨折患者术后关节功能康复和减少并发症的有效手段,可缩短患者卧床时间,促进髋部功能恢复。但临床实践发现,常规康复训练依从性较低,影响康复效果[5]。随着康复医学不断发展,方案制定逐渐转为以患者为中心模式的个体化康复训练[6]。本研究对2021年1月至2022年1月首都医科大学附属北京友谊医院康复医学科收治的64例老年骨质疏松性髋部骨折患者进行康复训练,分析个体化康复训练对患者功能恢复及生活质量的影响,现报告如下。
1 资料与方法
1.1 一般资料 纳入标准:(1)经影像学检查确诊为髋部骨折;(2)依从性良好;(3)新鲜性骨折;(4)原发性骨折;(5)闭合性骨折;(6)凝血功能良好。排除标准:(1)合并精神类疾病者;(2)合并多处骨折;(3)合并恶性肿瘤者;(4)存在手术禁忌证者;(5)合并神经、血管损伤。患者及家属均已知情同意且经医院医学伦理委员会审批(2020-002)
本研究共纳入骨质疏松性髋部骨折患者64例,按照随机数字表法将其分为常规组(行常规康复训练)和研究组(行个体化康复训练),每组各32例。两组一般资料比较,差异无统计学意义(P>0.05),具有可比性(见表1)。
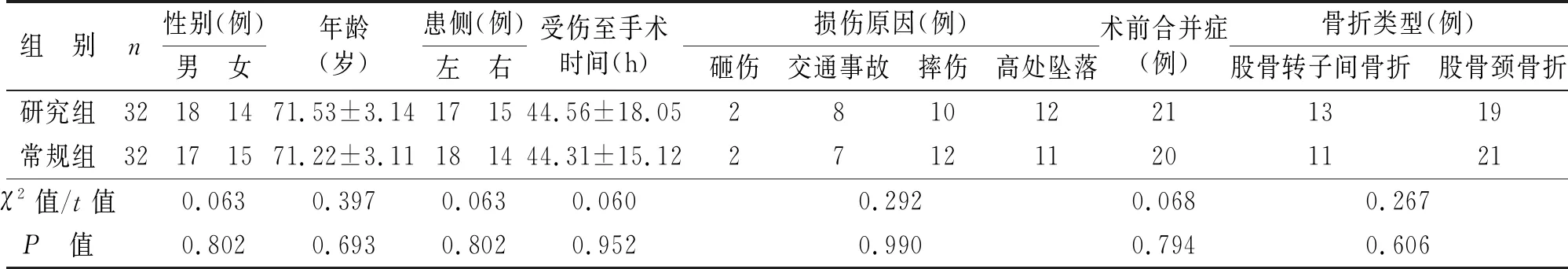
表1 两组一般资料比较
1.2 方法 两组患者均进行常规术后处理,康复治疗师首先对患者宣讲疾病相关知识和康复训练内容,提高患者康复依从性。
1.2.1 常规组 行常规康复训练。术后2 d在康复护理人员指导下做被动踝关节屈曲,被动、主动足趾关节屈曲,每次10 min,每天3次。术后5 d指导患者做角度练习,膝关节屈曲至120 °结束训练。术后7 d根据其恢复状态做直腿抬高训练。术后4~6周,根据其恢复状态做膝关节伸展训练,并根据影像学复查,由专业医师评估后做负重训练。
1.2.2 研究组 根据Harris髋关节功能评分表[7]对患者髋关节功能进行评估后,进行个体化分阶康复训练。(1)0~40分患者:术后2 d在康复护理人员指导下做股四头肌等长收缩训练,待软组织、骨折部位得到一定程度愈合,基本消除患者疑虑,术后2~4周做股四头肌等长收缩训练,术后4周根据其恢复状态做膝关节伸展训练,术后7~10周影像学复查,由专业医师评估后,根据其恢复状态做负重训练,并逐渐增加负重量。(2)41~70分患者:术后2 d做股四头肌等长收缩训练,训练1周根据其恢复状态做直腿抬高练习,术后4周训练内容与上述0~40分患者内容一致。(3)71~100分患者:术后第2 d在康复护理人员指导下做被动踝关节屈曲,被动、主动足趾关节屈曲,每次10 min,每天3次,术后4 d根据患者耐受程度增加角度训练,且随后角度抬高量每天增加10 °,膝关节屈曲至120 °停止训练,术后4周训练内容与上述0~40分患者内容一致。
1.3 评价标准 比较两组下床活动时间、住院时间及骨折愈合时间。干预前和干预后6个月采用Harris髋关节功能评分表评估两组髋关节功能恢复情况,满分100分,包括关节活动度、畸形、功能及疼痛4个维度,分值越高,髋关节功能恢复程度越好。干预前和干预后6个月采用Barthel指数[8]评估两组患者生活质量,满分100分,包括上下楼梯、洗澡、梳洗修饰、进出厕所、控制大便、控制小便、平地行走、床椅转移、进食等10个维度,分值越高,日常生活能力越强。记录两组术后DVT、肺部感染、压力性溃疡及泌尿系统感染等并发症发生情况。
2 结 果
2.1 临床指标比较 研究组的下床活动时间比常规组长,住院时间和骨折愈合时间均比常规组短,差异有统计学意义(P<0.05);干预后6个月,两组Harris评分、Barthel指数均较干预前升高,差异有统计学意义(P<0.05),且研究组比常规组改善更多,差异有统计学意义(P<0.05,见表2)。

表2 两组临床指标比较
2.2 术后并发症比较 研究组术后并发症总发生率较常规组更低(P<0.05,见表3)。
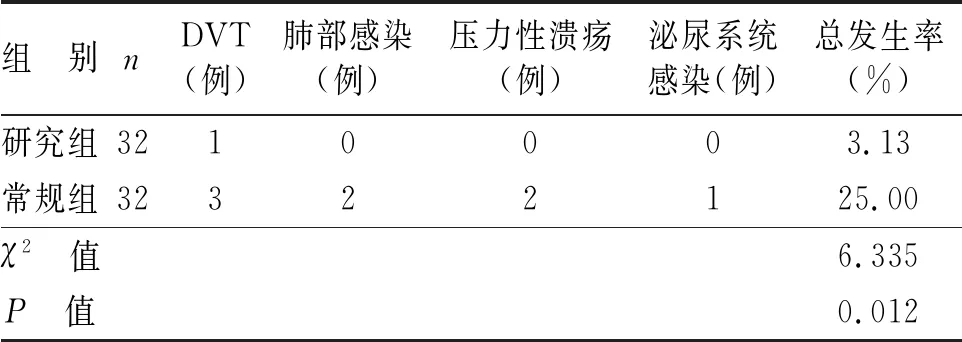
表3 两组术后并发症比较
3 讨 论
髋部骨折是最常见髋部骨折类型,与骨质疏松症有关,主要是由高能量或低能量机制引起,最常见的原因包括砸伤、交通事故、摔伤及高处坠落等,其中摔伤是老年骨质疏松症患者发生髋部骨折主要病因[9]。非手术治疗患者需长期卧床,不利于早期康复训练,且并发症较多[10]。因此,临床以手术治疗为主,能较好促进骨折愈合,改善髋关节功能,但术后患者仍遗留不同程度功能障碍,影响康复速率,难以达到预期效果[11]。因此,合理有效的康复训练对髋关节功能恢复及生活质量提高具有重要意义。
早期康复训练能缓解患者因长期卧床造成的局部缺血现象,促进局部血运,加快血液循环,进而降低DVT、压力性溃疡等并发症发生风险[12]。但常规康复训练未全面评估患者身体状况,缺乏科学化、规范化训练方案,整体恢复效果不佳。个体化康复训练能对患者身体状况做全面评估,制定针对性康复方案,能合理、科学、规范患者康复治疗[13]。宋晓杰等[14]研究表明,个体化康复训练能促进肢体功能恢复,提升其日常活动能力。本研究发现,研究组下床活动时间较常规组更长、住院时间和骨折愈合时间较常规组均更短,结果提示个体化康复训练能有效促进患者骨折愈合,分析可能是由于针对性早期康复训练能加快局部血运,促进血肿消除,进而有助于骨折修复、愈合。有研究表明,早期个性化负重康复训练能有效促进Sander Ⅳ跟骨骨折患者术后功能恢复[15]。本研究结果显示,干预后6个月两组Harris评分较干预前均升高,且研究组Harris评分较常规组更高,表明个体化康复训练能较好改善老年骨质疏松性髋部骨折患者髋关节功能。个体化康复训练是在术后早期对患者病情进行评估,据此制定针对性训练。由于低评分患者对高强度训练不耐受,则在早期对其行股四头肌等长收缩训练,加快局部血供。此外,制定康复阶段式目标,使患者逐步达成目标,增加其治疗自信心,进而有效改善髋关节功能,促进骨折恢复。
老年患者大多身体功能衰退,骨折后其自主运动能力差,不利于肢体功能恢复,且易产生抑郁、焦躁等负面情绪,影响康复效果[16]。有研究显示,针对性心理护理康复训练可改善患者心理状态,提高生活质量[17]。有研究发现,个体化早期负重康复训练能较好改善旋前旋转Ⅲ型骨折老年患者生活质量并降低并发症发生率[18]。本研究中,干预后6个月两组Barthel指数评分较干预前均升高,且研究组Barthel指数评分较常规组更高,术后并发症总发生率较常规组更低,结果表明个体化康复训练能有效提高老年骨质疏松性髋部骨折患者生活质量,减少并发症发生。本研究中,研究组在进行康复训练前对患者进行心理护理,能有效改善患者康复心态,提高患者自信心,进而促进康复效果。此外,还根据其恢复状态采取针对性训练内容,同时还制定康复阶段目标,可有效提升其康复积极性,加快局部血流动力学,进而减少DVT、压力性溃疡等并发症发生。
综上所述,个体化康复训练应用于老年骨质疏松性髋部骨折,能较好改善患者髋关节功能,减少并发症发生,提高患者生活质量。但本研究尚有不足,样本量较少,可能会导致统计学结果出现偏差,随访时间较短,未来应延长随访时间以进一步验证结果准确性。

