国产液脉动系统治疗睑板腺功能障碍的临床应用评价
翟子萌 张洪 吴钰清 龚岚 徐建江 周行涛 周峰 洪佳旭
1复旦大学附属眼耳鼻喉科医院眼科,上海 200031;2复旦大学生物医学研究院,上海 200032
睑板腺功能障碍(meibomian gland dysfunction,MGD)是一种以睑板腺终末导管阻塞和/或睑板腺分泌物异常为主要特征的慢性弥漫性睑板腺病变,可导致泪膜不稳定和眼表炎症反应,引起一系列眼部刺激症状[1]。MGD患者的睑脂由于量少或质地异常而无法均匀覆盖眼表,导致泪膜缺乏最外层油脂覆盖,可引起泪膜蒸发过快、泪膜破裂时间(tear breakup time,BUT)变短等。在60岁以上的亚裔人群中,MGD患病率为46.2%~69.3%,是导致蒸发型干眼的主要原因[2-3]。长期睑板腺病变还可引起角结膜异物感、烧灼感、畏光、流泪、疼痛、视物模糊和睑缘皮肤改变等慢性炎症表现,严重者可出现视力下降[4]。目前,针对MGD的治疗均围绕睑板腺脂质分泌的改善,以期增加泪膜稳定性。眼睑热敷、睑板腺按摩和强脉冲光(intense pulsed light,IPL)是临床治疗MGD的常用方法[5-6]。其中传统热敷只能加热眼睑外侧皮肤,热量穿透有限;睑板腺按摩与操作人员技术水平关系密切,往往只能部分缓解腺体堵塞,且按摩后患者常伴有剧烈疼痛;近来兴起的IPL疗法1个疗程需3~4次治疗,价格昂贵,且需与睑板腺按摩配合使用[7]。最近,一种新型全自动治疗MGD的前沿疗法——热脉动治疗仪LipiFlow(美国TearScience公司)获得了美国食品药品管理局、欧盟CE及中国国家食品药品监督管理总局三重认证,成为目前国内外MGD治疗研究的热点[8-13]。其原理是利用按摩眼杯和眼睑加热器之间的脉冲式压力,间歇作用于睑板腺,同时配合以眼睑加热器的电磁加热系统从睑结膜面直接热敷睑板腺,共同完成“加热+按摩”模式以排出变质的睑脂[8]。然而,该仪器一次性治疗头中内置发热电阻片元件受专利保护,成本昂贵;且其产生的大量电磁波对晶状体、眼底等组织造成的不良反应尚不确切[14-16]。本研究设计并报道一种使用非电磁无源加热模式的国产液脉动系统,其不但可消除电磁波加热对人体可能造成的潜在危害,还可大大降低患者使用成本。通过对比分析MGD患者使用睑板腺液脉动系统和IPL治疗方案后的效果差异,验证国产液脉动系统治疗MGD的安全性与有效性。
1 资料与方法
1.1 一般资料
采用非随机对照研究设计,纳入2022年2—8月在复旦大学附属眼耳鼻喉科医院确诊的MGD患者25例,其中3例因睑板腺缺失面积比例>2/3或失访而被剔除,剩余22例患者均完成治疗后随访,其中男11例22眼,女11例22眼。
纳入标准:(1)年龄18~75岁,自愿参加研究并签署知情同意书;(2)有干燥感、异物感、烧灼感、疲劳感、不适感、视力波动等主观症状之一;(3)睑缘形态改变(增厚、过度角化、有新生血管、睑板腺开口消失等)或睑板腺分泌/排出能力异常(睑板腺终末开口堵塞、形成隆起的脂栓结构,或挤压睑板腺后睑脂分泌不畅、有混浊改变)者;(4)入组前6个月内未使用睑板腺热脉动系统或IPL治疗。排除标准:(1)近期有眼部受伤史或眼睑功能异常者;(2)睑板腺缺失面积比例>2/3者;(3)对研究中使用的药物或检测剂(如荧光素钠)有过敏史者;(4)入组前3个月内或研究期间需联合眼部或全身非甾体抗炎药、糖皮质激素、免疫抑制剂、眼部手术或正在使用泪点栓塞治疗者;(5)患有其他活动性眼部疾病或未被控制的全身疾病,研究者判断认为不适合进入本研究的患者。本研究遵循《赫尔辛基宣言》,研究方案经复旦大学附属眼耳鼻喉科医院伦理委员会审查批准{批文号:[2021]伦审字第(2021069)号}。研究人员向患者及其家属详细描述诊治和随访过程,患者家属同意并签署知情同意书。

表1 2个组间基线特征比较Table 1 Comparison of demographics between two groups组别例数/眼数年龄∗(x±s,岁)SANDE问卷评分∗(x±s,分)睑脂评分#[M(Q1,Q3),分]BUT(s)首次∗平均∗CFS评分∗(x±s,分)TMH∗(x±s,mm)脂质层颜色#分布均匀患者占比(%)睑板腺缺失面积评分#[M(Q1,Q3),分]IPL治疗组12/2437.2±11.629.75±9.731.5(1,2)6.56±3.758.73±3.732.75±1.390.200±0.0511.5(1,2)20.81(0,1.5)液脉动治疗组10/2036.8±14.627.20±9.731.5(1,2)6.91±3.639.30±3.733.33±1.860.181±0.0651(1,3)20.01(0,1)t/Z/χ2值-0.09-0.87-0.030.310.510.67-1.11-0.170.08-0.72P值0.9270.3910.9800.7580.6150.5130.2750.8640.7750.470 注:(∗:独立样本t检验;#:Wilcoxon秩和检验) IPL:强脉冲光;BUT:泪膜破裂时间;CFS:角膜荧光素钠染色;TMH:泪河高度 Note:(∗:Independent samples t-test;#:Wilcoxon rank sum test) IPL:intense pulsed light;BUT:tear breakup time;CFS:corneal fluorescence staining;TMH:tear meniscus height
1.2 方法
1.2.1分组及随访 依据患者主观选择接受的治疗方法将其分为液脉动治疗组10例20眼,其中男5例10眼,女5例10眼;IPL治疗组12例24眼,其中男6例12眼,女6例12眼。液脉动治疗组接受单次睑板腺液脉动治疗,于治疗后1、3个月各随访1次;IPL治疗组接受1个疗程4次IPL治疗,配合传统的雾化熏蒸和睑板腺按摩,治疗间隔3周;分别于治疗前、首次治疗后1个月和末次治疗(治疗开始后3个月)时进行随访。2个组患者基线资料比较差异均无统计学意义(均P>0.05)(表1)。
1.2.2液脉动系统设计 睑板腺液脉动系统包括2大部分,即一次性液脉动治疗头和温度压力控制系统(上海臻复医疗科技有限公司)。其中,一次性液脉动治疗头由眼睑加热器和气压按摩眼杯2个组件构成。眼睑加热器放至眼球和眼睑之间贴合上下眼睑内表面,包含一个进水口和一个出水口,精确控温的生理盐水从入水口进入提供治疗温度;与睑板腺内侧的贴合面可同时快速地使所有睑板腺组织达到目标温度,软化睑脂,并降低其黏滞程度,促进其排出;同时,眼睑加热器与角膜之间留存空隙,避免直接接触,有效防止热量传导到眼表组织。气压按摩眼杯从外侧直接作用于眼睑皮肤表面,向睑板腺开口方向挤压睑板腺,促进睑脂的分泌(图1)。温度压力控制系统可精确控制一次性液脉动治疗头的加热温度和压力模式,可根据患者的病情个性化定制治疗温度与压力模式。
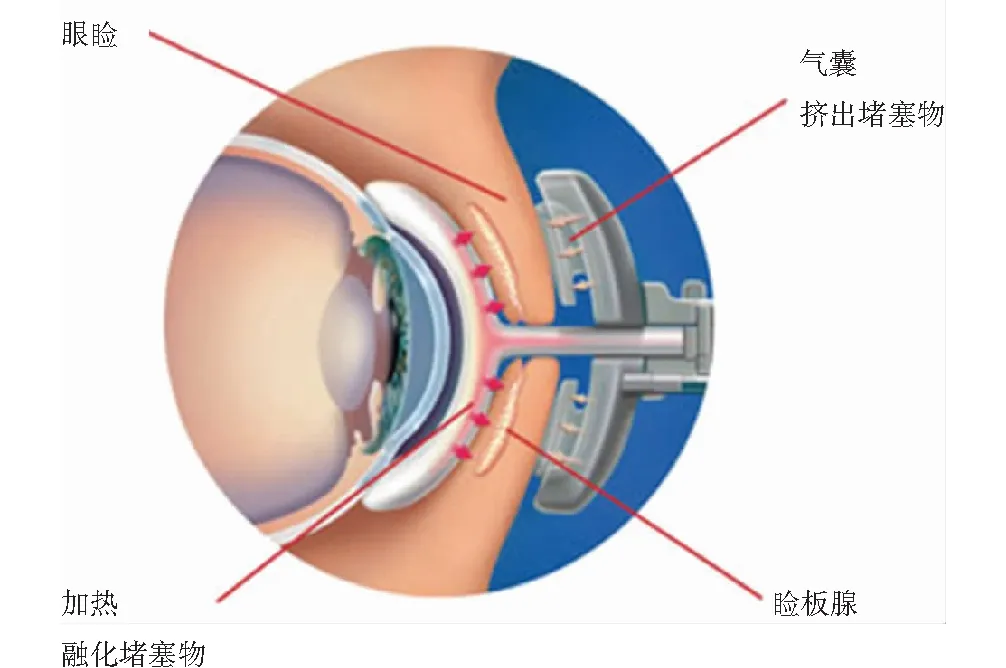
图1 液脉动系统治疗示意图
1.2.3睑板腺液脉动治疗方法 各受试者治疗前1 d停戴角膜接触镜及停用任何滴眼液,治疗当天停用眼部化妆品。嘱受试者平躺于治疗床,受试眼点利多卡因滴眼液2次行表面麻醉,每次间隔5 min。同时将一次性液脉动治疗头与温度压力控制系统连接,开启电源进行自检。将一次性治疗头轻柔放入受试者上下结膜囊,使眼睑加热器与眼睑的结膜面贴合且眼杯置于眼睑皮肤面。确认上下眼睑均位于眼睑加热器和眼杯之间后,使用医用胶带固定治疗头位置。设置治疗温度为(42.0±0.5)℃,气压压力范围为0~300 mmHg(1 mmHg=0.133 kPa)的三段式(不变、缓慢增加和脉冲式)治疗模式(图2)。确定受试者双眼呈闭合状态且无明显异物感后,按下温度压力控制系统“开始治疗”按钮,治疗随即开始。治疗全程12 min,过程中密切观察受试者的舒适度及一次性治疗头的位置。若受试者感到不适,立即按下暂停治疗按钮,调整后继续治疗。以上步骤由同一位经验丰富的医师实施。眼睑过小的眼球可能无法适配一次性治疗头,本研究未涉及此类患者。
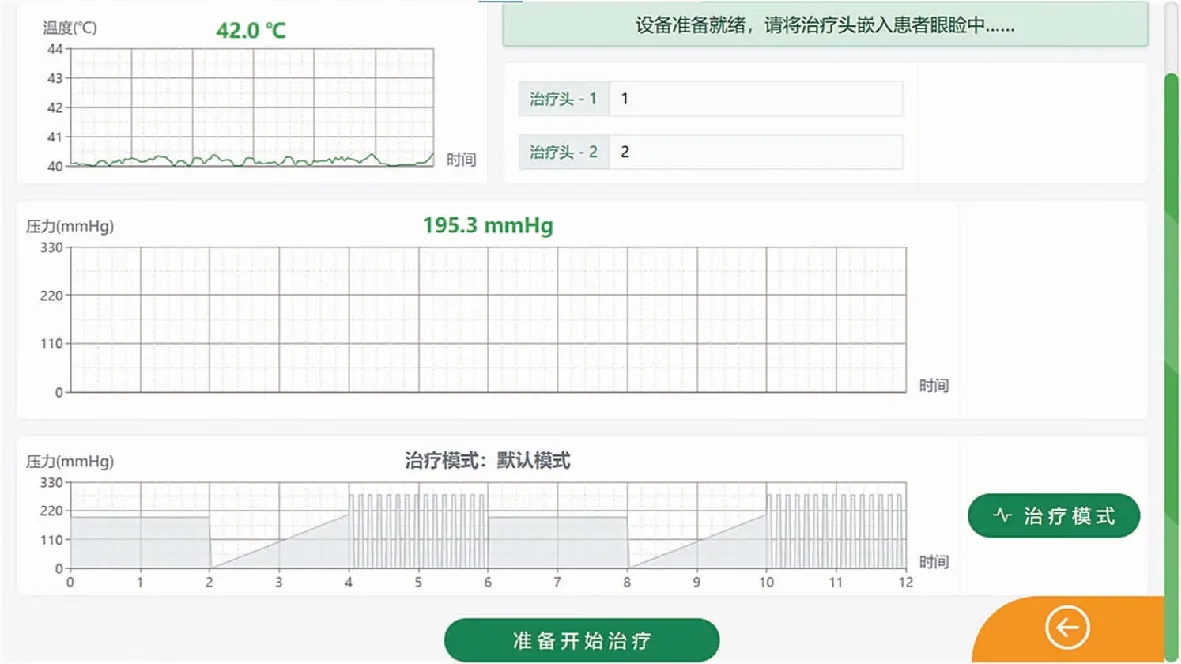
图2 液脉动系统治疗模式设置 1 mmHg=0.133 kPa
1.2.4雾化熏蒸和睑板腺按摩 IPL治疗组患者在每次IPL治疗前进行雾化熏蒸和睑板腺按摩联合治疗。首先受试者佩戴干眼熏蒸眼罩,连接预先加入蒸馏水和0.3%玻璃酸钠滴眼液的干眼治疗仪(中国鱼跃医疗仪器有限公司),温度设置为37 ℃左右,超声雾化熏蒸20 min。随后,采用睑板腺镊对受试眼上下睑的每个睑板腺分别进行挤压按摩,评估并记录所挤出睑脂的颜色及质地。
1.2.5IPL治疗方法 根据参与者的年龄和皮肤类型,使用能量为12~14 J/cm2、滤波为570 nm、三脉冲模式的IPL(SOLARI,韩国Lutronic公司)进行治疗。嘱受试者佩戴遮光眼罩,在其眼下面颊和鼻侧涂抹医用凝胶后,围绕受试者下眼睑下方的面颊和鼻部施加互不重叠的15个脉冲治疗点。IPL治疗均由同一经验丰富的医师完成。
1.2.6检测指标 分别于治疗前、治疗后1个月和治疗后3个月检测指标,各项检查间隔5 min。检测均由同一位经验丰富的医师完成。
1.2.6.1主要结局指标 (1)睑板腺排出能力及睑脂质量 滴加利多卡因滴眼液行表面麻醉后5 min,使用睑板腺镊挤压受试者有明显开口堵塞、隆起的异常睑板腺或上下眼睑正中各5个睑板腺,评估挤出睑脂的难易程度及睑脂质量;以睑脂易挤出、透亮为0分,睑脂轻度混浊、云雾状为1分,睑脂不易挤出且黏稠、可见颗粒物质为2分,睑脂难挤出、白色牙膏状或无睑脂排出为3分;每眼取上下睑中分数较高者作为该眼睑脂评分。(2)泪膜脂质层分析 采用OCULUS眼表综合分析仪(Keratograph 5M,德国Optikgeräte GmbH公司)进行测量,嘱受试者瞬目数次,根据录制的影像学证据对泪膜脂质的颜色及分布情况评分;根据泪膜脂质层颜色分为正常(0分)、红绿色(1分)、蓝灰色(2分)、灰白色(3分)和无色(4分)共5个等级;脂质在眼表的分布记为均匀与不均匀2类。
1.2.6.2次要结局指标 (1)SANDE问卷 基于视觉模拟量表的简短干眼问卷,以满分100分来量化干眼症状的频率和严重程度[17],得分越高提示症状越严重。(2)角膜荧光素钠染色(corneal fluorescein staining,CFS)评分 将荧光素钠试纸湿润后轻轻点进受检者下睑结膜囊,嘱受检者瞬目数次,待其在眼表均匀分布后用裂隙灯显微镜钴蓝光观察角膜染色情况,黄绿色点染即为角膜上皮缺损区域。将角膜划分为上、下、鼻、颞和光学区5个区域,根据染色情况由轻到重(0~3分/每个区域)进行评分,共计0~15分。(3)BUT测量 采用OCULUS眼表综合分析仪测量,嘱受检者瞬目2次,然后尽可能长时间地保持睁眼,在此期间,仪器自动记录泪膜破裂的位置和对应的时间点;其中,首次出现泪膜破裂斑的时间被记为首次BUT,眼表记录范围内的泪膜破裂平均时间则记为平均BUT。重复测3次取平均值。(4)泪河高度(tear meniscus height,TMH)测量 采用OCULUS眼表综合分析仪测量,直接通过所拍摄的眼前节红外照片计算垂直于下眼睑边缘方向上的泪液平面高度,重复测3次取平均值。(5)睑板腺缺失面积评分 手动翻开受试者上下眼睑,通过OCULUS眼表综合分析仪拍摄上下眼睑内侧结膜面的红外图像,记录条索状睑板腺缺失部分的面积占比;以睑板腺无缺失记为0分,缺失面积占比<1/3记为1分,缺失面积占比为1/3~2/3记为2分,缺失面积占比>2/3记为3分。
1.3 统计学方法


表2 2个组治疗前后不同时间点睑脂评分比较[M(Q1,Q3),分]Table 2 Comparison of meibum grading at different time points between two groups[M(Q1,Q3),score]组别眼数治疗前后不同时间点睑脂评分治疗前治疗后1个月治疗后3个月液脉动治疗组201.5(1,2)1(0.5,1)a1(0,1)aIPL治疗组241.5(1,2)1(0.5,2)1(1,1.5) 注:H组别=1.70,P=0.192;H时间=9.27,P=0.009;H交互作用=0.99,P=0.610.与各组内治疗前比较,aP<0.05(Wilcoxon秩和检验,Friedman检验,Bonferroni校正法) IPL:强脉冲光 Note:Hgroup=1.70,P=0.192;Htime=9.27,P=0.009;Hinteraction=0.99,P=0.610.Compared with pre-treatment within the group,aP<0.05 (Wilcoxon rank sum test,Friedman test,Bonferroni correction) IPL:intense pulsed light

表3 2个组治疗前后不同时间点泪膜脂质颜色评分和脂质分布占比比较Table 3 Comparison of color grading and distribution of tear film lipid at different time points between two groups组别眼数不同时间点泪膜脂质颜色评分[M(Q1,Q3),分]#不同时间点泪膜脂质分布均匀患者占比(%)∗治疗前治疗后1个月治疗后3个月治疗前治疗后1个月治疗后3个月液脉动治疗组201(1,3)1(0,1)0.5(0,1)a20.030.050.0abIPL治疗组241.5(1,2)1(1,2)1(0,2)20.837.537.5 注:泪膜脂质颜色评分:H组别=4.39,P=0.036;H时间=6.30,P=0.043;H交互作用=1.35,P=0.508;泪膜脂质分布:B组别=1.10,P=0.004;B时间=-0.51,P=0.226;B交互作用=0.288,P=0.812.与各组内治疗前比较,aP<0.05,与各组内治疗后1个月比较,bP<0.05(#:Wilcoxon秩和检验,Friedman检验,Bonferroni校正法;∗:广义估计方程,Cochran Q检验,Bonferroni校正法) IPL:强脉冲光 Note:Color grading of tear film lipid:Hgroup=4.39,P=0.036;Htime=6.30,P=0.043;Hinteraction=1.35,P=0.508;Distribution of tear film lipid:Bgroup=1.10,P=0.004;Btime=-0.51,P=0.226;Binteraction=0.288,P=0.812.Compared with pre-treatment within the group,aP<0.05;compared with 1-month post-treatment within the group,bP<0.05 (#:Wilcoxon rank sum test,Friedman test,Bonferroni correction;∗:Generalized estimating equation,Cochran Q test,Bonferroni correction) IPL:intense pulsed light
2 结果
2.1 2个组治疗前后主要结局指标比较
2.1.1睑脂评分比较
睑脂评分时间主效应有统计学意义(H时间=9.27,P=0.009);与治疗前相比,液脉动治疗组治疗后1个月和3个月的睑脂评分均明显下降,差异均有统计学意义(P=0.019、0.018)。而组别效应、交互作用均无统计学意义(H组别=1.70,P=0.192;H交互作用=0.99,P=0.610)(表2)。
2.1.2泪膜脂质颜色评分和分布占比比较 脂质颜色评分中组别主效应和时间主效应均有统计学意义(H组别=4.39,P=0.036;H时间=6.30,P=0.043),其中液脉动治疗组治疗后3个月脂质颜色评分较治疗前有显著改善,差异有统计学意义(P=0.017),IPL治疗组的脂质颜色评分在随访中均无显著改善,差异均无统计学意义(均P>0.05);而组别和时间的交互作用无统计学意义(H交互作用=1.35,P>0.05)。泪膜脂质分布中时间主效应差异有统计学意义(B时间=1.10,P=0.004),组别主效应、组别和时间的交互作用无统计学意义(B组别=-0.51,P=0.226;B交互作用=0.288,P=0.812)。液脉动治疗组治疗后3个月的脂质分布占比明显优于治疗前和治疗后1个月,差异均有统计学意义(P=0.003、0.046),而IPL治疗组的脂质分布占比在随访中均无显著改善,差异均无统计学意义(均P>0.05)(表3)。
2.2 2个组治疗前后不同时间点次要结局指标比较
2.2.1SANDE得分比较 各组不同时间点间SANDE得分比较,差异有统计学意义(F时间=15.64,P<0.001),2个组治疗后1个月和3个月的SANDE得分明显低于治疗前,差异均有统计学意义(均P<0.05);2个组间SANDE得分总体比较差异无统计学意义(F组别=1.74,P>0.05)(表4)。
2.2.2CFS评分比较 CFS评分的时间主效应有统计学意义(F时间=57.19,P<0.001);各组内治疗后1个月和3个月CFS评分均明显低于治疗前,差异均有统计学意义(均P<0.05)。CFS评分的组别效应与时间交互作用均无统计学意义(F组别=0.33,P>0.05;F交互作用=0.05,P>0.05)(表5)。
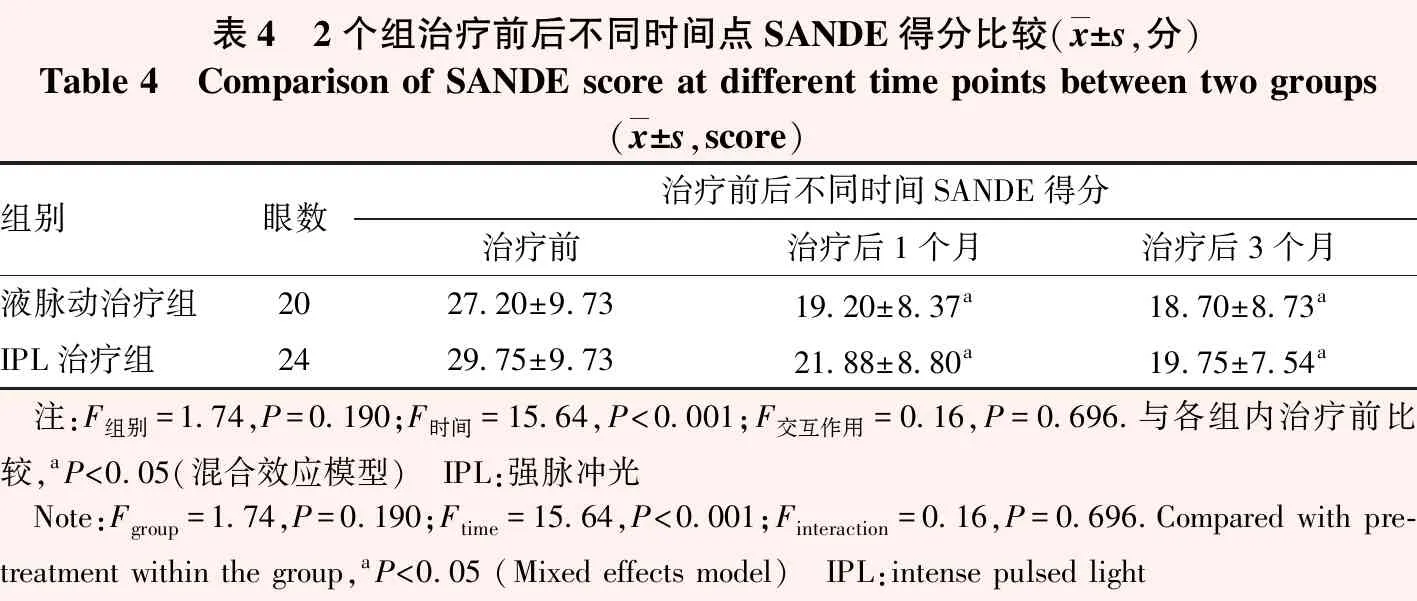
表4 2个组治疗前后不同时间点SANDE得分比较(x±s,分)Table 4 Comparison of SANDE score at different time points between two groups (x±s,score)组别眼数治疗前后不同时间SANDE得分治疗前治疗后1个月治疗后3个月液脉动治疗组2027.20±9.7319.20±8.37a18.70±8.73aIPL治疗组2429.75±9.7321.88±8.80a19.75±7.54a 注:F组别=1.74,P=0.190;F时间=15.64,P<0.001;F交互作用=0.16,P=0.696.与各组内治疗前比较,aP<0.05(混合效应模型) IPL:强脉冲光 Note:Fgroup=1.74,P=0.190;Ftime=15.64,P<0.001;Finteraction=0.16,P=0.696.Compared with pre-treatment within the group,aP<0.05 (Mixed effects model) IPL:intense pulsed light
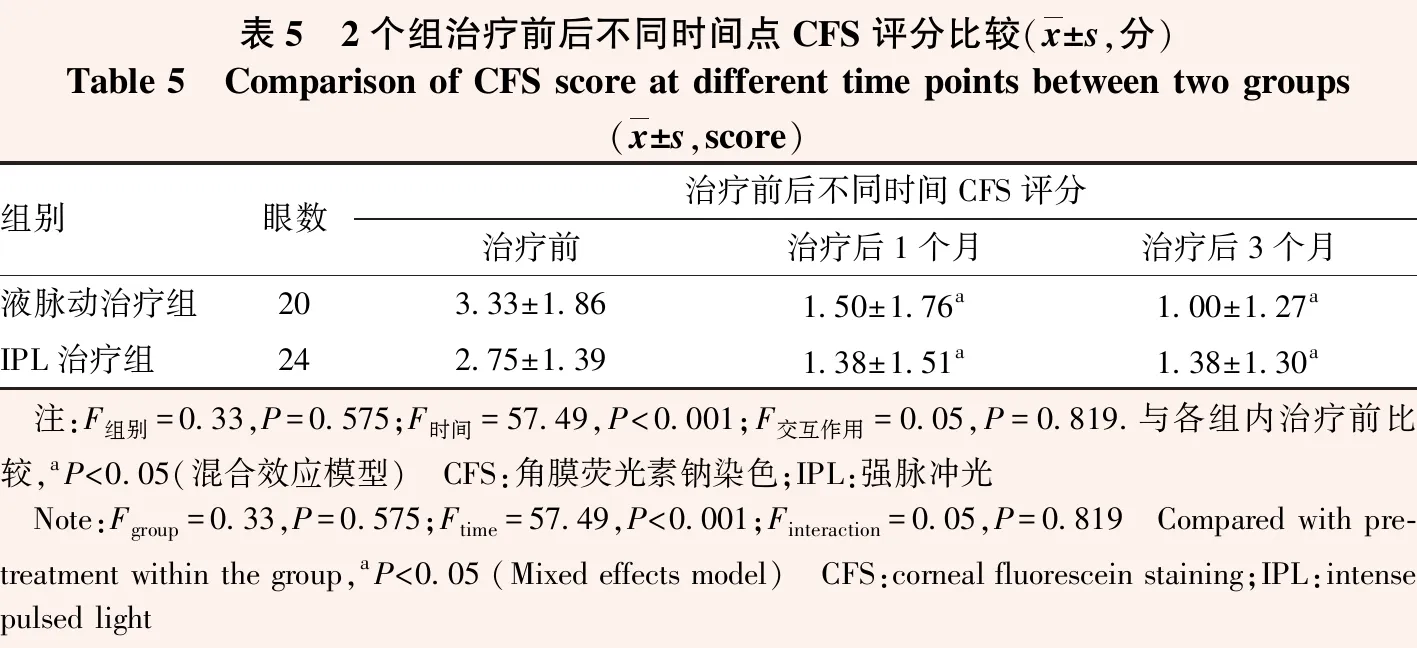
表5 2个组治疗前后不同时间点CFS评分比较(x±s,分)Table 5 Comparison of CFS score at different time points between two groups(x±s,score)组别眼数治疗前后不同时间CFS评分治疗前治疗后1个月治疗后3个月液脉动治疗组203.33±1.861.50±1.76a1.00±1.27aIPL治疗组242.75±1.391.38±1.51a1.38±1.30a 注:F组别=0.33,P=0.575;F时间=57.49,P<0.001;F交互作用=0.05,P=0.819.与各组内治疗前比较,aP<0.05(混合效应模型) CFS:角膜荧光素钠染色;IPL:强脉冲光 Note:Fgroup=0.33,P=0.575;Ftime=57.49,P<0.001;Finteraction=0.05,P=0.819 Compared with pre-treatment within the group,aP<0.05 (Mixed effects model) CFS:corneal fluorescein staining;IPL:intense pulsed light
2.2.3BUT比较 首次BUT时间主效应有统计学意义(F时间=7.14,P=0.014);组别主效应和交互作用均无统计学意义(F组别=0.60,P>0.05;F交互作用=0.93,P>0.05)。液脉动治疗组治疗后1个月和3个月的首次BUT均优于治疗前,差异均有统计学意义(均P<0.05)。平均BUT中时间效应和组别效应均有统计学意义(F时间=4.08,P=0.049;F组别=4.41,P=0.038),交互作用无统计学意义(F交互作用=0.02,P>0.05)。液脉动治疗组治疗后1个月和3个月平均BUT均明显高于治疗前,IPL治疗组治疗后3个月平均BUT明显高于治疗前和治疗后1个月,差异均有统计学意义(均P<0.05)(表6)。
2.2.4TMH比较 TMH的组别效应无统计学意义(F组别=1.18,P>0.05);时间效应和交互作用有统计学意义(F时间=46.68,P=0.013,F交互作用=6.00,P=0.018)。液脉动治疗组治疗后1个月和3个月TMH均明显优于治疗前,差异均有统计学意义(均P<0.05),IPL治疗组各时间点TMH差异均无统计学意义(均P>0.05)(表7)。
2.2.5睑板腺缺失面积评分比较 睑板腺缺失面积评分的时间主效应、组别主效应和交互作用均无统计学意义(H时间=0.64,P>0.05;H组别=0.89,P>0.05;H交互作用=0.07,P>0.05)。与治疗前比较,各组治疗后1个月、3个月睑板腺面积均无明显改变,差异均无统计学意义(均P>0.05)(表8)。
2.3 安全性评估
随访期间,经睑板腺液脉动系统治疗的MGD患者未出现任何与仪器有关的不良事件,未报告新出现的不适主诉,如眼部疼痛、红肿、流泪等刺激症状。治疗前,液脉动治疗组中有6眼CFS阳性;IPL治疗组中有8眼CFS阳性;治疗后3个月,液脉动治疗组有3眼CFS阳性,IPL治疗组有6眼CFS阳性。各组均无新发CFS染色阳性患者。
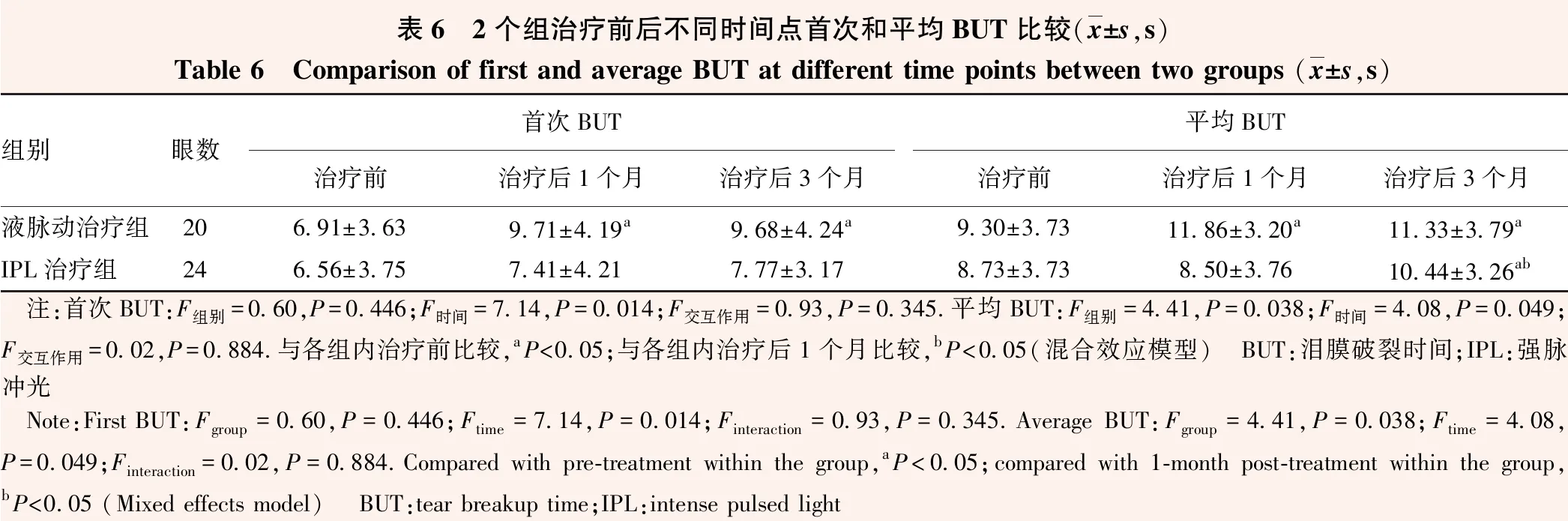
表6 2个组治疗前后不同时间点首次和平均BUT比较(x±s,s)Table 6 Comparison of first and average BUT at different time points between two groups (x±s,s)组别眼数首次BUT平均BUT治疗前治疗后1个月治疗后3个月治疗前治疗后1个月治疗后3个月液脉动治疗组206.91±3.639.71±4.19a9.68±4.24a9.30±3.7311.86±3.20a11.33±3.79aIPL治疗组246.56±3.757.41±4.217.77±3.178.73±3.738.50±3.7610.44±3.26ab 注:首次BUT:F组别=0.60,P=0.446;F时间=7.14,P=0.014;F交互作用=0.93,P=0.345.平均BUT:F组别=4.41,P=0.038;F时间=4.08,P=0.049;F交互作用=0.02,P=0.884.与各组内治疗前比较,aP<0.05;与各组内治疗后1个月比较,bP<0.05(混合效应模型) BUT:泪膜破裂时间;IPL:强脉冲光 Note:First BUT:Fgroup=0.60,P=0.446;Ftime=7.14,P=0.014;Finteraction=0.93,P=0.345.Average BUT:Fgroup=4.41,P=0.038;Ftime=4.08,P=0.049;Finteraction=0.02,P=0.884.Compared with pre-treatment within the group,aP<0.05;compared with 1-month post-treatment within the group,bP<0.05 (Mixed effects model) BUT:tear breakup time;IPL:intense pulsed light
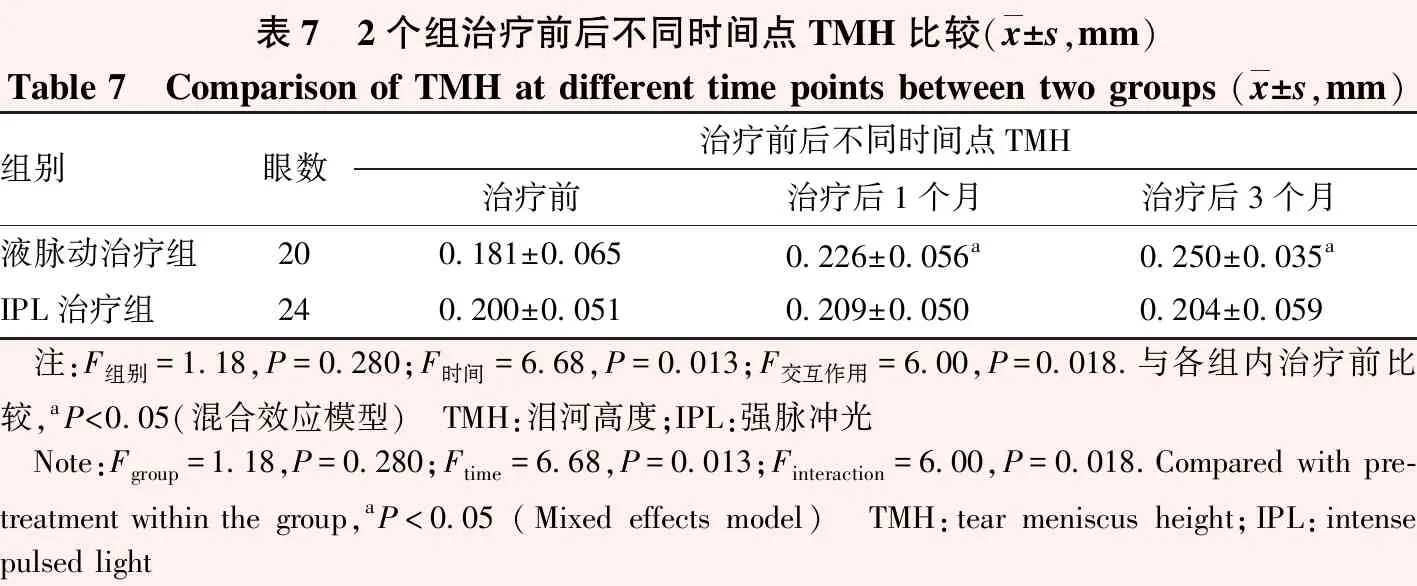
表7 2个组治疗前后不同时间点TMH比较(x±s,mm)Table 7 Comparison of TMH at different time points between two groups (x±s,mm)组别眼数治疗前后不同时间点TMH治疗前治疗后1个月治疗后3个月液脉动治疗组200.181±0.0650.226±0.056a0.250±0.035aIPL治疗组240.200±0.0510.209±0.0500.204±0.059 注:F组别=1.18,P=0.280;F时间=6.68,P=0.013;F交互作用=6.00,P=0.018.与各组内治疗前比较,aP<0.05(混合效应模型) TMH:泪河高度;IPL:强脉冲光 Note:Fgroup=1.18,P=0.280;Ftime=6.68,P=0.013;Finteraction=6.00,P=0.018.Compared with pre-treatment within the group,aP<0.05 (Mixed effects model) TMH:tear meniscus height;IPL:intense pulsed light

表8 2个组治疗前后不同时间点睑板腺缺失面积评分比较[M(Q1,Q3),分]Table 8 Comparison of meibomian gland area grading at different time points between two groups (M[Q1,Q3],score)组别眼数不同时间点睑板腺缺失面积评分治疗前治疗后1个月治疗后3个月IPL治疗组241(0,1.5)1(0,1.5)1(0,1.5)液脉动治疗组201(0,1)1(0,1)1(0,1) 注:H组别=0.64,P=0.783;H时间=0.89,P=0.641;H交互作用=0.07,P=0.892(Wilcoxon秩和检验,Friedman检验,Bonferroni校正法) IPL:强脉冲光 Note:Hgroup=0.64,P=0.783;Htime=0.89,P=0.641;Hinteraction=0.07,P=0.892 (Wilcoxon rank sum test,Friedman test,Bonferroni correction) IPL:intense pulsed light
3 讨论
睑板腺是位于眼睑内表面结膜下的一种特殊皮脂腺,正常情况下可分泌清亮的液态睑脂组成泪膜脂质层,防止泪液过度蒸发,参与维持泪膜的稳定。MGD患者的睑脂分泌出现异常,可表现为分泌量减少,或睑脂由清亮变得混浊,甚至呈牙膏状[19]。不同于正常液态睑脂,MGD患者睑板腺分泌的睑脂熔点明显偏高,导致睑脂黏稠固化[20]。黏稠的睑脂淤积、滞留引起睑板腺腺孔堵塞,长期可导致腺体萎缩[21]。因此,对于阻塞性MGD的治疗,需对睑板腺进行加热,以利于阻塞腺体的扩张、睑板腺口的开放以及异常睑脂的融化,促进淤积的脂质排出。传统的热敷方式均从眼睑皮肤外侧进行加热,为达到40 ℃的异常睑脂熔点温度,热敷物须加热至45 ℃左右,且紧密接触眼睑皮肤至少4 min[22]。干眼门诊常用的眼部熏蒸眼罩不能很好地贴合眼睑进行加热,难以达到此条件;摘掉眼罩后,需立即通过睑板腺按摩帮助睑脂排出,但眼睑的温度较难长时间维持,导致脂质再次固化,睑板腺按摩时需加大力度才能排出变性睑脂,患者疼痛感强烈、依从性差。而新型液脉动治疗可以使睑板温度恒定于42.0 ℃,加热同时辅以一定的压力使脂质完全融化并排出,有效缓解MGD。精准加热、脉冲式按摩是睑板腺液脉动系统的特点。近几年来,LipiFlow在中国的市场正逐渐扩大。然而,高额治疗费用极大地限制了其在国内的全面普及。本研究报道的国产液脉动治疗系统治疗机制与LipiFlow类似,具有专利性的温度与压力控制系统,可稳定治疗头的加热温度、精准控制睑板腺的施加压力,但摒弃了其高成本的一次性治疗头专利电磁加热元件、配套温度控制保护系统以及电磁波屏蔽装置,代之以使用液体进行加热和控温的无源治疗头,在保证治疗效果的同时大大降低了临床治疗费用。同时,由于一次性治疗头不包含任何电子元件,可从根本上避免潜在的电磁辐射伤害和漏电风险,为广大患者提供安全有效的治疗方法。
本研究对比了IPL联合熏蒸按摩治疗与睑板腺液脉动系统治疗MGD的效果,结果显示经睑板腺液脉动系统和IPL治疗后1~3个月,2个组患者的主观症状和CFS评分均有明显改善。同时,经单次睑板腺液脉动治疗患者的睑脂评分、泪膜脂质颜色评分与脂质均匀分布占比、首次和平均BUT、TMH与治疗前相比均得到了显著改善;而除平均BUT外,IPL治疗组的上述其他指标与治疗前相比则未见统计学意义上的改善。另外,单次液脉动治疗后患者的泪膜脂质颜色评分和平均BUT明显优于接受1个疗程IPL联合熏蒸按摩治疗的患者。液脉动治疗组中首次与平均BUT的明显延长可能与泪膜的均一性提高有关。因液脉动系统的眼睑加热器与睑板腺内侧面直接贴合,精确控温的生理盐水可同时使所有睑板腺组织达到目标温度,快速软化睑脂并降低淤滞睑脂的黏滞度;同时,气压按摩眼杯从外侧直接作用于眼睑皮肤面,通过向睑板腺开口方向不断挤压睑板腺,进一步促进软化睑脂的分泌。长期堵塞于睑板腺内部的变性睑脂被高效排出后,正常睑脂才得以分泌至眼表发挥功能,包括覆盖泪膜水液层外表面、防止泪液过度蒸发等。液脉动治疗组患者泪膜中油脂的颜色、分布与首次、平均BUT的同时改善也侧面印证了泪膜稳定性的维持离不开正常睑板腺脂质分泌的参与。2个组患者CFS的改善可能是由于稳定后的泪膜起到了保护眼表微环境并加速角膜上皮恢复的作用。此外,液脉动治疗组患者TMH明显增加,提示液脉动系统可能对MGD患者的泪液分泌也有影响。相比之下,IPL主要通过光热效应和抗炎作用来改善睑板腺微观结构和炎性细胞浸润[23]。因此,IPL可能更适用于眼睑炎症明显或合并蠕形螨感染的MGD患者。
另外,本研究中液脉动治疗组的10例患者均未出现新增不适症状,且随着治疗后时间的延长,CFS阳性患者逐渐减少,无新发CFS阳性患者。
综上所述,本研究首次报道一种新型国产液脉动系统用于MGD的治疗。与现有的含电磁加热元件相比,液脉动系统采用通过控温的液体对眼睑进行加热的无源一次性治疗头,避免了复杂的电磁加热、温度控制保护系统以及电磁波屏蔽装置的使用,在保证临床治疗MGD效果的同时,不但可消除电磁波加热对人体可能造成的潜在危害,同时可大大降低一次性治疗头的生产成本和患者使用成本。与目前临床广泛使用的IPL联合熏蒸按摩治疗相比,本研究提供的3个月随访数据表明睑板腺液脉动系统是一种有效且安全的MGD治疗方法,有巨大潜力成为未来临床广泛使用的治疗MGD候选方案。然而,本研究存在病例数偏少、随访时间较短等局限,且本研究为非随机对照研究设计,可能会对结果产生偏倚。此外,由于客观环境的限制,本研究缺少与同类型LipiFlow产品的临床对照,而选择目前广泛使用的物理治疗作为参照。未来我们将进一步开展随机双盲、多中心、大样本、长时间随访(>6个月)的临床对照研究,以进一步验证国产液脉动系统的有效性与安全性。
利益冲突所有作者均声明不存在利益冲突
作者贡献声明翟子萌:实施研究、采集数据、分析/解释数据、起草文章;张洪:实施研究、采集数据;吴钰清:采集数据;龚岚:指导文章撰写;徐建江:对文章的知识性内容作批评性审阅;周行涛:指导研究;周峰:酝酿和设计试验、获取研究技术或材料支持;洪佳旭:酝酿和设计试验、分析/解释数据、对文章的知识性内容作批评性审阅

