急性胰腺炎非重症患者住院时间延长预测模型的构建及验证
周梦娟,朱晓丽,张态,段剑锋,罗宇梅,马维莉,陆涵,史婷婷,杨怡霖,李婷,查耀蕾,赵媛
(1.大理大学a.护理学院;b.公卫学院,云南 大理 671000;2.大理大学第一附属医院a.内分泌科;b.消化内科;c.康复医学科,云南 大理 671000;3.南京大学 临床医学院,江苏 南京 210000;4.红河卫生职业学院 护理学院,云南 红河 661100)
急性胰腺炎非重症患者不伴器官功能障碍,或仅有一过性(≤48 h)器官功能障碍,受损反应程度差别较小,住院时间较为恒定[1]。但由于部分患者个体差异及疾病状况差异等原因,导致部分患者发生住院时间延长,降低了病床周转率,牵制临床管理路径实施,阻碍医疗决策执行效率,增加住院费用[2]。随着国内疾病诊断相关分类的广泛应用,避免发生住院时间延长成为医院管理的趋势[3]。目前国内外研究多局限于对重症急性胰腺炎住院时间影响因素分析[4-5],对急性胰腺炎非重症患者住院时间的评价研究较少,故本研究构建急性胰腺炎非重症患者住院时间延长预测模型,以便快速准确、动态评估患者住院时间延长发生风险,早期预测及管理高危人群,为临床管理和护理指导提供依据。
1 对象与方法
1.1 研究对象 纳入2018 年1 月1 日—2021 年12 月31 日大理州某三级甲等医院确诊为急性胰腺炎非重症患者为研究对象。纳入标准:年龄≥18 岁且诊断为急性胰腺炎非重症患者[1];资料完整者。排除标准:已有影响住院时间的严重心血管、内分泌、恶性肿瘤者;病情突然恶化者。据本院2022 年1-3 月测得住院时间延长的发生率为18%,根据样本量计算公式[6]:n=uα/22×pq/d2,uα/2=1.96,p=0.18,q=1-p=0.80,d=5%,同时假设缺失率10%,计算样本量n=250 例。最终纳入980 例患者。采用随机数字法,按7∶3 的分配比例,建模组686 例,验模组294 例。本研究经大理大学第一附属医院科研伦理委员会审核通过(伦理审批号:DFY202205001)。
1.2 定义 住院时间为住院当天至出院前1 d。参考同类文献[2],以住院时间第75 百分位数为分界点,超过该分界点定义为住院时间延长。本研究所纳入患者的住院时间为9(8,11)d,故将超过11 d 的纳入延长组,共96 例;非延长组共590 例。
1.3 研究方法 通过查阅文献并咨询消化内科专家,设计适用于本研究的观察指标,该表共包含3 大类观察指标,包括(1)一般资料:年龄、性别、体质指数、文化情况、饮食情况、饮食习惯、吸烟史、饮酒史、亲情支持度。(2)实验室指标:C 反应蛋白、血红蛋白、白细胞、血小板、总胆红素、丙氨酸、天冬氨酸、总蛋白、白球比、尿素、肌酐、尿酸、血糖、总胆固醇、甘油三酯、高密度脂蛋白、低密度脂蛋白。(3)评估量表:改良早期预警评分量表(Modified Early Warning Score,MEWS)、自理能力评估量表(Barthel Index,BI)和Morse 跌倒评估量表(Morse Fall Scale,MFS)。
1.3.1 改良早期预警评分量表 用于评估临床病情严重程度及预后情况,其评估客观且准确[7]。由体温、心率、呼吸频率、收缩压、意识5 项生理指标组成。体温赋值0~2 分,心率、呼吸频率、收缩压、意识赋值0~3 分,总评分0~14 分。<5 分为轻度,5~7 分为中度,≥7 分为重度。评分越高提示患者病情越严重[8]。
1.3.2 自理能力评估量表(Barthel 指数,BI)用来评估基础性日常生活活动能力,作为评估患者生活自理能力的依据[9]。由进食、洗澡、修饰、穿衣、控制大便、控制小便、如厕、移动、平地行走、上下楼梯10项组成。洗澡、修饰赋值0~5 分;进食、穿衣、控制大便、控制小便、如厕、上下楼梯赋值0~10 分;移动、平地行走赋值0~15 分;总分0~100 分。100 分为无需依赖,61~99 分为轻度依赖,41~60 分为中度依赖,≤40 分为重度依赖。分值越低,自理能力越差[9]。
1.3.3 Morse 跌倒评估量表 是临床广泛使用的跌倒评估工具,其耗时短且操作性强[10]。由跌倒史、多于一个医学诊断、步行需要帮助、静脉置管、步态和精神状态6 项组成。跌倒史赋值0、25 分;静脉置管赋值0、20 分;多于一个医学诊断、精神状态赋值0、15分;步行需要帮助赋值0、15、30 分;步态赋值0、10、20 分。总分125 分,分数越高,跌倒风险越大。<25 分为低危险,25~45 分为中危险,>45 分为高危险[10]。
1.4 统计学方法 采用SPSS 22.0 进行统计分析,符合正态分布的定量资料以“±S”表示,统计推断采用独立样本t 检验;不符合正态分布的定量资料以“M(P25,P75)”表示,统计推断使用非参数检验(Mann-Whitney U 检验)。定性资料以频数或百分比描述,进行χ2检验。多因素分析采用二元Logistic 回归分析,得出住院时间延长的危险因素并构建预测模型。通过计算受试者工作特征曲线(ROC)下面积(AUC)对预测模型进行验证,以Hosmer-Lemeshow 检验判断模型的拟合优度。P<0.05 为差异具有统计学意义。
2 结果
2.1 急性胰腺炎非重症患者住院时间延长影响因素的单因素分析 将住院时间延长组与未延长组患者的资料进行分析。结果显示,2 组患者文化情况、饮食习惯、C 反应蛋白、白细胞、丙氨酸、天冬氨酸、白球比、尿素和Morse 跌倒评估得分差异有统计学意义(P<0.05),见表1。

表1 急性胰腺炎非重症患者住院时间延长影响因素的单因素分析
2.2 急性胰腺炎非重症患者住院时间延长影响因素的多因素分析 以患者是否发生住院时间延长作为因变量,单因素分析中P<0.05 的因素作为自变量,纳入方程进行二元Logistic 回归分析。相关赋值见表2。结果显示,文化情况(OR=0.759,95%CI=0.599-0.962)、饮食习惯 (不良饮食类别)(OR=9.472,95%CI=4.435-20.229)、白细胞(OR=1.100,95%CI=1.040-1.163)、丙氨酸(OR=1.014,95%CI=1.009-1.019)、天冬氨酸(OR=0.991,95%CI=0.983-0.998)、Morse 跌倒评估得分(OR=1.018,95%CI=1.002-1.034)是独立危险因素,根据预测模型公式:P=1/[1+exp(-Z)],最终得到预测模型:Z=-2.357-0.276×文化情况+2.248×饮食习惯(不良饮食类别)+0.095×白细胞+0.014×丙氨酸-0.009×天冬氨酸+0.018×Morse 跌倒评估得分。见表3。

表2 急性胰腺炎非重症患者住院时间延长影响因素的二元Logistic 回归分析赋值表
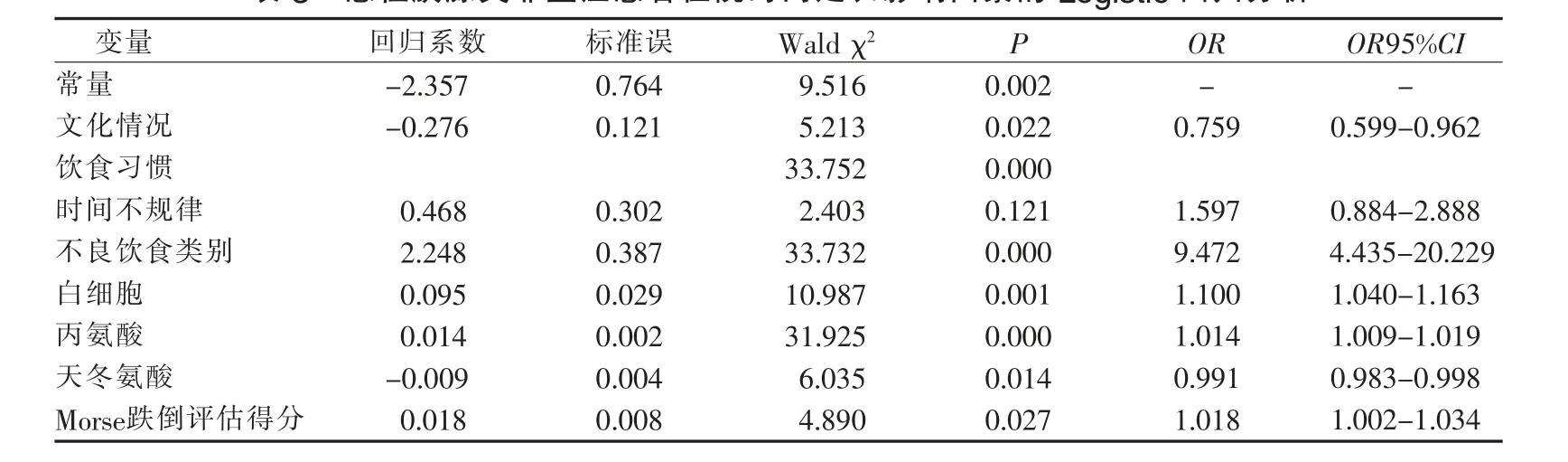
表3 急性胰腺炎非重症患者住院时间延长影响因素的Logistic 回归分析
2.3 风险预测模型预测效果分析 采用Hosmer-Lemeshow 检验评价预测模型的校准能力,Hosmer-Lemeshow 检验结果为χ2=10.441,P=0.235>0.05,提示模型能较好地拟合急性胰腺炎非重症患者住院时间延长发生情况,预测模型有较好的校准能力。绘制ROC 曲线,计算AUC,评价模型的判别区分能力,结果(图1)显示AUC=0.789,95%CI:0.733~0.845,P<0.001。以约登指数最大值为预测模型的最佳临界值,约登指数最大值为0.512,灵敏度为0.656,特异度为0.856。
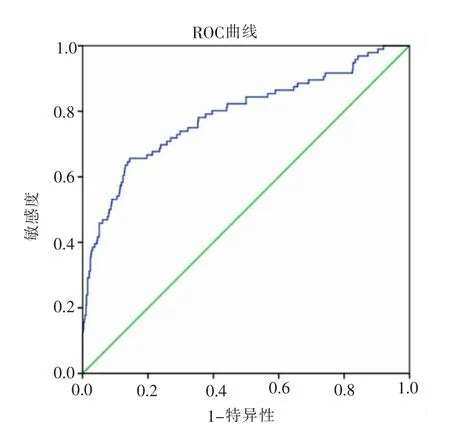
图1 急性胰腺炎非重症患者住院时间延长预测模型ROC 曲线
2.4 风险预测模型验证效果分析 将验证组患者资料代入本模型,Hosmer-Lemeshow 检验结果为χ2=1.440,P=0.994,AUC=0.893,95%CI (0.830-0.956),P<0.001。最大约登指数为0.712,此时灵敏度为0.775,特异度为0.937,见图2。当P≥0.323 时,患者可能发生住院时间延长。本预测模型预测44 例患者发生住院时间延长,250 例未发生;实际结果为40 例发生住院时间延长,254 例未发生,准确率为93.9%,具体如表4。Kappa=0.750,提示预测效果与实际临床一致性较好。
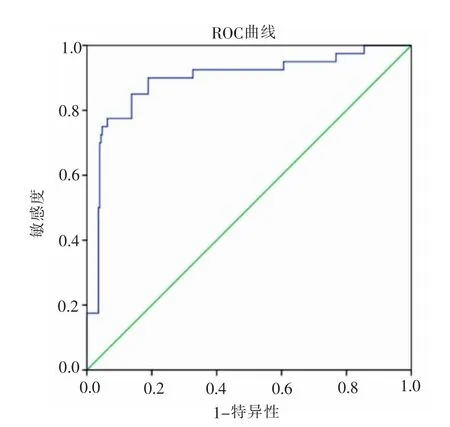
图2 急性胰腺炎非重症患者住院时间延长验证模型ROC 曲线
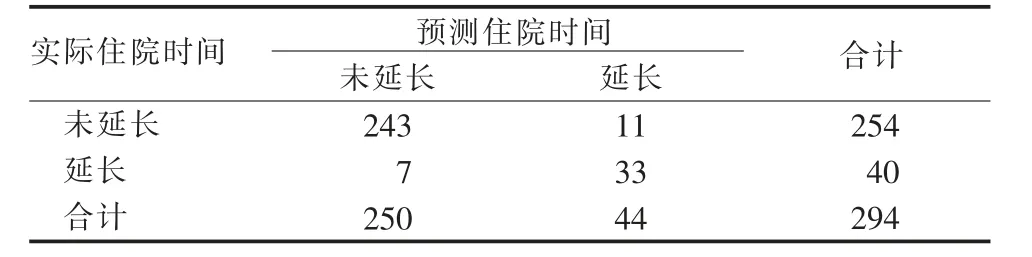
表4 急性胰腺炎非重症患者住院时间实际及预测对照表
3 讨论
3.1 急性胰腺炎非重症患者住院时间延长影响因素
3.1.1 文化低的患者更易发生住院时间延长 本研究显示,文化低的患者住院时间延长是文化高的0.759倍(OR=0.759,95%CI:0.599~0.962)。分析原因:文化程度高的患者对疾病诊疗、疾病康复知识、疾病决策等接受度、理解度较高,在治疗与护理过程中,配合度和依从性也较高,因此文化程度高的患者住院时间较短[11]。另外,文化程度高的人群进入医院的陌生环境后,有能力处理生活差异、风俗习惯、社会角色等的改变[12],能较好地适应住院环境,不易产生负性情绪[13],不易发生文化休克,故文化程度高的患者住院时间较文化程度低的时间短。护理工作中,可细化个体化护理措施,针对文化程度较低的患者,通过个体化护理对患者弱势方面进行细化指导、强化认知,增强患者健康素养水平,尊重文化差异及文化背景,加强文化沟通,以改善知识缺乏、应对能力较弱的局面,促进护理依从性,降低住院时间。
3.1.2 饮食习惯倾向不良饮食类别的患者更易发生住院时间延长 本研究显示,饮食习惯与急性胰腺炎非重症患者住院时间延长关系密切,以定时定量为参照,饮食习惯倾向不良饮食类别的患者住院时间延长是饮食习惯定时定量的9.472 倍(OR=9.472,95%CI:4.435~20.229)。不良饮食类别是指暴饮暴食,喜食高脂、高盐、辛辣刺激等饮食[14]。在就餐的类别上以一种偏激、过度的形式,短时间内进食量较大或是进食某一类成分含量较高的食物,会刺激大量胰液分泌,导致消化酶在胰腺内发生自身消化,进食总量、脂肪等含量越多,胰腺炎症状就会越严重,住院时间也会越久[1]。由于饮食习惯的不易改变性,患者在住院期间,如果受以往不良饮食习惯的影响,会加重胰腺负担,导致住院时间延长[1]。因此,护理工作中应基于最佳证据总结,指导急性胰腺炎患者合理规范饮食,养成良好的饮食习惯,加强健康教育,倡导多学科团队协作模式,提高急性胰腺炎患者健康行为能力[15]。
3.1.3 白细胞高的患者更易发生住院时间延长 本研究显示,白细胞高的患者住院时间延长是白细胞低的1.100 倍(OR=1.100,95%CI:1.040~1.163)。白细胞升高往往作为感染的指标,同时也可作为感染性胰腺坏死的诊断和疗效判断指标[1]。胰腺炎时会出现急性胰周渗液堆积、急性坏死物质积聚,导致白细胞升高,极易发展为感染性胰腺坏死[16],疾病进展快,预后不良,因此更易发生住院时间延长。病房护士发现患者白细胞升高时,应加强对该患者的病情观察情况,尽早告知医生存在感染风险,警惕疾病加重而延长住院时间。
3.1.4 丙氨酸高的患者更易发生住院时间延长 本研究显示,丙氨酸高的患者住院时间延长是丙氨酸低的1.014 倍(OR=1.014,95%CI:1.009~1.019)。我国急性胰腺炎的主要病因是胆石病,可引起胆源性胰腺炎,当丙氨酸活性>150IU/L 时,预示胆源性胰腺炎[17]。胆源性胰腺炎除胰腺炎症状外,还会损伤肝功能,使已经升高的丙氨酸继续升高[18]。因此丙氨酸高的急性胰腺炎非重症患者易并发肝功能损伤,临床症状更多,病情更严重,更易发生住院时间延长[18]。护理工作中,可基于微信平台干预促进该类患者健康信息获取、应用、评价的能力,以改善肝功能,降低丙氨酸水平,促进胰腺炎恢复,减缓住院时间[19]。
3.1.5 天冬氨酸高的患者更易发生住院时间延长本研究显示,天冬氨酸高的患者住院时间延长是天冬氨酸低的0.991 倍(OR=0.991,95%CI:0.983~0.998)。天冬氨酸和丙氨酸一样,同样是反应肝功能的指标[20]。天冬氨酸高的急性胰腺炎非重症患者不仅胰腺受损,肝功能也受影响,引起共病状态。
3.1.6 Morse 跌倒评估得分高的患者更易发生住院时间延长 本研究显示,Morse 跌倒评估得分高的患者住院时间延长是Morse 跌倒评估低的1.018 倍(OR=1.018,95%CI:1.002~1.034)。跌倒作为住院患者不安全事件中最常见的问题,跌倒后可造成患者疼痛、功能损害等,使住院天数延长、医疗费用增加[10]。Morse跌倒评估量表用来评估跌倒风险,可方便预测患者跌倒的概率,Morse 跌倒评估得分高,跌倒概率大,也侧面反映了患者整体状态不佳,可能是存在多个医学诊断、精神状态不良等,故Morse 跌倒评估得分高的患者更易发生住院时间延长[21]。临床上应定期对患者进行Morse 跌倒评估评价,根据评分高低进行相应跌倒预防措施;并联合医院管理者有技巧性地开展预防跌倒管理的科室讲座[22],避免因跌倒而导致的住院时间延长。
3.2 临床指导意义 本研究筛选了急性胰腺炎非重症患者住院时间延长的影响因素,并根据筛选结果构建和验证了急性胰腺炎非重症患者住院时间延长风险预测模型。构建模型Hosmer-Lemeshow 检验结果为χ2=10.441,P=0.235>0.05,验证模型Hosmer-Lemeshow检验结果为χ2=1.440,P=0.994>0.05,均提示模型能较好地拟合急性胰腺炎非重症患者住院时间延长发生情况,住院时间延长实际概率与模型预测概率一致性较高,预测模型有较好的校准能力。构建模型AUC=0.789,95%CI:0.733~0.845,P<0.001;将验证组患者资料代入模型,显示AUC=0.893,95%CI:0.830~0.956,P<0.001。2 个模型AUC 均>0.7,表示模型可接受,预测能力较好。构建模型灵敏度为0.656,特异度为0.856;验证模型灵敏度为0.775,特异度为0.937;均>0.7,趋近于1。且验证模型被不同人群验证后,准确率为93.9%,Kappa 值为0.750,提示预测效果与实际临床一致性较好,该预测模型具有准确区分急性胰腺炎非重症患者住院时间是否延长的能力。本研究得出临界值P 为0.323,将受试人群以此分为高风险和低风险,该临界值对于接受必要的预防性措施和避免不必要的过度干预权衡具有重要意义。当实际计算的P 概率值超过0.323 时提示患者发生住院时间延长的风险较高。此时需对高危人群进行干预措施,以降低住院时间延长的风险。本研究制定较高辨识度的简易预测模型,且各模型因子可调可控,可根据模型因子对患者进行及时疾病管控、及时干预,以提高科室疾病诊疗及管理水平,平衡医疗资源配置,提高患者生活质量[23]。
3.3 本研究的局限性 本研究构建了急性胰腺炎非重症患者住院时间延长风险预测模型,但仍存在以下局限性:(1)仅在某州采用便利抽样进行调查,建议未来进行多中心大样本调查;(2)本研究仅对急性胰腺炎非重症患者住院时间延长进行分析,建议未来完善具体病因导致的急性胰腺炎非重症患者的研究;(3)建议延长研究时限,进一步探讨患者远期的预后状况。

