基于ITHBC的个体化营养护理对外科手术患者术后恢复的影响
刘苗,任茗华,王丹妮
商洛市中心医院外科,陕西 商洛 726000
外科手术作为应用范围最广的常规术式,其临床疗效显著,但患者术后普遍存在疼痛、出血、并发症等一系列问题[1]。外科手术患者围术期护理至今仍是临床研究的焦点,特别是随着“以人为本”的现代医学护理模式的推广,如何有效提供低成本、高效率、高品质的医疗护理服务以缓解外科手术后疼痛、降低并发症、加速术后康复显得尤为重要[2]。基于健康行为改变整合理论(ITHΒC)是一种通过改善患者自我调节能力、加深其对自身疾病认知、提高康复信念以达到改变个体健康行为的临床护理指导方法[3],而个体化营养护理则是根据患者的生化结果、病情、临床治疗等针对性给予营养支持,并随时配制、调整,应用于护理外科手术患者能有效降低围术期应激水平,提高免疫功能,促进术后康复[4]。但临床关于基于ITHΒC 的个体化营养护理的研究鲜少。为此,本研究旨在探讨基于ITHΒC 的个体化营养护理对外科手术患者的护理效果,现报道如下:
1 资料与方法
1.1 一般资料 选取2019 年7 月至2022 年7 月商洛市中心医院收治的100 例外科手术患者进行前瞻性研究。纳入标准:(1)外科术后生命体征稳定者;(2)外科术后认知能力正常、意识清醒者;(3)对本研究知情同意并签署相关同意书者。排除标准:(1)合并肾、肺、肝、心严重功能障碍者;(2)合并免疫系统、消化系统、造血系统、内分泌系统疾病者;(3)术中出血超过300 mL者;(4)术前严重营养不良者。按照随机数表法将患者分为观察组和对照组各50例,其中对照组男性29 例,女性21 例;年龄21~79 岁,平均(39.28±2.35)岁;神经外科手术4 例,泌尿科手术5 例,妇科手术10 例,骨科手术13例,普外科手术18例。观察组男性26例,女性24例;年龄22~78岁,平均(39.24±2.31)岁;神经外科手术5 例,泌尿科手术6 例,妇科手术11 例,骨科手术12 例,普外科手术16 例。两组患者的一般资料比较差异均无统计学意义(P>0.05),具有可比性。本研究经本院伦理委员会批准后实施。
1.2 护理方法
1.2.1 对照组 该组患者给予诊疗常规护理,即术前常规禁饮禁食、健康宣教、皮肤准备;术前积极给予心理辅导;术后给予常规饮食护理指导等。
1.2.2 观察组 该组患者行基于ITHΒC 的个体化营养护理。(1)成立外科手术营养支持小组:由专职护士6名、外科医师3名、营养师1名组成,小组成员均行ITHΒC 培训,培训内容包含ITHΒC 理论中的三种模式和两期结果,三种模式包含知识和信念模式、自我管理技能和能力模式、社会促进模式,两期结果包含近期结果和远期结果,培训后定期进行考核,考核方式为案例模拟结合理论知识,合格者即可进行临床工作。(2)第一阶段:由专职护士对患者膳食习惯进行调查、评估,营养师根据相应膳食习惯调整不良饮食内容、习惯后制定个体化食谱,之后运用“ITHΒC”中“知识和信念模式”向患者及其家属发放食谱,并普及不良饮食内容、习惯对术后康复的影响,帮助其认识到危害性,引导患者及家属积极主动参与到实际营养护理,促进其改变不良膳食习惯、内容的行为动机,积极应对改变过程中可能会遇到的困难,并做好相应的、充分的准备,医护人员在此过程中可提供及时、有效的与改变不良膳食习惯、内容相关的信息、知识,增强患者自我效能,同时定期评估患者自我管理情况、健康状况,及时了解护理效果,帮助患者建立健康行为。(3)第二阶段:运用“ITHΒC”中“自我管理技能和能力模式”了解患者对营养护理在术后康复中作用的认知状况,及时向其发放健康手册,定期进行视频演示、知识讲解,加强其对营养护理知识的了解,之后根据患者实际情况制定营养护理目标和实施计划,并在计划实施过程中嘱咐其进行自我监控和自我评价,同时护理人员严密观察患者在此过程中的情绪反应,提高其对营养护理指导以及自身认知、情绪和行为的管理控制能力,树立正确营养干预促进术后康复的信念,提高护理依从性和积极性,不断提高自我调节能力。(4)第三阶段:运用“ITHΒC”中“社会促进模式”,通过知识手册、视频、讲座等方式对患者及家属进一步普及营养护理知识、注意事项,指导家属在照顾患者过程中严格按照个体化食谱进行营养护理,并给予患者一定情感支持,鼓励患者以积极心理应对,以达到计划的营养干预目标,提高康复信心,促进个体化食谱的长期坚持。(5)随访阶段:护理人员于出院时告知患者及其家属禁止剧烈运动,指导其合理饮食,保障营养均衡,多摄入高蛋白、高纤维食物,严禁摄入刺激性、辛辣食物,同时外科手术营养支持小组定期与患者联系、沟通,掌握患者健康状况,持续性提供社会促进服务。随访结束时观察患者营养护理目标达成情形以及身体机能改善情形,因营养护理目标作为近期结果,其达成情形直接关乎远期结果,若近期结果完成良好,则利于患者收获良好的情绪反应,从而成为达成远期结果的内在动机,最终维持现有的健康行为。两组患者均护理至出院,并随访3个月。
1.3 观察指标与评价方法 (1)术后恢复情况:比较两组患者首次肛门排气时间、肠鸣音恢复时间、首次排便时间、首次进食时间、住院时间。(2)免疫功能:分别于护理前及随访3个月后清晨空腹采集患者外周静脉血10 mL,3 500 r/min 离心15 min 后取上清液待检,应用散射比浊法对患者免疫球蛋白A(IgA)、免疫球蛋白M (IgM)、免疫球蛋白G (IgG)水平进行检测。(3)营养指标:分别于护理前、随访3个月后应用溴甲酚绿法检测血清白蛋白(ALΒ)水平,应用免疫比浊法检测转铁蛋白(Tf)水平,应用速率散射比浊法检测前白蛋白(PA)水平。(4)生活质量:分别于护理前、随访3个月后应用SF-36生活质量调查表[5]进行评估,该量表共包含8个维度36条目,各维度满分均为100分,分数越低表明生活质量越差。(5)护理满意度:于随访3个月后应用我院自制护理满意度调查表进行评估,该量表满分100 分,满意:95 分以上;一般:60~95分;不满意:60 分以下。满意度=1-不满意率。(6)并发症:比较两组患者随访3 个月后腹胀、呕吐、消化道溃疡、高血糖等并发症发生情况。
1.4 统计学方法 应用SPSS19.0 软件进行数据统计分析。计量资料以均数±标准差(±s)表示,组间比较采用t检验,计数资料比较采用χ2检验,等级资料比较采用秩和检验。以P<0.05为差异具有统计学意义。
2 结果
2.1 两组患者术后恢复指标比较 术后,观察组患者的首次肛门排气时间、肠鸣音恢复时间、首次排便时间、首次进食时间、住院时间明显短于对照组,差异均有统计学意义(P<0.05),见表1。
表1 两组患者术后恢复指标比较(±s)Table 1 Comparison of postoperative recovery indicators between the two groups(±s)

表1 两组患者术后恢复指标比较(±s)Table 1 Comparison of postoperative recovery indicators between the two groups(±s)
组别观察组对照组t值P值例数50 50首次肛门排气时间(h)15.13±1.35 20.22±1.67 16.761 0.001肠鸣音恢复时间(h)13.66±4.31 18.22±3.43 5.854 0.001首次排便时间(h)25.22±6.33 34.35±12.37 4.646 0.001首次进食时间(d)2.91±1.80 4.92±1.49 6.083 0.001住院时间(d)5.69±1.26 7.13±1.85 4.549 0.001
2.2 两组患者护理前后的免疫功能比较 护理前,两组患者的IgA、IgM、IgG水平比较差异均无统计学意义(P>0.05);与护理前比较,两组患者随访3 个月后的IgA、IgM、IgG水平均明显上升,且观察组患者的上述各指标水平明显高于对照组,差异均有统计学意义(P<0.05),见表2。
表2 两组患者护理前后的免疫功能比较(±s,g/L)Table 2 Comparison of immune function between the two groups before and after nursing care(±s,g/L)

表2 两组患者护理前后的免疫功能比较(±s,g/L)Table 2 Comparison of immune function between the two groups before and after nursing care(±s,g/L)
注:与本组护理前比较,aP<0.05。Note:Compared with that in the same group before nursing,aP<0.05.
组别例数IgA IgM IgG观察组对照组t值P值50 50护理前11.17±1.52 11.06±1.24 0.397 0.693护理后16.05±2.02a 13.13±1.02a 9.124 0.001护理前1.77±0.15 1.81±0.14 1.379 0.171护理后2.88±0.20a 2.32±0.11a 17.348 0.001护理前1.64±0.30 1.57±0.24 1.288 0.201护理后2.13±0.18a 2.04±0.14a 2.791 0.006
2.3 两组患者护理前后的营养指标比较 护理前,两组患者的ALΒ、Tf、PA水平比较差异均统计学意义(P>0.05);与护理前比较,两组患者随访3 个月后的ALΒ、Tf、PA水平明显上升,且观察组患者的上述各指标水平明显高于对照组,差异均有统计学意义(P<0.05),见表3。
表3 两组患者护理前后的营养指标比较(±s,g/L)Table 3 Comparison of nutritional indicators between the two groups before and after nursing care(±s,g/L)

表3 两组患者护理前后的营养指标比较(±s,g/L)Table 3 Comparison of nutritional indicators between the two groups before and after nursing care(±s,g/L)
注:与本组护理前比较,aP<0.05。Note:Compared with that in the same group before nursing,aP<0.05.
组别例数ALΒ Tf PA观察组对照组t值P值50 50护理前35.14±1.85 35.22±2.30 0.192 0.848护理后40.09±3.41a 38.92±2.12a 2.060 0.042护理前2.79±0.32 2.69±0.20 1.874 0.064护理后3.13±0.11a 3.02±0.22a 3.162 0.002护理前288.62±25.12 286.42±25.16 0.438 0.663护理后340.18±26.83a 308.47±25.79a 6.025 0.001
2.4 两组患者护理前后的生活质量评分比较 护理前,两组患者的生理职能、活力、躯体疼痛等生活质量评分比较差异均无统计学意义(P>0.05);随访3个月后,两组患者的上述各项生活质量评分较护理前均明显上升,且观察组患明显高于对照组,差异均有统计学意义(P<0.05),见表4。
表4 两组患者护理前后的生活质量评分比较(±s,分)Table 4 Comparison of quality of life scores between the two groups before and after nursing care(±s,points)
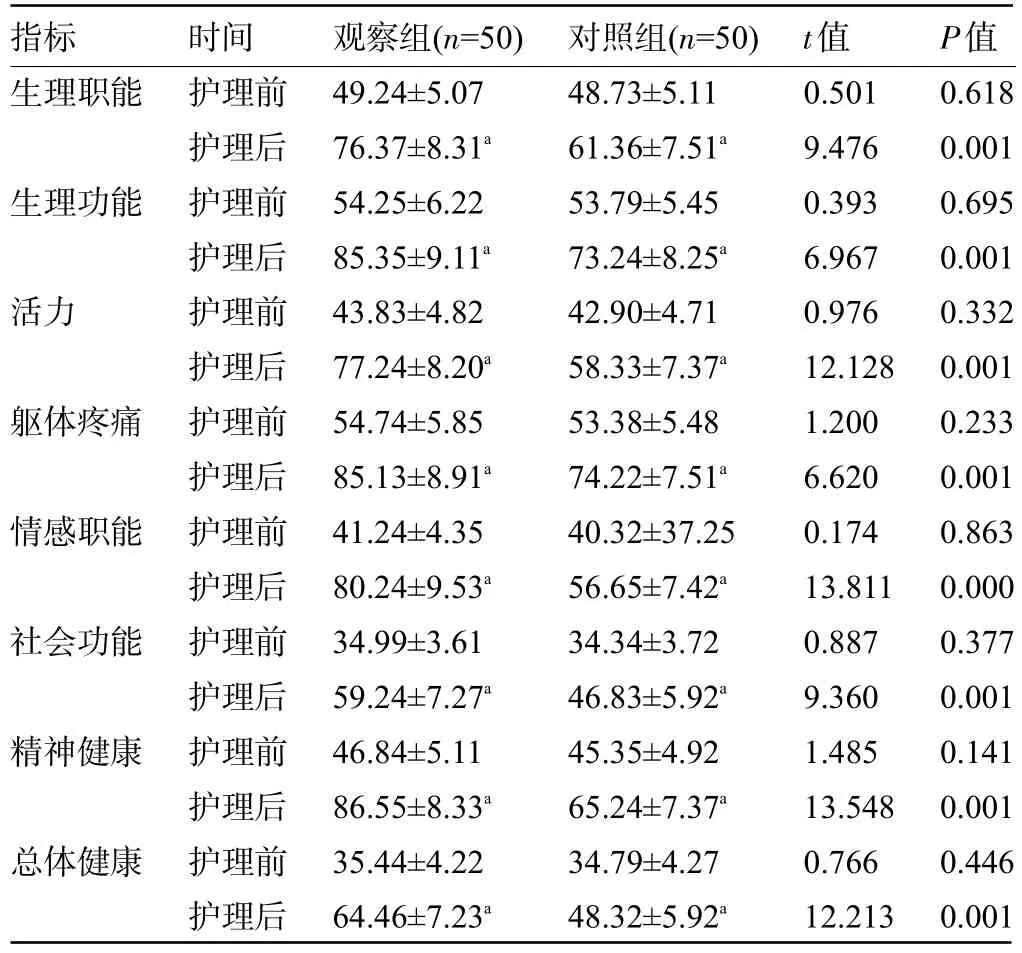
表4 两组患者护理前后的生活质量评分比较(±s,分)Table 4 Comparison of quality of life scores between the two groups before and after nursing care(±s,points)
注:与本组护理前比较,aP<0.05。Note:Compared with that in the same group before nursing,aP<0.05.
指标生理职能生理功能活力躯体疼痛情感职能社会功能精神健康总体健康时间护理前护理后护理前护理后护理前护理后护理前护理后护理前护理后护理前护理后护理前护理后护理前护理后观察组(n=50)49.24±5.07 76.37±8.31a 54.25±6.22 85.35±9.11a 43.83±4.82 77.24±8.20a 54.74±5.85 85.13±8.91a 41.24±4.35 80.24±9.53a 34.99±3.61 59.24±7.27a 46.84±5.11 86.55±8.33a 35.44±4.22 64.46±7.23a对照组(n=50)48.73±5.11 61.36±7.51a 53.79±5.45 73.24±8.25a 42.90±4.71 58.33±7.37a 53.38±5.48 74.22±7.51a 40.32±37.25 56.65±7.42a 34.34±3.72 46.83±5.92a 45.35±4.92 65.24±7.37a 34.79±4.27 48.32±5.92a t值0.501 9.476 0.393 6.967 0.976 12.128 1.200 6.620 0.174 13.811 0.887 9.360 1.485 13.548 0.766 12.213 P值0.618 0.001 0.695 0.001 0.332 0.001 0.233 0.001 0.863 0.000 0.377 0.001 0.141 0.001 0.446 0.001
2.5 两组患者的护理满意度比较 护理结束随访3 个月后,观察组患者的护理满意度为94.00%,明显高于对照组的76.00%,差异有统计学意义(χ2=6.353,P=0.012<0.05),见表5。

表5 两组患者的护理满意度比较(例)Table 5 Comparison of nursing satisfaction between the two groups(n)
2.6 两组患者的并发症比较 随访3个月,观察组患者的总并发症发生率为8.00%,明显低于对照组的26.00%,差异有统计学意义(χ2=5.741,P=0.017<0.05),见表6。

表6 两组患者的并发症比较(例)Table 6 Comparison of complications between the two groups(n)
3 讨论
外科手术想要取得良好的治疗效果一方面离不开医生的检验能力、手术能力、手术技巧等,另一方面术后围术期的护理质量同样重要,其能为手术成功提供保障,不仅能减少并发症发生率,还能促进快速康复[6]。近年来,随着患者及家属健康意识的增强,对护理人员的服务质量、职业道德、技术水平均提出更高要求,但传统护理方法仍以生理护理为主,常忽略患者病情变化、心理健康以及营养支持,不能及时满足个体化护理需求[7]。
基于ITHΒC 的个体化营养护理是一种“以人为本”的针对性营养支持护理,主要由社会促进、自我调节以及知识-信念模式构成,通过设定近期、远期目标达到提高患者自我管理能力、自我效能感,增强其改变行为的动机,促进行为改变并持续维持该健康行为的目的,促进术后快速康复[8]。雷娟等[9]通过对围术期营养支持护理对直肠癌根治术后患者机体功能恢复及情绪的改善研究发现,营养支持护理有效降低了并发症发生风险,提高了手术成功率。本研究中,应用基于ITHΒC的个体化营养护理指导外科手术患者,结果显示患者首次肛门排气时间、肠鸣音恢复时间、首次排便时间、首次进食时间、住院时间较常规护理患者明显缩短,差异有统计学意义(P<0.05)。提示基于ITHΒC的个体化营养护理能有效缩短术后恢复时间,这可能是因为该护理方法通过评估、护理、社会促进等步骤逐步实现强化患者行为改变动机,促进其改变不良膳食行为、习惯,逐渐养成良好的膳食习惯、行为[10-11],进而促进术后恢复。本研究结果还显示,应用基于ITHΒC的个体化营养护理后,患者免疫功能和营养水平得到显著改善,说明该护理方法能促进患者体液免疫应答,维护肠黏膜细胞功能和结构完整性,稳定胃肠道菌群,促进肠道蠕动[12-13],改善营养状况。同时,本研究结果表明,应用基于ITHΒC的个体化营养护理后,患者生活质量各项评分均明显升高,并发症发生率明显降低,差异有统计学意义(P<0.05)。提示生活质量得到明显改善,并发症发生率显著降低,分析原因可能是因为该护理方法快速、有效使得患者学会正确进食种类和方法,保障每日摄入足量微量元素及所需能量,躯体各功能得到有效改善,且社会支持给予更多家庭关爱,进一步促进患者坚持健康行为,提高持续依从性,增强自我管理能力[14-15]。此外,本研究结果显示,应用基于ITHΒC的个体化营养护理后,患者护理满意度明显升高,考虑可能与护理人员服务态度提升、服务内容拓展、互动情形多样、护理效果良好等均有关。
综上所述,基于ITHΒC的个体化营养护理能够有效缩短外科手术患者术后恢复时间,改善机体营养状况,降低并发症发生率,提高护理满意度和生活质量,促进术后康复。

