自然周期和激素替代周期冻融胚胎移植对新生儿结局的影响*
王 娟
许昌市立医院妇产科,河南 许昌 461000
冻融胚胎移植(FET)技术操作简单、安全性高,能够防止胚胎浪费,提高累计妊娠率,已在辅助生殖领域广泛应用[1]。子宫内膜准备是FET 临床妊娠成功的重要环节,主要包括自然周期和激素替代周期,其中,自然周期主要通过监测自然周期排卵,适用于月经周期规律且排卵的女性[2-3]。然而,临床常需多次使用激素测定和超声监测患者排卵情况,部分患者会因无优势卵泡而取消周期。激素替代周期利用外源性激素替代模拟自身生理激素效应,适用于月经不规律的女性[4]。但两种方案在内膜准备优劣方面,仍存在争议。鉴于此,本研究回顾性分析96例行FET患者的临床资料,依据内膜准备方案的不同进行分组,探讨自然周期和激素替代周期具体应用价值,旨在为临床工作提供指导,现将结果报告如下。
1 资料与方法
1.1 一般资料
回顾性分析2018年12月—2019年12月许昌市立医院收治的96例FET患者的临床资料,按内膜准备方案不同进行分组,其中行自然周期FET的48例患者为对照组,行激素替代周期FET 的48 例患者为观察组。对照组患者年龄23~35 岁,平均年龄(27.84±2.15)岁;配偶年龄24~41岁,平均配偶年龄(32.85±2.27)岁;不孕年限1~7 年,平均不孕年限(4.38±1.02)年;月经周期21~35 d,平均月经周期(28.17±1.38)d;内膜厚度8~13 mm,平均内膜厚度(10.01±1.04)mm;体质量指数(BMI)19~26 kg/m2,平均BMI(23.69±1.71)kg/m2。观察组患者年龄23~34岁,平均年龄(27.39±2.08)岁;配偶年龄24~40 岁,平均配偶年龄(32.97±2.16)岁;不孕年限1~8 年,平均不孕年限(4.56±1.10)年;月经周期21~35 d,平均月经周期(28.04±1.32)d;内膜厚度8~12 mm,平均内膜厚度(10.23±1.28)mm;体质量指数20~25 kg/m2,平均体质量指数(23.42±1.67)kg/m2。两组患者年龄、配偶年龄、不孕年限、月经周期、内膜厚度、BMI 一般资料具有可比性(P>0.05)。本研究经样本医院医学伦理委员会审核并批准。
1.2 入选标准
纳入标准:(1)符合第3 版《妇产科学》[5]诊断标准;(2)既往正常排卵;(3)患者签署知情同意书;(4)可利用冷冻胚胎数≥3 个;(5)单胎妊娠。排除标准:(1)卵巢早衰;(2)病历资料不全;(3)输卵管积水;(4)甲状腺功能异常;(5)患有宫腔粘连、子宫腺肌症;(6)FET周期行囊胚移植;(7)患者与配偶任一方染色体异常;(8)子宫畸形;(9)胚胎移植日子宫内膜厚度<7 mm。
1.3 方法
对照组采取自然周期FET。患者在月经第10 d行阴道B 超监测优势卵泡及内膜,若优势卵泡直径≥14 mm 时,定期监测尿促黄体生成素(LH)直至LH达到峰值;若优势卵泡直径>18 mm 仍未出现LH 峰,需肌注人绒毛膜促性腺激素(HCG)10 000 IU,在LH 达到峰值或肌注HCG 5 d可进行FET,移植后予以肌注黄体酮注射液,20 mg/d,行黄体支持,持续肌注8周;定期展开随访,持续观察至患者分娩。观察组采取激素替代周期FET。患者在月经第3 d行血性激素检查,口服戊酸雌二醇6 mg/d,7 d后行阴道B 超检查,若内膜厚度<8 mm,则适当增加剂量至8 mg/d,最大剂量为10 mg/d,连续用药3 d,待内膜厚度≥8 mm,血清雌二醇水平达到200 pg/mL时,予以黄体酮肌注,第1 d剂量为20 mg,第2 d剂量为40 mg,第3 d剂量为60 mg,用药第3 d 行FET,并持续服用戊酸雌二醇,若FET 14 d后仍未妊娠,则停止用药,若妊娠则继续用药至孕8周后,并定期展开随访,持续观察至患者分娩。
1.4 观察指标
对比分析两组患者冷冻胚胎复苏存活情况、妊娠结局、新生儿结局。(1)冷冻胚胎复苏存活情况:记录两组患者解冻胚胎数、存活胚胎数、优质胚胎数。(2)妊娠结局:记录两组患者生化妊娠(移植14 d 后行尿HCG 为阳性,血清β-HCG水平>50 IU/L)、临床妊娠(移植后35 d行B 超检查,若胎心搏动)、异位妊娠(受精卵着床位置异常)发生率。(3)新生儿结局:记录两组患者早产儿(胎龄<37 周)、巨大儿(出生体质量>4 kg)、低体质量儿(出生体质量<2.5 kg)、先天性异常儿(出生时存在结构性或功能性异常)发生率。
1.5 统计学方法
采用SPSS 22.0 软件进行统计分析。计量资料以均数±标准差(±s)表示,组间比较采用t检验。计数资料用例数和百分比(%)表示,组间比较采用χ2检验。以P<0.05为差异有统计学意义。
2 结果
2.1 两组患者冷冻胚胎复苏存活情况
两组患者解冻胚胎数、存活胚胎数、优质胚胎数比较,差异无统计学意义(P>0.05),见表1。
表1 两组患者冷冻胚胎复苏存活情况(±s)个
组别对照组(n=48)观察组(n=48)t值P值解冻胚胎数4.08±1.52 3.94±1.48 0.457 0.649存活胚胎数2.79±1.13 2.63±1.02 0.728 0.468优质胚胎数2.47±0.73 2.49±0.62 0.221 0.826
2.2 两组患者妊娠结局情况
两组患者生化妊娠率、临床妊娠率、异位妊娠率比较,差异无统计学意义(P>0.05),见表2。
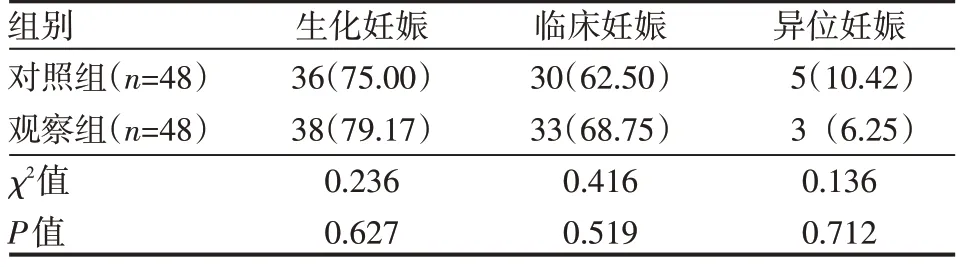
表2 两组患者妊娠结局情况 例(%)
2.3 两组患者新生儿结局情况
两组患者早产儿、巨大儿、低体质量儿及先天性异常儿等新生儿不良结局发生率比较,差异无统计学意义(P>0.05),见表3。

表3 两组患者新生儿结局情况 例(%)
3 讨论
FET主要通过将胚胎经宫颈适时放入子宫,以提高妊娠率。但FET的成功不仅是提高妊娠率,更需要考虑新生儿结局[6-7]。随着FET 技术的逐渐成熟,对于子宫内膜准备方案的选择尤为重要[8]。自然周期更接近生理状态,且治疗总体费用较低,已在临床广泛应用[9-10]。然而,该方法需频繁监测,常因内膜薄等因素取消周期,进而导致FET助孕失败。
激素替代周期后期需黄体支持,且操作性较强,患者无需多次入院监测,但其是否比自然周期更有利,尚存争议。本研究结果显示,两组患者解冻胚胎数、存活胚胎数、优质胚胎数、生化妊娠率、临床妊娠率、异位妊娠率及早产儿、巨大儿、低体质量儿等新生儿不良结局发生率相近,提示在FET中,自然周期和激素替代周期两种方案在改善妊娠结局、新生儿结局方面相似,临床可根据实际情况自行选择。FET是一种较为自然的子宫环境,对卵巢刺激影响较小,对月经规律患者应用自然周期行FET。原因在于月经规律、排卵正常患者,其卵泡发育时分泌的雌激素作用于内膜,正常排卵后能够确保黄体形成,而孕激素的存在能够促使内膜呈分泌反应,雌激素的存在又能够促使子宫内膜厚度达到较为理想状态,基本满足胚胎的着床要求,进而提高临床妊娠率,改善妊娠结局[11-12]。另外,该方法无需用药,黄体支持时间短,剂量小,对于新生儿正常生长、发育影响较小。然而自然周期FET使用过程中需多次监测,周期取消率高,导致患者精神、经济压力加重,进而易造成无优势卵泡生长,影响胚胎质量[13-14]。而月经周期不规律患者无法准确掌握其排卵时间,进而难以掌握移植时机。本研究针对月经周期不规律患者应用激素替代周期行FET,能够模拟生理内膜,尽可能使内膜厚度达到胚胎着床条件,进而得到与规律排卵的自然周期患者相近的妊娠结局[15-16]。在妊娠早期,较高的雌激素水平,会影响胎盘形成,增加早产、低体质量儿等发生风险。激素替代周期予以适当雌激素能够保证绒毛外滋养细胞侵袭螺旋动脉,为子宫胎盘提供血流,从而保证新生儿正常生长发育。但临床需严格控制戊酸雌二醇剂量,以免剂量过高引发血栓等不良影响,进而保证激素替代周期方案的安全性[17-18]。同时,两种内膜准备方案均使用HCG,在自然周期中具有促进排卵、刺激黄体分泌雌孕激素的作用,在激素替代周期中具有改善内膜受容性、提高种植率的作用,故两种方案均能够提高优质胚胎率,改善妊娠结局。然而本研究仍存在不足之处,比如采取回顾性研究的方法,无法收集更多指标,且研究样本数量太少、未分析两种方案对患者内膜厚度及性激素水平的影响。因此,临床需针对本研究的不足之处,完善试验设计,实施前瞻性随机对照试验、增加样本量、扩大观察指标,以进一步证实自然周期和激素替代周期FET的应用价值,为临床更好地运用辅助生殖技术提供指导。
综上所述,自然周期和激素替代周期FET均可获得相似的妊娠结局、新生儿结局,且均能够获得良好的解冻胚胎数、存活胚胎数、优质胚胎数,临床可根据患者个体情况及意愿、经济能力选择。其中,自然周期无需用药,且黄体支持时间短,可将其作为FET首选方案,对于月经周期不规律、无规律排卵的患者,采用激素替代周期FET,也可达到与规律排卵的自然周期患者相近的妊娠结局。

