原发性高血压病人血浆肾素活性水平及其与24 h动态血压和早期肾损伤的关系
邢淑袆,张红灵
心血管疾病是危害人类身心健康的常见疾病之一,已成为我国城乡居民死亡的首要原因[1]。高血压是常见的心血管疾病之一,分为原发性高血压和继发性高血压,原发性高血压占比为95%,继发性高血压占比为5%,高血压除可严重损害和威胁人们的身体健康外,还可能引起严重的并发症,肾损伤为常见的并发症之一,若治疗不及时或效果不佳,可能发展为终末期肾衰竭,危及病人生命[2]。肾素-血管紧张素-醛固酮系统(renin-angiotensin-aldosterone system,RAAS)与高血压的发生、发展密切相关,根据肾素水平分为高肾素型低血容量型、低肾素型高血容量型和正常肾素正常血容量型,但肾素是影响原发性高血压病人24 h血压的独立因素,是否与原发性高血压病人早期肾损伤有关的研究较少。本研究通过测定原发性高血压病人立位血浆肾素活性水平及肾功能相关指标,分析原发性高血压病人血浆肾素活性水平和24 h动态血压及早期肾损伤之间的关系。
1 资料与方法
1.1 研究对象 回顾性分析2019年12月—2021年10月就诊于山西医科大学第一医院的高血压病人。高血压参照《中国高血压防治指南》(2018年修订版)诊断标准:未使用降压药情况下,非同日3次非诊室血压均高于正常,收缩压(SBP)≥140 mmHg(1 mmHg=0.133 kPa)和(或)舒张压(DBP)≥90 mmHg,或已明确诊断为高血压且服药后血压正常。
纳入标准:病人一般资料、立位血浆肾素活性、24 h动态血压及肾功能相关指标等临床资料齐全;近2周停用β受体阻滞剂、血管紧张素转换酶抑制剂或血管紧张素受体拮抗剂等降压药;近4周停用利尿剂;给予α受体阻滞剂(如特拉唑嗪)或钙离子通道阻滞剂(如苯磺酸氨氯地平);均签署知情同意书,同意参与本研究。
排除标准:已有明确病因的继发性高血压;白大衣性高血压或假性高血压;有明确原因的肾功能异常、恶性肿瘤、冠心病;临床资料不全等。
1.2 方法
1.2.1 分组 高血压病人立位血浆肾素活性水平为(13.17±3.56)ng/mL,根据立位血浆肾素活性水平将病人分为低肾素组(肾素<0.93 ng/mL)96例、等肾素组(肾素0.93~6.65ng/mL)89例、高肾素组(肾素>6.65 ng/mL)104例。连续收治原发性高血压病人500例,排除继发性高血压,剔除正在服用影响肾素活性及醛固酮测定的降压药物及资料不完整的病人。最终纳入病人289例,其中男150例,女139例,年龄(40.98±11.78)岁,立位血浆肾素活性水平为(13.17±3.56)ng/mL,其中女性立位肾素水平为(5.89±8.95)ng/mL,男性立位肾素水平为(6.29±8.56)ng/mL。
1.2.2 立位血浆肾素活性、血管紧张素Ⅱ、醛固酮的检测 所有病人禁食12 h,于06:00~07:00立位、坐位或行走2 h后静坐15 min,使用真空采血管抽取静脉血5 mL,离心后取血清检测,采用放射免疫分析法检测肾素活性、血管紧张素Ⅱ、醛固酮,严格按照说明书进行操作。
1.2.3 24 h动态血压监测 采用美国24 h动态血压监测仪,监测时间为早晨08:00将监护仪绑于左前臂肱动脉处,次日早晨08:00取下监测仪,检查期间可正常活动,避免剧烈活动或接近有磁场和高电压的场所,不得洗澡和游泳。24 h动态血压正常参考值:白昼血压≤135/80 mmHg,夜间血压≤120/70 mmHg,24 h平均血压≤130/80 mmHg。血压节律:将夜间较白昼收缩压下降10%~20%定义为杓型;夜间收缩压较白昼下降<10%为非杓型。
1.2.4 肾功能相关指标(肌酐、尿素氮、尿酸、β2微球蛋白)检测 所有病人禁食12 h,抽取2 mL静脉血,采用全自动生化分析仪检测肌酐、尿素氮、尿酸、β2微球蛋白。
1.2.5 24 h尿标本留取 常规饮食下,病人于07:00排空膀胱,从此时开始计时到次日07:00,包括07:00的尿液,将24h尿液贮存于固定容器中,若留尿时间<24 h或中间有尿液丢失均剔除,由检验科采用全自动生化分析仪检测24 h尿蛋白。
2 结 果
2.1 3组临床资料比较 3组立位肾素活性、立位血管紧张素Ⅱ、总胆固醇(TC)、低密度脂蛋白胆固醇(LDL-C)、空腹血糖、立位醛固酮/立位肾素(ARR)比值比较,差异均有统计学意义(P<0.05);高肾素组立位肾素水平高于低肾素组和等肾素组,TC、LDL-C、ARR比值低于低肾素组和等肾素组,空腹血糖低于等肾素组,差异均有统计学意义(P<0.05);等肾素组立位血管紧张素Ⅱ高于低肾素组,ARR比值低于低肾素组,差异均有统计学意义(P<0.05)。详见表1。

表1 3组临床资料比较
2.2 3组24 h动态血压水平及血压节律比较 与低肾素组比较,高肾素组24 h平均收缩压、舒张压,白昼收缩压、舒张压升高;与等肾素组比较,高肾素组24 h平均收缩压、舒张压,白昼收缩压、舒张压,夜间收缩压、舒张压升高,差异均有统计学意义(P<0.05);与低肾素组比较,等肾素组夜间舒张压升高,差异均有统计学意义(P<0.05);高肾素组非杓型血压比例高于低肾素组和等肾素组,杓型比例相对较低(P<0.05)。详见表2。

表2 3组24 h血压及血压节律比较
2.3 3组肾脏功能相关指标比较 与低肾素组及等肾素组比较,高肾素组尿素氮及24 h尿蛋白升高,差异有统计学意义(P<0.05)。详见表3。
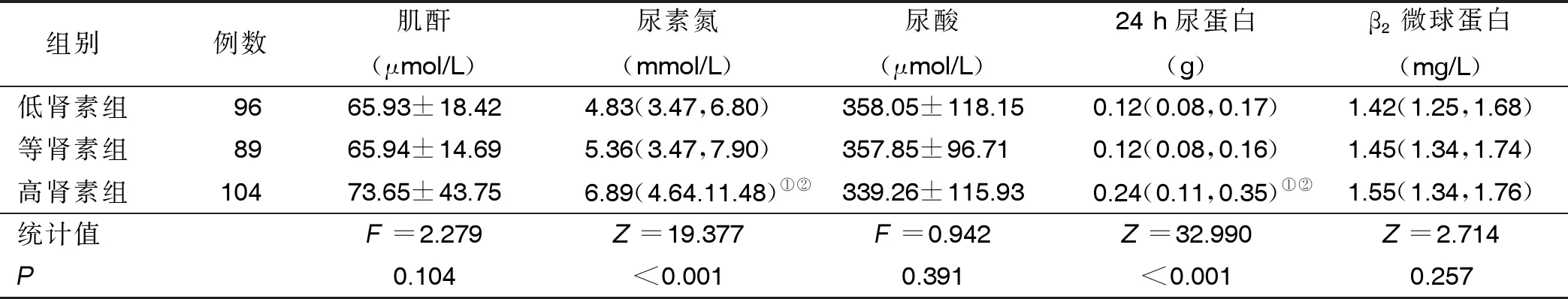
表3 3组肾脏功能相关指标比较
3 讨 论
肾素也称为血管紧张素原酶,是肾小球旁器(也称球旁复合体)球旁颗粒细胞释放的一种蛋白水解酶,是RAAS的起始调节因子,最早于1898年由瑞典斯德哥尔摩卡罗琳学院生理学教授Robert Tigerstedt发现、描述并命名,受肾小动脉压及流经致密斑原尿中的钠量等因素影响。我国学者将血浆醛固酮浓度和血浆肾素浓度比值即ARR比值作为继发性高血压的主要依据[3]。一项随机对照试验显示,寒冷地区高肾素组收缩压、舒张压高于低肾素组,可能与寒冷促进交感神经及RAAS激活有关[4]。李瑜[5]收集1 831例原发性高血压病人,结果显示,随着年龄的增大肾素浓度逐渐降低,男性尿素浓度高于女性,根据肾素水平分为低肾素组、等肾素1组、等肾素2组、高肾素组,高肾素组舒张压及收缩压高于低肾素组。有研究显示,高盐饮食的原发性高血压病人血浆肾素活性水平较低,血压水平较高,以夜间血压表现为主,且多表现为非杓型血压[6]。原发性高血压病人血浆肾素活性水平和血压之间的关系存在争议。本研究结果显示,与低肾素组比较,高肾素组24 h平均收缩压、舒张压,白昼收缩压、舒张压升高;与等肾素组比较,高肾素组24 h平均收缩压、舒张压,白昼收缩压、舒张压,夜间收缩压、舒张压升高。提示血浆肾素活性水平越高,血压水平越高,肾素可能是原发性高血压病人血压升高的影响因素,两者存在正相关,而高肾素型多为肾素依赖型,主要与全身小动脉收缩有关,因此对此类病人应积极使用肾素抑制剂降压治疗。
原发性高血压及左室肥厚和早期左室功能障碍中,非杓型病人终末器官损伤的风险较高,与不良心脏重塑有关[7]。有研究结果显示,非杓型高血压病人夜间血压状况差,日间收缩压水平高,也是左心室及左心房重塑的危险因素,心肌功能损害程度高于其他类型血压病人,与左心室舒张早期最大血流速度(E′)/二尖瓣心房收缩期最大血流速度(A)和E/二尖瓣环处舒张早期心肌运动速度(E′)比值评估的左心室舒张功能受损程度及射血分数评估的左心室收缩功能无显著相关性,同时结果显示,非杓型高血压病人空腹血糖水平较高,有更高的合并症负担,如糖尿病、肾功能受损、慢性阻塞性肺疾病、记忆障碍性血管事件[8]。因此非杓型血压病人表现出较高的器官损害和合并症发生率。目前研究主要集中于左心结构,对右心结构影响的研究较少。一项前瞻性研究显示,非杓型血压是一般人群发生心脑血管事件的重要危险因素,也是左心室重构的主要危险因素[9]。Cilsal等[10]研究显示,新诊断的高血压儿童中,与杓型血压比较,非杓型血压病人心率增快,动脉粥样硬化程度增加。许景涛等[11]研究显示,非杓型血压组夜间收缩压、夜间舒张压、夜间脉压均高于杓型血压组(P<0.05),且早期肾功能相关指标β2微球蛋白和尿微量白蛋白/肌酐比高于杓型血压组,提示非杓型血压和早期肾损伤密切相关。有研究探讨了原发性高血压病人血浆肾素活性水平与血压和尿钠的关系,结果显示,与高肾素组比较,低肾素组24 h平均血压、昼间收缩压、夜间收缩压升高,老年人、女性、非杓型血压比例明显升高,证实了低肾素组血压昼夜节律改变明显[12]。王希等[13]研究显示,非杓型血压组夜间血压更高,肾素、血管紧张素Ⅱ、醛固酮及皮质醇高于杓型血压组,证实了非杓型高血压的形成可能与RAAS激活和皮质醇分泌节律紊乱有关。本研究结果显示,高肾素组非杓型血压比例高于低肾素组和等肾素组,杓型比例相对较低,提示肾素可能与血压节律改变有关,高肾素病人主要表现为非杓型血压。非杓型血压与心血管事件及其他并发症发生相关,因此,在临床工作中需重视非杓型血压的形成,对此类病人在降压的同时应注意其他并发症的治疗。
肾损伤是最早出现的原发性高血压靶器官损害,肾素作为RAAS的始动调节因子,与原发性高血压病人肾损伤存在一定关系。袁会玲等[14]探讨RAAS和原发性高血压病人肾损伤的相关性,通过心脏超声检查及肾功能相关指标的检测,结果显示,高肾素组肌酐、尿素氮、胱抑素C水平高于低肾素组和等肾素组,进一步Logistic回归分析显示,高肾素组发生肾损伤风险是低肾素组发生肾损伤的2.087倍,提示血浆肾素活性是原发性高血压合并肾脏损伤的危险因素。有研究显示,降压药物在调节血压昼夜节律同时降低了糖尿病病人的尿蛋白排泄[15]。一项荟萃分析显示,肾素抑制剂阿利吉伦降压效果显著,同时对治疗心血管疾病、减少尿蛋白、器官保护中均有疗效[16]。陈少霞等[17]研究显示,抑制肾素受体可减轻糖尿病肾损伤,进一步证实了肾素受体表达上调可能通过介导足细胞过表达环氧合酶,从而加重糖尿病肾小球损伤。本研究结果显示,高肾素组24 h尿蛋白及尿素氮高于低肾素组。血尿素和血肌酐虽然是临床常用监测肾功能的指标,病例对照研究显示,中晚期肾损伤时,肌酐明显升高,虽在早期肾损伤时,尿素氮较肌酐灵敏度较高,但易受感染、蛋白质摄入等影响,检测值真实性受到影响[18-19]。因此,血尿素和血肌酐对早期肾功能损伤不具有代表性,而轻度肾损伤24 h尿蛋白明显升高,早期诊断慢性肾病优于肌酐,且不易受到尿量及饮水量的影响[20]。因此,24 h尿蛋白可作为肾损伤早期的检测指标,进一步证实了高肾素组较低肾素组更易出现早期肾损伤,血浆肾素活性与原发性高血压病人的早期肾损伤有一定相关性,通过对其水平进行检测,可反映早期肾损害的发生。
目前,尚未检索到有直接证据证明血浆肾素活性水平和原发性高血压病人肾损伤存在一定相关性,分析可能与以下原因有关。一方面,高浓度肾素过度激活全身循环RAAS,导致血管紧张素Ⅱ和醛固酮分泌增多,血管紧张素Ⅱ可激活肾小管上皮细胞膜上的一种抑制性G蛋白,该蛋白的激活导致细胞内环磷酸腺苷(cAMP)减少,从而减弱了对Na+-H+交换体的抑制,进而增加了Na+吸收,醛固酮促进水钠潴留,两者导致机体血流量和肾脏血流量增加,且血管紧张素Ⅱ引起肾血管过度收缩,但肾脏出球小动脉较入球小动脉收缩较强,导致肾血管压力急剧升高,肾脏负荷加重,处于高滤过状态,引起肾小球损伤,肾小球滤过率逐渐下降,导致蛋白漏出[21]。高水平肾素活性影响机体物质传递和代谢产物排泄,导致肌酐、尿素等产生增多。另一方面,高肾素活性引起机体盐容量减少,进一步导致肾脏灌注不足。肾小球致密斑的作用是感受肾小管液中钠离子含量变化,致密斑中有钠离子浓度感受器,可将信息传到球旁细胞,调节肾素水平。
综上所述,原发性高血压血浆肾素活性高水平病人24 h动态血压及24 h尿蛋白高于低肾素活性病人,更易出现早期肾损伤,因此临床通过监测血压水平、24 h尿蛋白指导临床用药,根据血压节律分为杓型和非杓型,合理选择降压药物及给药时间,恢复血压昼夜节律,重视非杓型高血压血浆肾素活性水平,根据情况调整药物,以达到最优治疗目的,进一步保护靶器官,降低心脑血管疾病发生率和死亡率。

