结直肠癌患者术后吻合口瘘预防及管理的措施汇总
彭丽华 李微 张玲 李显蓉
吻合口瘘(AL)是结直肠癌术后最严重的并发症之一,指吻合口位置肠壁缺损导致肠腔内外间室相连通,靠近吻合部位出现的盆腔脓肿,即使与肠腔没有任何明显联系,也应考虑存在瘘口[1]。据报道[2-3],结直肠癌术后吻合口瘘的发生率从1%~19%不等,取决于解剖部位、术前及术后因素,其中在低位、超低位直肠癌吻合术后的发生率更高。研究显示[4],吻合口瘘与患者再次手术率和较高死亡率相关。一旦发生AL,不仅会延长患者住院时间,增加额外的经济负担,同时也会耽误后续治疗,对患者术后病程、生活质量和生存均有毁灭性影响[5-6]。因此,科学有效的预防与管理吻合口瘘,改善患者生存质量是至关重要的。目前,关于结直肠癌术后吻合口瘘预防与管理的临床实践仍在探索之中,尽管大不列颠及爱尔兰肛肠协会(ACPGBI)于2016年发表了结直肠吻合口瘘预防、诊断及处理的指南[7],但在国内还暂未建立适用于我国本土的吻合口瘘预防与管理的循证指南,现有的专家共识[8]也仅针对直肠癌患者,国内尚无高质量的相关证据指引来引导医护人员预防或管理吻合口瘘。鉴于此,本研究通过系统检索、归纳总结结直肠癌术后患者吻合口瘘预防及管理的相关证据,旨在为临床实践提供可靠依据。
1 资料与方法
1.1 问题确立
基于“如何预防并减少结直肠癌术后吻合口瘘的发生”“如何正确、高效的管理吻合口瘘”等临床问题,采用复旦大学循证护理中心的问题开发工具[9],形成PIPOST循证问题。证据应用目标人群(population,P)为结直肠癌患者;干预措施(intervention,I)为吻合口瘘的预防、评估、治疗、管理等;应用证据的专业人员(population,P)为临床医护人员;结局指标(outcome,O)为吻合口瘘的发生率、医务人员及患者对吻合口瘘发生的知晓程度、患者对吻合口瘘预防管理的依从性等;证据应用场所(setting,S)为胃肠外科病房和门诊;证据类型(type of evidence,T)为临床决策、最佳实践、证据总结、指南、系统评价和专家共识。
1.2 文献检索
按照“6S”金字塔证据模型[10],采用自上而下的原则,检索有关结直肠癌吻合口瘘预防及管理的相关证据。计算机检索BMJ Best Practice、Up To Date、JBI循证卫生保健中心、Cochrane Library、Campbell协作网、美国指南网(NGC)、英国国家医疗保健优化研究所指南网(NICE)、国际指南协作网(GIN)、加拿大安大略注册护士学会指南网(RNAO)、苏格兰院际指南网(SIGN)、新西兰指南协作网(NIGG)、中国医脉通指南网等循证资源数据库;并补充检索了Pubmed、Embase、CINAHL护理、Sinomed、中国知网、万方、维普网等综合数据库以及大不列颠及爱尔兰肛肠协会网站。纳入证据类型包括临床决策、最佳实践、证据总结、指南、系统评价和专家共识。检索相关指南网及网站时,英文检索词包括“colorectal cancer”“colorectal neoplasms”“anastomotic leak”“anastomotic leakage”,中文检索词包括“结直肠癌”“大肠癌”“吻合口瘘”“吻合口漏”。检索综合数据库时,英文检索策略为(colorectal neoplasms[MeSH Terms]OR colorectal cancer OR colorectal carcinoma OR colorectal tumor OR CRC)AND (anastomotic leak[MeSH Terms]OR anastomotic leakage OR anastomotic fistula OR stoma fistula) AND(Prevention OR treatment OR nursing OR care OR management),中文检索策略为(结直肠肿瘤[主题词 ]OR 结直肠癌 OR 大肠癌) AND (吻合口瘘[主题词 ]OR 吻合口漏 OR 吻合瘘) AND (预防 OR治疗 OR 护理 OR 管理)。检索时限为建库至2022年4月。
1.3 文献纳入和排除标准
纳入标准:研究对象为结直肠癌手术患者;研究内容涉及吻合口瘘的评估、预防、治疗、管理的研究;研究类型为临床决策、最佳实践、证据总结、指南、系统评价和专家共识;文献语种为中文或英文。排除标准:文献信息不全;无法获取全文;重复发表或已更新的文献;文献质量评价未通过的研究。
1.4 文献质量评价标准
临床决策、最佳实践、证据总结的质量评价追溯到证据所依的原始文献,根据原始文献类型选择合适的评价工具。指南采用英国2017年更新的《临床指南研究与评价系统》(AGREEⅡ)进行质量评价[11],该工具包含6个领域(范围和目的、参与人员、制订的严谨性、表达的明晰性、应用性、编辑的独立性)共23个条目及2个附加的全面评价条目(指南总的质量评分、将推荐使用该指南),每个条目按1~7分进行评分,每个领域得分为该领域所有条目得分的总和,并计算出每个领域总得分的标准化百分比=(获得的分值-最小可能分值)/(最大可能分值-最小可能分值)×100%,推荐依据:6个领域标准化百分比>60%为强推荐(A级),3个及以上领域标准化百分比在30%~60%为推荐(B级),3个及以上标准化百分比<30%为不推荐(C级)。系统评价和专家共识采用澳大利亚JBI循证卫生中心对应的评价标准(2016版)进行评价[12]。
1.5 文献质量评价过程
由2名具有循证护理学背景的研究者(其中指南评价为4人)独立对纳入文献进行质量评价和分级,出现评价意见分歧时,由循证小组第3方研究者介入讨论,并最终形成一致结论。当不同来源的证据结论存在冲突时,遵循循证证据优先、高质量证据优先、最新发表的文献优先原则[13]。
1.6 证据汇总与分级
由2名研究者对纳入文献进行逐篇阅读并提取相关信息。首先提取文献的基本信息,包括作者、文献类型、文献来源、文献主题及发表年份;其次,提取有关吻合口瘘预防及管理证据的条目内容、证据等级、证据资源类型及出处、参考文献;最后,根据各主题对证据进行汇总整合。此外,证据提取的同时对证据进行分级,对来源于指南、证据总结、临床决策、最佳实践等已标注证据等级的证据,直接提取其证据等级,对来源于专家共识、系统评价等缺乏分级系统的证据,采用2014版JBI证据预分级系统将其划分为1~5级(1级为最高级别,5级为最低级别)[14]。证据整合与分级的最终结果经两人交叉核对后形成,对于核对过程中存在的分歧,通过讨论或由循证小组的第三方研究者协助判断解决。
2 结果
2.1 纳入文献的一般特征
本研究由2名研究者独立进行文献筛选及资料提取,初步检索共获得文献893篇,经去重、阅读标题摘要后剩余123篇,最终通过阅读全文纳入符合纳排标准的文献共16篇[1,7-8,15-28],其中临床决策1篇[15]、指南3篇[16-18]、系统评价10篇[19-28]、专家共识2篇[1,6]。纳入文献的基本信息见表1。
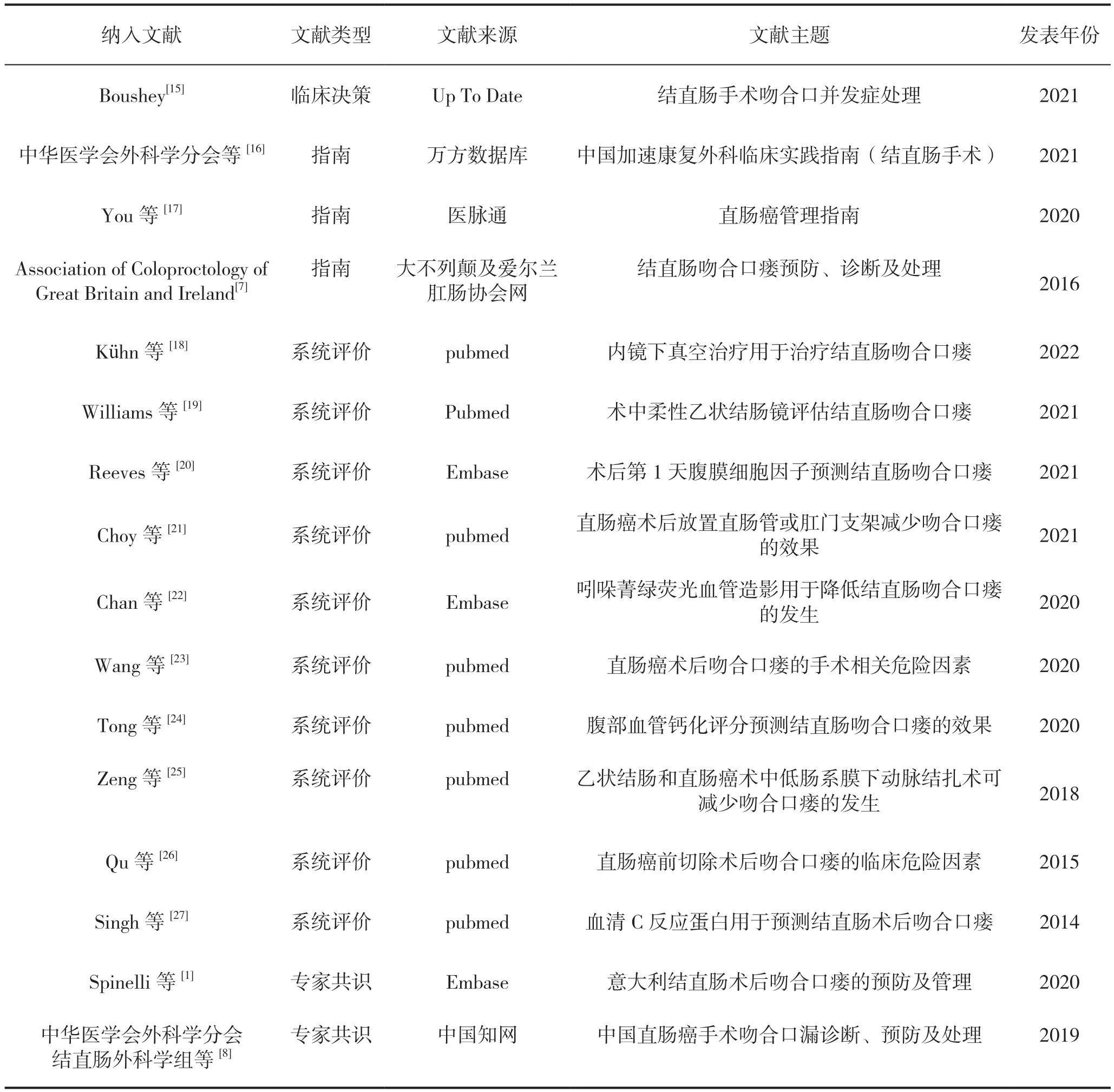
表1 纳入文献的基本信息
2.2 文献质量评价结果
2.2.1 临床决策的质量评价结果 本研究纳入1篇临床决策[15],提取的证据追溯到1篇专家共识[28]和1篇系统评价[29],专家共识的所有条目评价结果均为是,系统评价除条目8“合并研究的方法恰当”评价结果为“不清楚”外,其余均为是,文献质量较高,予以纳入。
2.2.2 指南的质量评价结果 本研究共纳入3篇指南[7,16-17],其质量评价结果见表2。
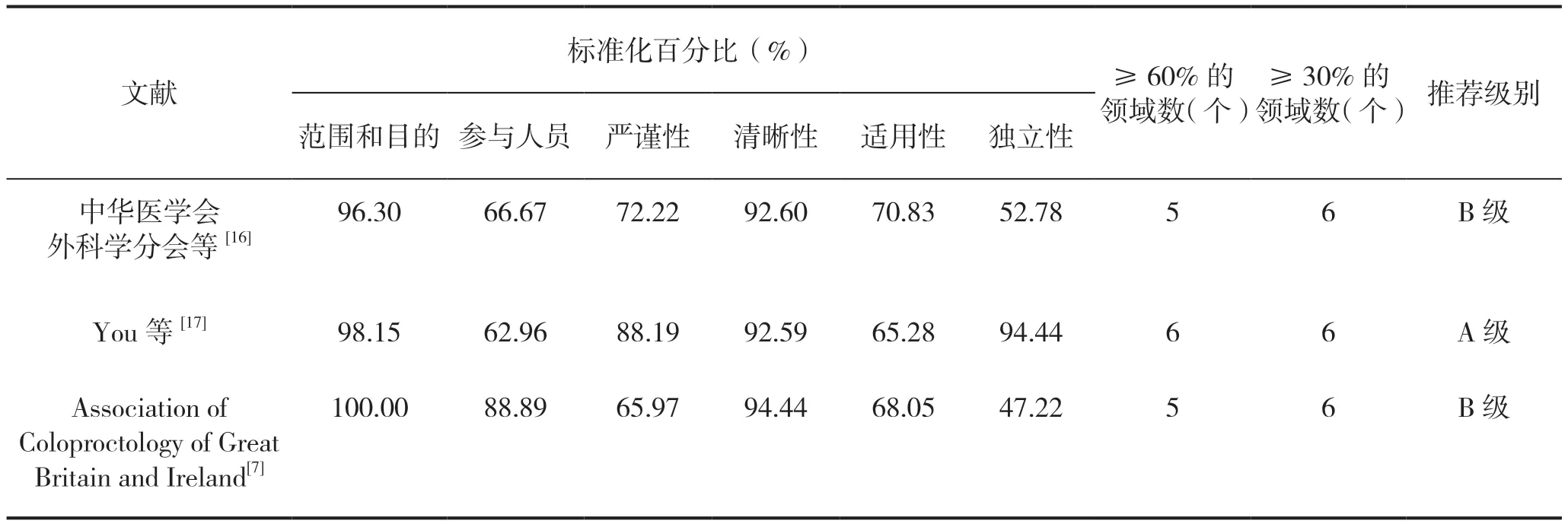
表2 纳入指南的质量评价结果
2.2.3 系统评价的质量评价结果 本研究共纳入10篇系统评价[18-27],其中Kühn等[18]文献除条目6“是否由2名及以上评价者独立完成质量评价”评价结果为“不清楚”外,其余条目均为是;Reeves等[20]、Qu等[26]、Singh等[27]3篇文献除条目9“是否评估了发表偏倚的可能性”评价结果为“不清楚”外,其余条目均为是;另外6篇文献的所有条目评价结果均为是。总体质量较高,予以纳入;
2.2.4 专家共识的质量评价结果 本研究共纳入2篇专家共识[1,8],所有条目的评价结果均为是,整体质量较高,予以纳入。
2.3 证据汇总
通过对纳入文献证据进行提取和整合,最终从结直肠癌术后患者吻合口瘘的相关危险因素、诊断与识别、分级、评估与预防、治疗与管理五个方面总结了23条最佳证据,具体证据内容、证据等级详见表3。

表3 结直肠癌患者术后吻合口瘘预防及管理的证据汇总
3 讨论
3.1 吻合口瘘预防与管理证据总结的实践建议
第1~3条证据从术前、术中及术后分别罗列了吻合口瘘的相关危险因素,强调了早期识别并调控吻合口瘘相关风险的重要性。证据汇总指出[1,7-8,23,26],吸烟、饮酒、肥胖、糖尿病、药物使用(糖皮质激素等)、营养不良和低蛋白血症等是术前可调控的危险因素,男性、年龄>60岁、ASA评分>2、既往放化疗史、晚期肿瘤等是术前不可调控的危险因素,建议医护人员术前应尽早识别患者存在的高危因素,并对可调控的因素及时进行干预,尽可能保证患者手术时的最佳身体状态。而手术过程中,医护操作技术、手术时长、失血或输血过多等情况,也将增加术后发生吻合口瘘的风险,因此,建议医护人员术前应全面评估患者手术风险,做好术前准备,术中应严格执行无菌操作,控制手术时长,尽可能的降低导致吻合口瘘的术中风险。
第4~7条证据描述了吻合口瘘的诊断方法及其症状的识别,及时诊断吻合口瘘是治疗的必要条件。国外专家共识和指南均指出[1,7],CT扫描、水溶性造影剂灌肠以及口服、直肠或静脉用造影剂是常用的影像学诊断方法,其中CT扫描是AL成像诊断的金标准,前两种影像学诊断效果需取决于调查的时间,使用的技术质量和放射科医生的技能经验,直肠静脉造影的加入可提高CT对疑似渗漏的诊断精确性。吻合口瘘的临床表现主要有术后出现疼痛、发热、心律失常、肠梗阻、直肠或黏液出血、腹膜炎等[15],医护人员应严密观察患者情况,若已有明显吻合口瘘的临床表现时,可不必再通过影像学进行确诊,以免因长时间的检查,导致治疗延迟,影响患者预后。由于AL的早期临床特征常不明显,研究者们也在探索采用炎性因子或腹膜因子来早期预测吻合口瘘。专家共识[1]和系统评价[27]结果中显示,术后第3~5天血清C反应蛋白或降钙素原水平明显升高可较准确的诊断吻合口瘘;另一项纳入12篇前瞻性研究的Meta分析结果表明[20],后期发展为吻合口瘘的患者在术后第1天腹膜IL-10会明显升高,这可能是早期预测或诊断AL的有用指标,但未来还需要更多的研究来确定其诊断的敏感性。此外,动脉钙化评分、结/直肠渗漏评分、改良的DUKL评分等评分系统[7,24]也被开发用于诊断或预测吻合口瘘,但其阳性预测值较低,目前还未在临床广泛应用。因此,在临床实践中,医护人员应熟知诊断吻合口瘘的相关临床表现、影像学及实验室检查方法,甚至一系列对预测吻合口瘘有效的评分系统,做到早发现、早预测、早诊断,从而及时进行干预或治疗,降低吻合口瘘的严重程度。
第8条证据指出了目前国际对吻合口瘘的分级,按照临床症状分为了ABC三级(A级最轻,C级最重),这为评估患者吻合口瘘的严重程度提供了参考,需要医护人员准确判断。
第9~17条证据围绕吻合口瘘的评估及预防方面进行了阐述。专家共识[8]中强调AL的评估及预防需贯穿围手术期的全过程。医护人员术前应评估可能存在的高危因素,有吻合口瘘高风险患者需积极改善全身状况,做好术前准备;有严重营养不良者建议术前接受至少7~14 d的营养支持,改善营养状况[1];推荐术前进行机械性肠道准备联合口服非肠道吸收抗生素[8],Ambe等[30]开展的一项前瞻性研究结果表示,在择期结直肠切除吻合术前使用添加剂口服非肠道吸收抗生素进行机械肠道准备可显著降低 AL 的风险。此外,术中应及时评估吻合口完整性,直肠癌管理指南[17]中的证据显示,测漏试验、内镜检查和吲哚菁绿荧光血管造影是术中评估吻合口情况的可用方法,有助于及时发现吻合口不良情况并进行干预,减少吻合口瘘相关并发症,其中测漏试验应作为低位前切除术的标准化流程,而后两种评估方式的评判标准及操作规范还需要更多中心、大样本的高质量证据的支持;保证术中吻合口良好血供和无张力状态、根据肠管直径选择合适的吻合器型号,也能有效降低术后吻合口瘘的发生[8];指南中[16]提出,建议术后吻合口瘘高风险患者术中行预防性肠造口,Degiuli等[31]研究也表明,尽管行预防性造口并未降低吻合口瘘的发生率,但降低了吻合口瘘的严重程度和再手术率,可在高风险患者中进行应用;Zeng等[25]的系统评价结果还显示,直肠癌切除术中行低肠系膜结扎(保留左结肠动脉)的患者较高肠系膜结扎(不保留左结肠动脉)患者相比,发生吻合口瘘的风险更低。最后,对于直肠癌手术患者,建议在术后行盆腔引流或经肛门放置引流管/支架,这也被证明是有效预防吻合口瘘的方法[16,21]。
第18~23条证据总结了吻合口瘘的治疗与管理措施,共识指出应全面评估患者临床稳定性,一旦发生AL,推荐在营养支持、液体复苏和抗感染治疗的基础上,针对不同等级吻合口瘘,采取个体化治疗策略[15]。对于无临床症状的A级吻合口瘘,推荐在引流通畅的情况下给予营养支持和抗感染治疗即可;病情稳定且吻合口瘘较小的B级瘘,建议多采取非手术的保守治疗,并严密观察病情进展或转归;而C级瘘和部分难治性B级瘘患者则应尽早采取手术治疗。当出现脓毒症时,应及时采取高吸氧、进行血培养、测量乳酸和全血计数、评估尿量、使用广谱抗生素和静脉注射药物等措施进行初步处理[7]。由于每个患者的具体疾病状态、个人文化背景和家庭状况的不一致,在后期治疗与管理吻合口瘘时,还需医护人员基于生命安全的前提下,为其制订科学、合理化的管理方案。
3.2 吻合口瘘预防与管理证据总结的实践意义
无论国内外,结直肠癌术后发生吻合口瘘,都是严重影响患者生命和疾病预后的重要危险因素[32-33],需要临床医护人员引起高度重视。及时有效的干预与管理能够减少吻合口瘘的发生,增加患者的生存率。鉴于目前国内还尚未有系统的关于结直肠癌术后吻合口瘘预防与管理的高质量循证依据,因此本研究基于循证,汇总形成了结直肠癌术后吻合口瘘预防与管理的最佳证据总结,旨在为临床工作者开展临床实践提供有效借鉴和依据,以达到降低术后吻合口瘘的发生率和死亡率,减轻临床工作者、患者及家属的身心负担的目的。
4 小结
本研究从相关危险因素、诊断与识别、分级、评估与预防、治疗与管理5个方面,总结了结直肠癌术后吻合口瘘预防及管理的最佳证据,可为临床医务人员预防或管理术后吻合口瘘提供借鉴和参考。但本研究纳入的文献主要来自国外,因此建议临床决策人员在将证据应用于临床实践的过程中,充分考虑证据应用的可行性和适用性,结合当地医疗水平、文化背景、患者的临床情况和意愿、及家庭社会的支持状况选择性应用证据,对患者进行个性化全面管理,从而最终改善其生活质量,实现最大化获益。另外,还需不断获取和更新证据,以促进结直肠癌术后吻合口瘘预防与管理质量的优化改进。

