血清PCT、hs-CRP、IFN-γ、IL-10水平和产妇产褥感染的相关性
高珊珊 张珂 张玉苓 许艇 张庆
产褥感染是妇产科常见的疾病之一,可能会诱导产妇发生败血症、感染性休克等,是造成孕产妇死亡的重要因素之一[1-2]。据研究发现,产褥感染的感染源可来自自身生殖道寄生病原菌,也可能源于污染器械、衣物等,易导致机体出现发热、腹胀腹痛等病理症状[3]。感染会引起机体出现局部或全身性炎症反应,随着感染的进一步恶化,可能影响机体各系统功能,增加排尿困难、产后抑郁等并发症的发生,故近些年来大量学者将产褥感染的早期风险评估作为重点研究,并提出炎性因子水平可作为产褥感染评估的重要指标[4]。综合过往文献可知,C 反应蛋白(C-reactive Protein,CRP)水平在产褥感染患者体内变化幅度不明显,致使其临床预测价值不高[5-6]。而超敏C-反应蛋白(Hypersensitive C-reactive Protein,hs-CRP)采用高敏感性检测技术对体内CRP 水平变化进行精准检测,可有效反映机体炎症情况。同时降钙素原(Procalcitonin,PCT)、干扰素-γ(Interferon-γ,IFN-γ)、白细胞介素10(Interleukin,IL-10)等因子均与炎性反应的发生有一定关联。本文对血清PCT、hs-CRP、IFN-γ、IL-10 水平和产妇产褥感染的相关性进行研究,报道如下。
1 资料与方法
1.1 一般资料
选择2018 年5 月至2022 年10 月间郑州大学第二附属医院收治的108 例发生产褥感染的产妇及95 例未发生产褥感染的产妇,并设为感染组及未感染组。其中感染组平均年龄(33.89±2.42)岁;分娩方式:阴道分娩65 例、剖宫产分娩43 例;未感染组平均年龄(34.05±2.51)岁;分娩方式:阴道分娩55 例、剖宫产分娩40 例。两组年龄及分娩方式比较差异无统计学意义(P>0.05),具有可比性。本研究经院医学伦理委员会批准通过,受试者已签署知情同意书。
感染组纳入标准:①符合产褥感染相关临床指标[7];②住院时间>2 d;③无严重意识障碍产妇。未感染组经影像学检查及病理检测排除产褥感染。两组排除标准:①合并严重血液系统疾病;②伴随免疫系统性疾病产妇;③分娩前发生全身性感染产妇。
1.2 方法
收集所有孕产妇分娩前1 d、分娩24 h 后的静脉血5 mL,经离心(2 800 r/min,8 min,离心半径6 cm)分离后将血清制成待测样本,利用生化分析仪(型号:URIT-8036,成都一科仪器设备有限公司,国械注准20174325681)进行检测,采用酶联免疫吸附试验检测IL-10、IFN-γ 水平,检测试剂盒由上海酶研生物科技有限公司提供;采用免疫发光发检测PCT、hs-CRP 水平,检测试剂盒由基蛋生物科技股份有限公司提供。所有操作均严格遵守检测说明书要求。
1.3 统计学方法
采用SPSS 27.0 统计学软件分析数据,计量资料采用()的形式表示,组间比较采用t检验;计数资料采用n(%)表示,组间比较采用χ2检验;采用Spearman法分析血清PCT、hs-CRP、IFN-γ、IL-10水平与产褥感染的相关性;以P<0.05 为差异具有统计学意义。
2 结果
2.1 两组临床资料比较
两组孕周、产次、合并高血压、糖尿病等资料比较差异无统计学意义(P>0.05)。见表1。
表1 两组临床资料比较[(±s),n(%)]Table 1 Comparison of clinical data between the two groups[(±s),n(%)]
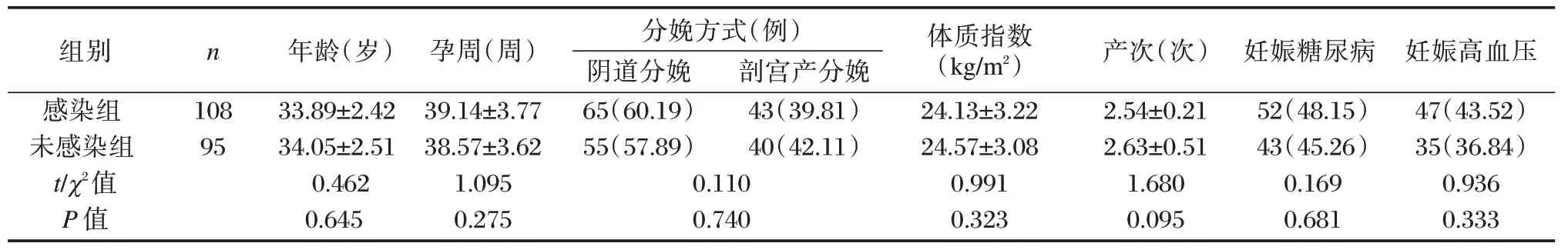
表1 两组临床资料比较[(±s),n(%)]Table 1 Comparison of clinical data between the two groups[(±s),n(%)]
2.2 两组分娩前后血清PCT、hs-CRP、IFN-γ、IL-10水平情况比较
与分娩前比较,分娩24 h 后两组PCT、hs-CRP、IL-10 水平上升,IFN-γ 水平下降,其中感染组各因子水平变化最明显,差异有统计学意义(P<0.05)。见表2。
表2 两组分娩前后血清PCT、hs-CRP、IFN-γ、IL-10 水平情况比较(±s)Table 2 Comparison of serum PCT,hs-CRP,IFN-γ and IL-10 levels between the two groups before and after delivery(±s)

表2 两组分娩前后血清PCT、hs-CRP、IFN-γ、IL-10 水平情况比较(±s)Table 2 Comparison of serum PCT,hs-CRP,IFN-γ and IL-10 levels between the two groups before and after delivery(±s)
注:与分娩前比较,aP<0.05。
2.3 血清PCT、hs-CRP、IFN-γ、IL-10 水平与产褥感染的相关性
采用Spearman 法分析可知,血清PCT、hs-CRP、IL-10 水平与产褥感染呈正相关,而血清IFN-γ 水平与产褥感染呈负相关(P<0.05)。见表3。
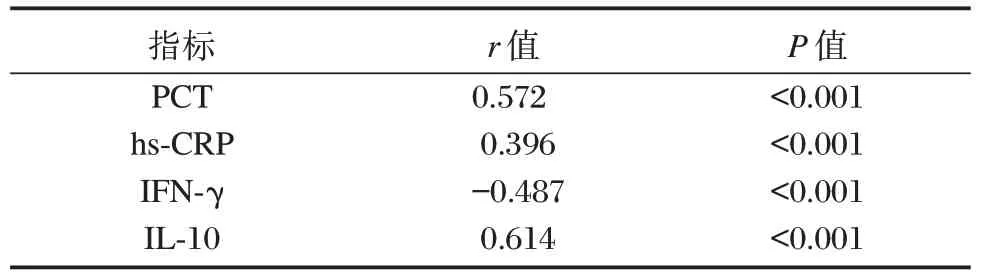
表3 血清PCT、hs-CRP、IFN-γ、IL-10 水平与产褥感染的相关性Table 3 Correlation between serum levels of PCT,hs-CRP,IFN-γ,IL-10 and puerperal infection
2.4 产褥感染部位构成比
108 例产褥感染患者中子宫内膜、盆腔腹膜、外阴道及阴道感染患者居多,其次是输卵管、盆腔结缔组织及混合感染。见表4。

表4 产褥感染部位构成比Table 4 Composition ratio of puerperal infection sites
3 讨论
经流行病学调查显示,我国产褥感染发生率逐年增加,孕产妇发生产褥感染后若不进行有效控制,则会影响生殖系统的修复及机体状态恢复,影响患者后期生活质量[8-9]。近些年来,临床学者对炎性因子进行了深入分析,研究结果显示炎性因子对产褥感染有一定评估价值,而为进一步提高产褥感染的临床诊断及治疗效果,则需对炎性因子与疾病发生的相关性进行探究[10-11]。
研究表明,产褥感染患者阴道内生态环境极其复杂,在该疾病发生发展过程中会伴随大量厌氧菌及金黄色葡萄球菌等病菌的感染,导致病情进一步加重[12]。PCT 是真菌细菌感染的相对特异指标,不会受病毒及自身免疫系统疾病的影响,能有效反映机体炎性反应的活跃度。hs-CRP 是一种由肝脏组织分泌的非特异性标志物,正常生理状态下血清中hs-CRP 含量较小,当机体出现炎性反应后血清中hs-CRP 水平会快速升高,故hs-CRP 常作为感染的重要指标。IFN-γ 为水溶性细胞因子,曾被命名为巨噬细胞活化因子,对杀伤细胞及自然杀伤T 细胞等具有明显的活化作用,也能促进坏死细胞的凋亡,对机体有一定的免疫调节作用。IL-10 是一种多效性细胞因子,具有明显免疫刺激或免疫抑制作用。本文对108 例发生产褥感染的产妇及95 例未发生产褥感染的产妇进行各项炎性因子水平的研究,发现与分娩前比较,分娩24 h 后两组PCT、hs-CRP、IL-10 水平上升,IFN-γ水平下降,其中感染组各因子水平变化最明显,与凌利芬等[13]研究结论一致。推测其可能与“分娩动因的炎性反应学”有关,在分娩过程中炎性因子会刺激水解酶的合成,诱导机体胶原组织的降解,进而推动分娩的发生,故分娩结束后孕产妇机体PCT、hs-CRP、IL-10 等因子水平升高、免疫调节因子水平降低;而随着感染的发生,病原体对机体产生刺激,进一步加重炎性反应程度,通过机体自我调节系统刺激IL-10 等炎性抑制性因子的升高。进一步对上述各项因子与产褥感染发生的关系进行深入研究可知,血清PCT、hs-CRP、IL-10 水平与产褥感染呈正相关,而血清IFN-γ 与产褥感染呈负相关。说明PCT、hs-CRP、IL-10、IFN-γ 水平对产褥感染有一定的评估价值,与曹岚等[14]观点吻合。推测其原因为,孕产妇机体组织损伤后会导致机体处于应激状态,致使PCT、hs-CRP、IL-10 水平上调,提高机体感染的风险;而IFN-γ 水平降低后,会减少对细胞表面主要组织相容性复合体的刺激,致使其表达降低,进而削弱对机体的免疫监视作用,导致机体发生产褥感染的几率增加。另一方面,本文研究显示产褥感染患者中子宫内膜、盆腔腹膜、外阴道及阴道感染患者居多,与肖霄等[15]研究结论相似,可能与炎性因子在子宫内膜的高通透性吸收有一定关联。该结果对产褥感染的治疗及预防有一定指导意义。
综上,血清PCT、hs-CRP、IFN-γ、IL-10 与产妇产褥感染存在相关性,可作为产褥感染评估的重要指标。

