地红方治疗阴虚血瘀型老年2型糖尿病43例
林 姿,何卫东*,张 富,杜思哲,林孝裕
(1.福建中医药大学附属人民医院,福建 福州 350004;2.福州市第一医院,福建 福州 350009)
近年来我国糖尿病(diabetes mellitus,DM)患病率呈逐年上升趋势,DM 患者人数也居于全球首位,造成了严重的社会经济负担[1]。受人口老龄化的影响,我国65 岁以上DM 患者的数量逐年增加。单纯从降血糖途径治疗DM 及其并发症临床获益有限,而中药复方可通过多靶点调控达到治疗DM及其并发症的目的。地红方(又称滋阴活血调糖饮)是福建中医药大学附属人民医院老年病科何卫东副主任医师多年来用于防治DM 的验方,以六味地黄汤、桃红四物汤为主方化裁而成,功可滋阴活血,是治疗DM 的代表方,临床上具有很好疗效。本团队在前期研究发现地红方可改善DM 血管内皮细胞氧化应激损伤[2]。本研究是在前期研究的基础上,进一步探讨地红方治疗DM 疗效及对氧化应激指标、炎症因子的影响,为临床应用提供依据。
1 临床资料
1.1 诊断标准 2 型糖尿病诊断标准依据《中国老年糖尿病诊疗指南(2021 年版)》[3]。
1.2 中医辨证标准 参照《中药新药临床研究指导原则(试行)》[4]辨为2 型糖尿病阴虚血瘀证。
1.3 纳入标准 ① 年龄65~85 岁;② 患者自愿参加本研究并签署知情同意书。
1.4 排除标准 ① 合并有感染性疾病;② 糖尿病急性并发症;③ 肝功能不全;④ 肾功能不全(CKD 4 期、5 期);⑤ 严重心脑血管及血液系统疾病;⑥ 有外伤及接受手术等应激状况的患者。
1.5 一般资料 选取2021 年10 月—2022 年3 月在福建中医药大学附属人民医院老年病科就诊的阴虚血瘀型老年2 型糖尿病住院和门诊患者88 例,采用随机数字表法分为对照组和治疗组各44 例,治疗期间治疗组有1 例因指标不全予以剔除。2 组性别、年龄、DM 病程及体质量指数(BMI)比较,差异无统计学意义(P>0.05),具有可比性,见表1。本研究经福建中医药大学附属人民医院伦理委员会批准通过(批件号:2021-068-01)。
表1 2 组一般资料比较(±s)

表1 2 组一般资料比较(±s)
组别对照组治疗组例数44 43性别男25 20女19 23年龄/岁74.07±5.79 73.58±6.47病程/年12.27±4.16 11.63±4.41 BMI/(kg/m2)22.59±1.87 23.10±2.04
2 方 法
2.1 治疗方法
2.1.1 对照组:① 基础干预:参照《中国老年糖尿病诊疗指南(2021 年版)》[3],对患者进行DM 教育,包括介绍DM 的病因、进展、临床表现、危害、急慢性并发症等;对患者进行饮食指导:建议每餐只吃七八分饱,调整饮食顺序;对患者进行运动指导:首选中等强度有氧运动,如快走、健身舞、韵律操、骑自行车、水中运动、慢跑等。② 常规西药治疗:a.血糖控制,应将空腹或餐前血糖控制在5.0~8.3 mmol/L,睡前血糖控制在5.6~10.0 mmol/L;若有使用低血糖风险较高的药物(比如胰岛素、格列奈类药物、磺脲类药物等),应将空腹或餐前血糖控制在5.6~8.3 mmol/L,睡前血糖控制在8.3~10.0 mmol/L。b.血压控制,老年DM 患者收缩压控制目标为140 mm Hg 以下,合并动脉粥样硬化性心血管疾病(ASCVD)的患者,若能耐受,收缩压可控制在130 mm Hg 以下,健康状态评估为差的患者适当放宽目标至150 mm Hg 以下。c.血脂控制,老年DM 患者应用他汀类药物将低密度脂蛋白胆固醇(LDL-C)控制在2.6 mmol/L 以下,如合并ASCVD,LDL-C 应控制在1.8 mmol/L 以下,健康状态评估为差的患者适当放宽LDL-C 控制目标。疗程3 周。
2.1.2 治疗组 在对照组基础干预和治疗基础上配合地红方口服,药物组成:山药10 g,山茱萸12 g,熟地黄24 g,泽泻9 g,牡丹皮9 g,茯苓9 g,天花粉15 g,红花9 g,桃仁6 g,川芎9 g,当归9 g,丹参9 g,白芍9 g,葛根20 g。中药均由我院中药房代煎,每袋150 mL,每次1袋,早晚餐后1 h温服。疗程3周。
2.2 疗效观察
2.2.1 中医证候疗效判定标准 根据《中药新药临床研究指导原则(试行)》[4]制定。临床痊愈:中医症状、体征消失或基本消失,中医证候积分减少≥90%;显效:中医症状、体征明显改善,中医证候积分减少≥70%;有效:中医症状、体征均有好转,中医证候积分减少≥30%;无效:中医症状、体征均无明显改善,甚或加重,中医证候积分减少<30%。附:计算公式(尼莫地平法)为:
2.2.2 中医证候积分评定 治疗前后参照《中药新药临床研究指导原则(试行)》[4]中“糖尿病症状分级量化表”,将主症(口渴喜饮、小便频多、多食易饥)按症状无、轻、中、重分别计0、2、4、6 分,次症(咽干口燥、肌肤甲错)按症状无、轻、中、重分别计0、1、2、3 分。评分越高代表症状越严重。
2.2.3 血糖水平 治疗前后采集清晨空腹及早餐后2 h 静脉血6 mL,用离心机以3 000 r/min 离心10 min,制备血清。应用全自动生化分析仪(厂家:美国ABBOTT 公司,型号:16000)检测空腹血糖(FBG)、餐后2 h 血糖(2hPG)、糖化白蛋白(GA)。
2.2.4 氧化应激指标 治疗前后采集清晨空腹静脉血置于肝素抗凝管,用离心机以3 000 r/min 离心10 min,取上清置于于标本管,于-80 ℃冰箱保存。采用酶联免疫吸附试验(ELISA)法严格按照相应试剂盒说明书检测氧化物歧化酶(SOD)、丙二醛(MDA)。
2.2.5 炎症因子 治疗前后采集清晨空腹静脉血置于肝素抗凝管,用离心机以3 000 r/min离心10 min,取上清置于于标本管,于-80℃冰箱保存。采用ELISA 法严格按照相应试剂盒说明书检测白细胞介素-8(IL-8)、内皮素-1(ET-1)。
2.3 统计学方法 采用SPSS 23.0 统计软件进行数据处理。计量资料符合正态分布的以(±s)表示,行方差齐性检验,符合方差齐性则采用独立样本t检验,若不符合方差齐性则采用两样本校正t检验;计数资料采用χ2检验;等级资料采用秩和检验。P<0.05 表示差异具有统计学意义。
3 结 果
3.1 2 组中医证候疗效比较 见表2。
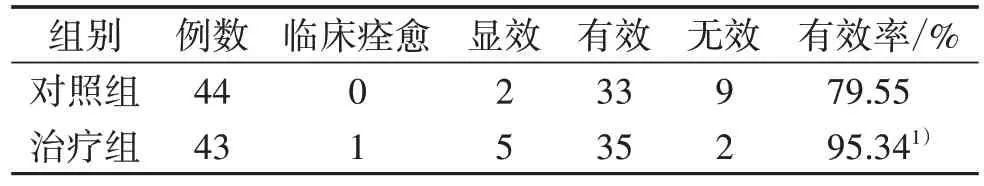
表2 2 组中医证候疗效比较
3.2 2 组治疗前后中医证候积分比较 见表3。
表3 2 组治疗前后中医证候积分比较(±s) 分
注:与治疗前比较,1) P<0.01;与对照组比较,2) P<0.05。
组别对照组治疗组例数44 43时间治疗前治疗后差 值治疗前治疗后差 值口渴喜饮4.00±1.61 2.41±1.531)1.59±1.11 4.09±1.63 1.44±1.331)2.65±1.212)小便频多4.55±1.39 3.05±1.181)1.50±1.07 4.47±1.37 2.23±1.321)2.23±1.462)多食易饥3.91±1.43 2.41±1.261)1.50±0.98 4.00±1.45 1.72±1.281)2.28±1.492)咽干口燥2.32±0.60 1.23±0.681)1.09±0.52 2.35±0.53 0.79±0.601)1.56±0.672)肌肤甲错2.27±0.73 1.36±0.571)0.91±0.68 2.26±0.66 0.74±0.621)1.51±0.742)
3.3 2 组治疗前后血糖指标比较 见表4。
表4 2 组治疗前后血糖指标比较(±s)
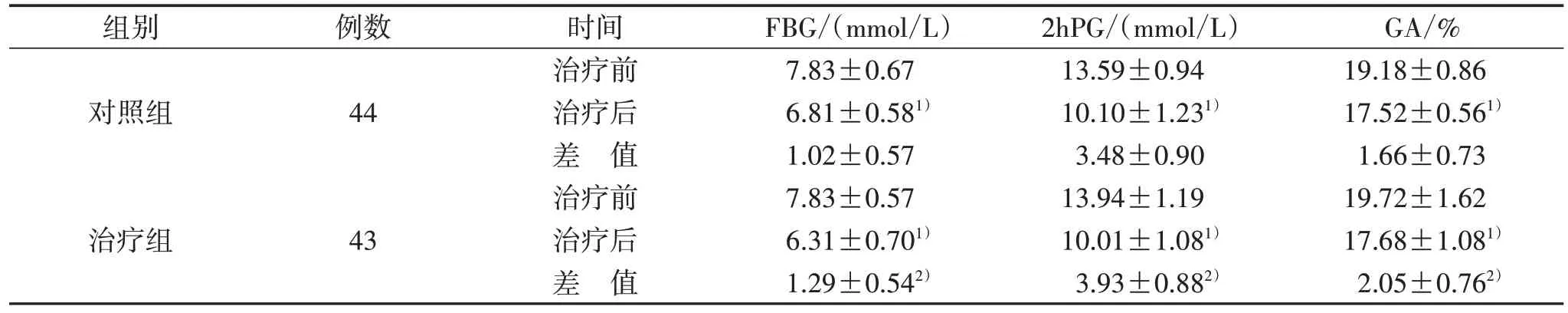
表4 2 组治疗前后血糖指标比较(±s)
注:与治疗前比较,1) P<0.01; 与对照组比较,2) P<0.05。
组别对照组治疗组例数44 43时间治疗前治疗后差 值治疗前治疗后差 值FBG/(mmol/L)7.83±0.67 6.81±0.581)1.02±0.57 7.83±0.57 6.31±0.701)1.29±0.542)2hPG/(mmol/L)13.59±0.94 10.10±1.231)3.48±0.90 13.94±1.19 10.01±1.081)3.93±0.882)GA/%19.18±0.86 17.52±0.561)1.66±0.73 19.72±1.62 17.68±1.081)2.05±0.762)
3.4 2 组治疗前后氧化应激指标和炎症因子比较 见表5。
表5 2 组治疗前后氧化应激指标及炎症因子比较(±s)
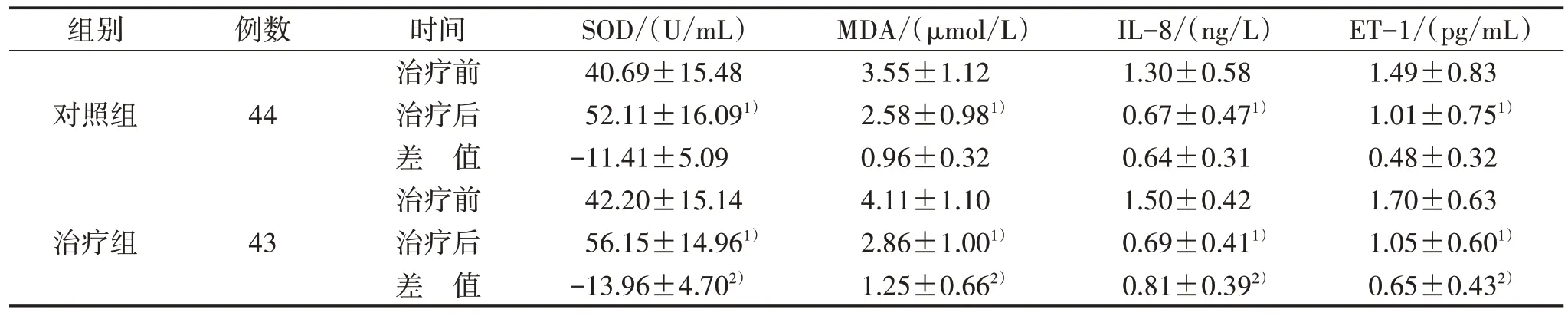
表5 2 组治疗前后氧化应激指标及炎症因子比较(±s)
注:与治疗前比较,1) P<0.01;与对照组比较,2) P<0.05。
组别对照组治疗组例数44 43时间治疗前治疗后差 值治疗前治疗后差 值SOD/(U/mL)40.69±15.48 52.11±16.091)-11.41±5.09 42.20±15.14 56.15±14.961)-13.96±4.702)MDA/(μmol/L)3.55±1.12 2.58±0.981)0.96±0.32 4.11±1.10 2.86±1.001)1.25±0.662)IL-8/(ng/L)1.30±0.58 0.67±0.471)0.64±0.31 1.50±0.42 0.69±0.411)0.81±0.392)ET-1/(pg/mL)1.49±0.83 1.01±0.751)0.48±0.32 1.70±0.63 1.05±0.601)0.65±0.432)
4 讨 论
DM 的发病机制尚不明确,氧化应激及炎症反应被认为是DM 发生和发展的重要机制。中医药防治早期DM 具有明确的优势,本团队前期的研究表明地红方可通过调控Keap1/Nrf2 信号通路,升高SOD,改善DM 氧化应激损伤[2]。因此,地红方作为防治DM 药物具有广阔的应用前景。
DM 属于中医学“消渴”范畴,消渴病机本质是阴虚,消渴日久,津液耗伤,津伤则血行郁滞,导致血脉瘀滞,故滋阴活血法是消渴病的重要治法。
SOD 是体内关键的抗氧化酶之一,能清除超氧自由基,保护细胞免受氧化损伤。MDA 为脂质过氧化的产物,MDA 水平的高低直接反映了机体氧化应激水平的严重程度。前期研究发现:2 型糖尿病患者MDA 明显升高[5],故SOD 活性和MDA 含量可反映氧化应激系统是否平衡[6]。IL-8 由多种细胞产生,对中性粒细胞有较强的趋化作用,有研究表明IL-8 可作用于胰岛β 细胞,导致β 细胞凋亡,抑制胰岛素信号转导,促进DM 的发生[7]。ET-1 是迄今所知最强的缩血管物质,是反映内皮功能受损的一项敏感指标。本研究表明地红方联合常规西医治疗DM 可下调MDA、ET-1、IL-8 水平,上调SOD水平,发挥抗氧化应激及炎症反应的作用。
综上所述,地红方可改善老年2 型糖尿病患者临床症状,降低血糖,减轻氧化应激及炎症反应,发挥中药复方治疗DM 的优势。

