北京市某三甲医院急诊科老年患者流行病学特点
程萌,梁潇,孙雪莲,李思颉
(首都医科大学宣武医院急诊科,北京100053)
全球老龄化持续迅速发展,预计2050年老年人口将增至20亿[1,2],未来20年我国人口老龄化形势将更加严峻[3]。急诊科作为医院急救的窗口,老年就诊患者量持续攀升。急症发作常具有不确定性、时限性及危重性的显著特点,加之老年患者常伴有多种器官慢性疾病,病情复杂,对急诊科人力配置和医护人员的工作能力提出更高要求[4,5]。首都医科大学宣武医院急诊科在老年重症疾患、多器官衰竭及心脑血管疾病的急症抢救方面经验丰富,设有内科、外科、神经内科、神经外科、心脏外科、泌尿外科、血管外科等科室。为明确学科发展特点及老年患者就诊特征,最大限度地满足老年患者急诊就诊需求,本研究对老年患者的就诊资料进行统计分析,以提高急诊老年患者的整体救治水平。
1 对象与方法
1.1 研究对象
患者的就诊信息均通过首都医科大学宣武医院预检分诊管理系统统一提取,保证数据真实、完整。患者于急诊科就诊时由分诊护士将患者生命体征、意识状态等录入分诊系统,经系统内早期预警评分(national early warning score,NEWS)后自动生成病情优先等级,同时分诊护士通过询问患者主诉及病史后最终确定病情等级。病情等级的确定依据我国卫生部颁布的卫生行业标准中《医院急诊科规范化流程》中的病情分级:Ⅰ级为濒危患者,需要立即得到救治;Ⅱ级为急重患者,评估与救治同时进行;Ⅲ级为急症患者,在短时间内需得到救治;Ⅳ级为非急症患者[6]。《中华人民共和国老年人权益保障法》规定≥60岁为老年人,国际标准60~<75岁为年轻老人,75~<90岁为老年人,≥90岁为长寿老人。本研究按国际标准进行分析。
本研究回顾性分析2017年1月至2020年12月于首都医科大学宣武医院急诊科就诊的老年患者的临床资料,共305900人次,其中Ⅰ、Ⅱ、Ⅲ级老年就诊患者共263635人次,占86.18%。资料回收有效率为100.00%。
1.2 统计学处理
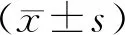
2 结 果
2.1 急诊科老年患者同期就诊量比较
2017年急诊老年患者就诊量为65767人次,日均就诊量为[178.24(163.24,198.01)]人次;2018年就诊量为74576人次,日均就诊量为[204.23(188.56,217.39)]人次,2019年就诊量为90977人次,日均就诊量为[247.20(231.11,264.42)]人次;2020年就诊量为74580人次,日均就诊量为[211.54(176.36,235.25)],2017~2019年急诊老年就诊量逐年增加,2020年下降,差异有统计学意义(Z=641.42,P<0.001)。全年日就诊量同期比较详见表1。2017年老年患者就诊量在10~12月居多,分别为205、192、209人次/d;2018年为1月、2月、12月居多,分别为215、212、237人次/d;2019年为1月、2月、10月居多,分别为280、272、260人次/d;2020年为1月、8~10月居多,分别为224、224、236、256人次/d(图1)。

表1 2017~2020年急诊老年患者日就诊量月分布
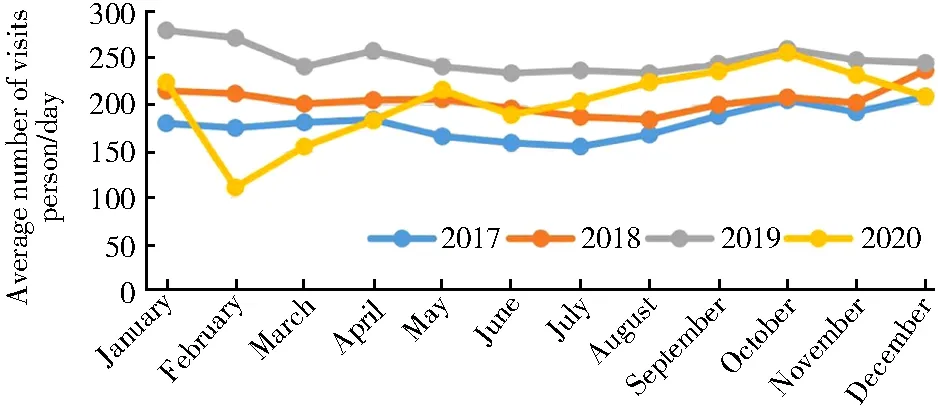
图1 2017~2020年急诊科老年患者日就诊量月分布
2.2 急诊科老年就诊患者的一般情况
2.2.1 急诊科老年就诊患者年龄、性别分布特点 在305900人次老年就诊患者中,年龄(72.34±9.27)岁,其中60~<75岁为185935人次,占60.78%;75~<90岁为109580人次,占35.82%;≥90岁为10385人次,占3.39%。在性别分布方面,男性患者为141698人次,占46.32%,女性患者为164202人次,占53.68%。在性别分布方面,2017~2020年间每年老年女性患者就诊量均高于老年男性患者,且在60~<75岁、75~<90岁及≥90岁的三个年龄段的患者人群中,女性患者就诊量均高于男性患者。
2.2.2 急诊科老年就诊患者地域分布特点 54.85%(167786/305900)来急诊科就诊的老年患者来自于西城区外,41.89%(128141/305900)来自西城区本区,3.25%(9942/305900)来自外埠,0.01%(31/305900)来自外籍。
2.2.3 急诊科老年就诊患者来院方式及陪诊人员分布特点 在急诊老年就诊患者中,有人陪同来院就诊的患者占77.29%(236430/305900),其中家属或友人陪同就诊的患者占76.19%(233065/305900),其他人员陪同的患者占1.1%(3365/305900);自行来院患者占22.71%(69470/305900)。老年就诊患者中步行来院的患者占50.12%(153317/305900),救护车转运的患者占3.70%(11318/305900),其他方式来院就诊患者占46.18%(141265/305900)。
2.3 急诊科老年就诊患者疾病类型分布
2.3.1 急诊科老年就诊患者预检科室分布 急诊老年就诊患者以急诊内科就诊量最多,为142727人次,占46.66%;其次为神经内科及外科,分别为96507、34107人次,占31.55%和11.15%(图2)。
2.3.2 急诊科老年就诊患者病情分级特点分布 2017年Ⅰ、Ⅱ、Ⅲ、Ⅳ级老年患者分别为204、2440、50254、12869人次;2018年分别为224、1853、55635、16864人次;2019年分别为327、7054、71389、12207人次;2020年分别为381、6918、66956、325人次。2017~2020年Ⅰ、Ⅱ、Ⅲ、Ⅳ级的老年就诊患者占比分别为0.37%(1132/305900)、5.97%(18265/305900)、79.84%(244231/305900)、13.82%(42255/305900);危重老年患者占6.34%(19394/305900)。
2.3.3 急诊老年患者疾病谱分布 2017~2020年间因脑血管疾病、心血管疾病、外伤来我院急诊就诊的老年患者量占据前三位,占比分别为10.77%(32954/305900)、8.91%(27263/305900)及6.37%(19489/305900)(表2)。
2.4 急诊科老年就诊患者候诊时间分布特点
2017年病情等级Ⅰ级老年就诊患者的候诊时间为[4.00(2.00,29.50)]min;2018年为[4.00(1.25,30.00)]min;2019年为[3.00(1.00,17.00)]min;2020年为[4.00(1.00,21.50)]min,差异无统计学意义(Z=4.799,P=0.187);Ⅱ、Ⅲ、Ⅳ级患者候诊时间差异均有统计学意义(P<0.05;表3)。
图2 急诊科老年就诊患者预检科室分布图

表2 2017~2020年急诊老年就诊患者疾病谱分布
3 讨 论
首都医科大学宣武医院急诊科2017~2019年老年患者就诊量逐年增加,分别占总就诊量的38.31%、41.21%、42.17%和46.23%,这可能与医院所在区域的老年人口特点密切相关。本院坐落于西城区,60岁及以上常住人口老龄化程度位居北京市第二位(26.9%),60岁及以上常住人口达29.7万,占26.9%,日益加剧的老龄化问题也是导致老年患者就诊量增多的直接原因[7]。本院Ⅰ、Ⅱ、Ⅲ、Ⅳ级老年就诊患者占比分别为0.37%、5.97%、79.84%和13.82%,危重老年患者仅占6.34%。提示应积极提倡实施老年人居家医疗服务,鼓励医疗机构通过医联体、互联网等手段将服务延伸至老年患者家中,通过家庭病床、上门巡视、家庭医师签约等方式,根据《居家医疗服务参考项目(试行)》结合实际优先开展需求量大、医疗风险低、适宜居家操作实施的技术和服务项目。减少急诊资源浪费及患者往返,缓解急诊拥挤现象并促进急诊医疗服务利用效率最优化。
本院急诊就诊的老年患者年龄为(72.34±9.27)岁,其中60~<75岁与75~<90岁人群各占60.78%与35.82%,同时在各年龄段的女性患者量均高于男性。这可能与我国的老年人口构成情况相关,国家统计局2020年发布的数据显示,2019年我国除60~<65岁人群男女比例分布持平,65岁及以上各阶段女性人口数显著高于男性[8]。此外,女性在中青年期具有特有的疾病危险因素,如口服避孕药、妊娠、更年期、先兆子痫等,使女性高血压、脑卒中、房颤、偏头痛、抑郁症等发病率更高,潜在增加老年女性疾病复发率[9,10]。因此,应加强女性健康知识的宣传普及力度,实施健康宣教与风险评估,预防控制疾病,强化高危人群管理,发展女性健康管理科学对策。
本院急诊就诊老年患者中77.29%由家属及他人陪同,老年急危重症患者急救车转运率较低,与罗东等[11]研究结果不一致,其可能的原因为本研究中41.89%的老年患者来自西城区本区,考虑院前急救的费用、北京市交通影响,首要选择距离最近的医院就医;另外,有研究表明老年慢性病患者由于知识获取途径有限,同时受文化程度影响,导致获取并利用健康知识的能力水平较低,缺乏做出适宜健康决策的能力[12],易忽视疾病发展的严重性,往往选择由家属或他人陪同就医,而独居情况下意识到发病时首先想到向他人发起求助而耗费时间,易导致危重患者发生就诊延迟[13]。因此,提示相关部门应以老年慢性病患者为重点人群,社区应加强对老年居民进行健康教育,并鼓励其学习应用多媒体等多种途径获取健康有关知识、技能,促进对疾病的认知,早期有效识别疾病,合理应用医疗及院前急救资源,避免就诊延迟的发生,及时挽救生命。
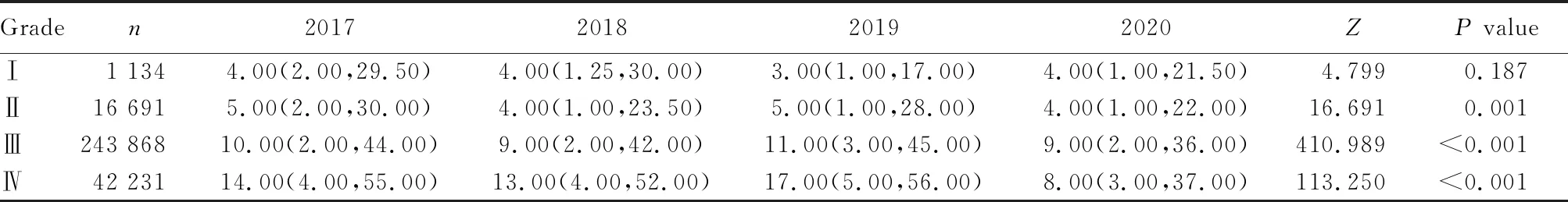
表3 2017~2020年急诊科预检分诊为Ⅰ、Ⅱ、Ⅲ、Ⅳ级老年患者候诊时间比较
急诊老年患者就诊科室以内科、神经内科及外科位居前三,分别占46.66%、31.40%和11.15%。本研究结果中急诊老年就诊疾病谱显示,脑血管疾病、心血管疾病及外伤就诊量位居前三名。心脑血管疾病作为头号杀手,成为老年患者死亡原因中的首要原因,给家庭及社会造成严重影响[14]。老年患者由于功能性退化,易发生跌倒及骨折,给患者增加病痛的同时增加了家庭负担[15]。本研究结果显示,老年患者在10~12月及1~2月急诊就诊量显著增高,秋冬季为呼吸系统、心脑血管疾病的高发季节,冬季路滑也潜在增加老年外伤发生。对此,一方面从疾病预防及管理方面出发,应呼吁老年患者关注发病季节性规律,利用媒体广播做好疾病预防宣传,同时应对老年患者加强自我管理,对诱因、用药、随诊等方面加强健康教育,也对家属及照顾者加强教育,在监督患者健康行为的同时避免意外的发生,普及急救技术,如心肺复苏及骨折处理等,降低患者的不良事件发生率。另一方面,从急诊医疗方面出发,秋冬季节应强化急诊脑卒中、胸痛、创伤绿色通道的流程优化及演练,提升急危重症抢救效果,挽救患者生命。
国家卫生健康委员会颁布的《医院急诊科规范化流程》中要求濒危患者应立即就诊,立即给予抢救支持。老年人是心脑血管疾病多发群体,且因其本身身体素质衰退及合并多种基础病,往往导致预后较差[16,17]。因此,提升老年急危重症患者抢救效果意义重大。本研究中2017~2020年间就诊的老年患者中,病情为Ⅰ级的老年患者候诊时间并无明显差异,在3~4min内就诊。2017~2019年间Ⅱ、Ⅲ、Ⅳ级老年患者候诊时间有明显增加,可潜在增加患者疾病加重风险,这与急诊总体就诊量逐年急剧攀升有关。因此,对于急危重症患者的救治,一方面从提升救护能力出发,提示应加强急诊分诊护士的精准分级,快速识别,提高症状敏感度,提升分诊能力,同时提升责任护士护理协作能力,全面推进绿色通道实施和改进临床决策的方法,如胸痛患者的快速诊治方案,推进急诊患者分流机制[18]。老年患者病情复杂,对存在潜在病情变化的老年患者进行急诊医护、检查、检验、监护、治疗等资源的流程优化,从而进一步提高急诊老年患者的整体救治水平。另一方面,对于非急危重症患者的就诊流程,应完善急诊科资源统筹和管理的优化,在现代化信息管理和数据化技术的辅助下,增加急诊人力资源,提高护患比,优化资源配置[19]。
综上所述,急诊科老年患者就诊量逐年上升,就诊分布特征明显。应优化急诊患者就诊流程,合理进行资源配置,缓解急诊拥挤情况,改善就医体验。同时,还应加强老年患者的健康教育,普及急救技术及自我管理,促进医疗资源的合理应用,提高急诊老年患者的整体救治水平。

