柴枣汤加减联合艾司唑仑片治疗痰热内扰型失眠患者对其ISI、PSQI评分的影响
朱文玲 刘 丽
(1.泰安市中医医院中药科,山东 泰安,271000;2.泰安市中医医院内科,山东 泰安,271000)
失眠是临床常见病症,以睡眠障碍为主要形式,并且该疾病呈现逐渐年轻化趋势。若长期失眠则会影响患者的正常生活、工作,并且可诱发各种精神疾病,如焦虑、抑郁等[1]。参考流行病学研究得知,约有50%的人经历过程度不同的失眠,并且以老年人群为主要发病群体,会降低机体免疫力,更容易诱发眩晕、心悸、头痛、中风等不良病症[2]。经西药治疗后,能够快速改善失眠,但是相关不良反应发生率相对较高。中医药治疗失眠的效果较好,如柴枣汤加减方剂,能够起到良好镇静安神作用,取得良好效果[3]。因此,通过临床不断的研究以及分析,逐渐针对痰热内扰型失眠患者实施不同方式进行治疗,以期能够找到较佳的方式控制病情,提升患者的治疗效果,改善临床症状。基于此,本研究探索柴枣汤加减治疗痰热内扰型失眠患者对其ISI、PSQI评分的影响。
1 资料与方法
1.1 一般资料
经随机数表法将泰安市中医医院就诊的100例痰热内扰型失眠患者划分成治疗组和对照组,每组50例,收治纳入时间为2019年1月—2020年12月。治疗组患者中,男性32例,女性18例;年龄42~76岁,平均年龄(58.75±2.50)岁;病程5个月~3年,平均病程(2.11±0.54)年。对照组患者中,男性34例,女性16例;年龄43~77岁,平均年龄(58.50±2.40)岁;病程7个月~3年,平均病程(2.22±0.48)年。两组痰热内扰型失眠患者的一般资料比较,差异无统计学意义(P>0.05),具有可比性。本研究经泰安市中医医院医学伦理委员会批准,并且所有患者均已经签订知情同意书。
1.2 纳入与排除标准
纳入标准:①符合西医及中医诊断标准。西医诊断标准参考《中国精神障碍分类与诊断标准第三版(精神障碍分类)》中相关内容[4]:入睡困难、睡眠维持困难等;失眠导致正常的工作与生活受到影响,出现疲劳或萎靡不振,注意力、专注力或记忆力下降等症状;已经排除其他外界因素的影响,仍会有失眠的症状,这些睡眠困难和相关的日间症状至少每周出现3次,持续3个月以上;不属于其他类型的睡眠障碍。根据中医诊断标准诊断为痰热内扰型失眠症[5],临床诊断,发现患者具备以下特征:不寐头重,睡眠不安,痰多胸闷,恶食嗳气,吞酸恶心,心烦口苦,头晕目眩,舌红,苔腻而黄,脉滑数等,因而可以判定为痰热内扰型不寐患者。②年龄18~85岁,神志清楚、能正确描述主观感受且住院期间未使用过麻醉剂、镇静催眠剂的患者。
排除标准:①合并肿瘤疾病、脏器疾病者;②合并传染性疾病者;③不配合或不愿意者。
1.3 方法
对照组痰热内扰型失眠患者给予艾司唑仑片(生产企业:北京益民药业有限公司,国药准字H11020891,规格:1 mg)治疗,1次/d,1 mg/次,嘱咐患者在晚上睡觉前口服。持续治疗1个月。
治疗组痰热内扰型失眠患者在对照组基础上应用柴枣汤加减治疗,基础方药包括北柴胡12 g、黄芩15 g、桂枝12 g、法半夏12 g、龙骨30 g、牡蛎30 g、酒大黄9 g、茯苓15 g、黄芪30 g、桃仁15 g、酸枣仁15 g、川芎12 g、知母15 mg、夜交藤20 g、石菖蒲15 g、远志15 g、天竺黄15 g、琥珀粉6 g、生姜6 g、大枣9 g;随症加减:若合并头晕,加天麻15 g、钩藤15 g、石菖蒲30 g;若合并腹胀纳差,加大腹皮15 g、炒谷芽15 g、炒麦芽15 g;若合并腰酸,加杜仲15 g、续断15 g、牛膝15 g;若合并尿频尿急,加金樱子20 g、山萸肉20 g、桑螵蛸15 g。1剂/次,给予水煎服,取汁200 mL,分早晚2次口服。持续治疗1个月。
1.4 观察指标
比较两组痰热内扰型失眠患者的治疗效果、失眠严重程度指数量表(Insomnia Severity Index,ISI)评分、匹兹堡睡眠质量指数(Pittsburgh sleep quality index,PSQI)评分。①治疗效果判断标准[6]:可以划分为显效(患者失眠时间6 h/d,并且相关症状均已消失)、有效(患者失眠时间3~5 h/d,并且相关症状均随之减轻)、无效(未达到显效或有效标准者),临床治疗总有效率 =(显效+有效)例数/总例数×100%。②ISI评分判定标准:用作评估患者的睡眠障碍症状及性质,共有7个问题,每个问题可得0~4分,每项得分为0~3分(0分表示从不、3分表示经常),总分0~24分,评分越低则提示患者的睡眠质量越佳。③PSQI评分判定标准:单个条目0~3分,总分0~21分,评估痰热内扰型失眠患者的近1个月的睡眠情况,评分越低则提示患者的睡眠质量越佳。
1.5 统计学分析
2 结果
2.1 两组治疗效果比较
治疗临床治疗总有效率高于对照组,差异有统计学意义(P<0.05)。见表1。
2.2 两组ISI评分比较
两组治疗前ISI评分比较,差异无统计学意义(P<0.05);治疗后两组患者ISI 评分均低于治疗前(P<0.05),治疗后治疗组患者的ISI 评分低于对照组,差异有统计学意义(P<0.05)。见表2。
表2 两组ISI评分比较 (±s,分)
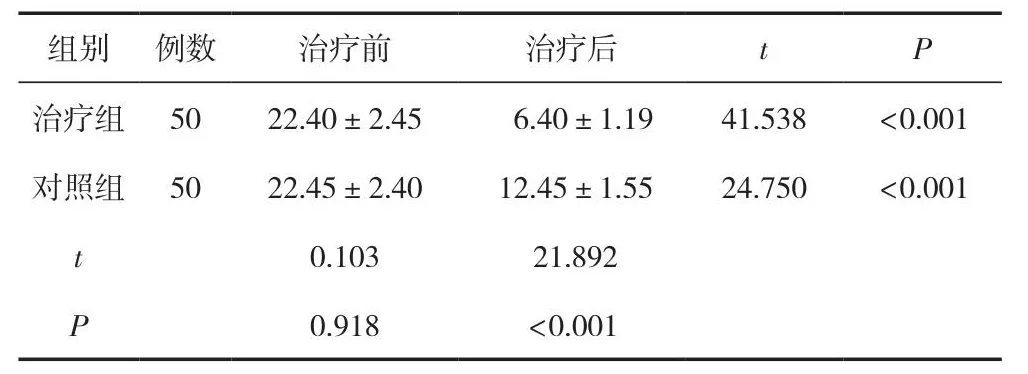
表2 两组ISI评分比较 (±s,分)
组别 例数 治疗前 治疗后 t P治疗组 50 22.40±2.45 6.40±1.19 41.538 <0.001对照组 50 22.45±2.40 12.45±1.55 24.750 <0.001 t 0.103 21.892 P 0.918 <0.001
2.3 两组PSQI评分比较
两组痰治疗前PSQI 评分比较,差异无统计学意义(P<0.05);治疗后两组患者的PSQI评分均低于治疗前(P<0.05),治疗后治疗组患者的PSQI 评分低于对照组,差异有统计学意义(P<0.05)。见表3。
表3 两组PSQI评分比较 (±s,分)
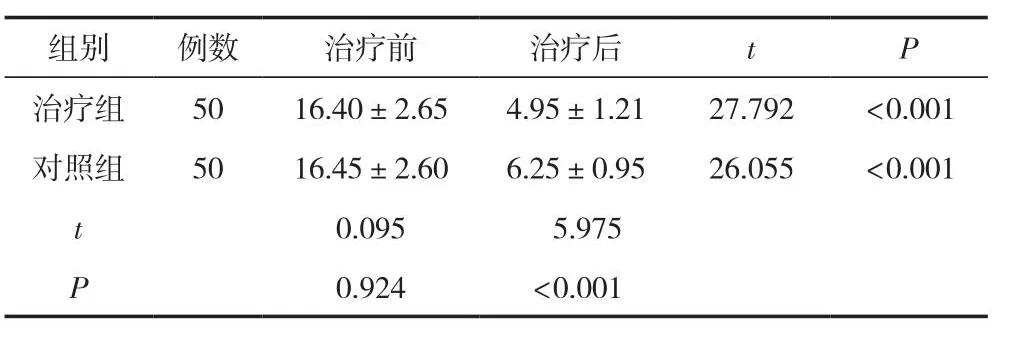
表3 两组PSQI评分比较 (±s,分)
组别 例数 治疗前 治疗后 t P治疗组 50 16.40±2.65 4.95±1.21 27.792 <0.001对照组 50 16.45±2.60 6.25±0.95 26.055 <0.001 t 0.095 5.975 P 0.924 <0.001
3 讨论
随着人们生活节奏加快,日常工作压力以及精神压力加重,使得失眠发生率呈日益增高的趋势。失眠是主要的睡眠障碍形式,并且已经逐渐成为临床的常见病、多发病。长期失眠会造成机体抵抗力明显降低,并且会降低其精神状态,更会使其病情明显加重。
西医中目前结合失眠的特点,以选择镇痛催眠药物、抗抑郁药物、抗精神病类药物为主,虽然能够使失眠患者临床症状得到快速缓解,但是其伴有明显不良反应情况,并且失眠患者多伴有口干、嗜睡、头晕乏力、震颤、共济失调等症状,若失眠患者长期服药或者大剂量服药,则可见其依赖性、成瘾性,一旦停药,可能会出现激动、抑郁等一系列不适反应表现。
艾司唑仑片主要用于抗焦虑、失眠,也用于缓解紧张、恐惧情绪及抗癫痫和抗惊厥。大量临床资料显示,单独使用艾司唑仑片类药物,虽然可稳定患者的病情,但是并不能得到理想的效果,患者依旧存在失眠的情况,故临床逐渐在研究,使用其他药物进行治疗后的效果。
中医学认为失眠归属“不寐”“不得眠”,以劳倦、情志及饮食为主要的诱发原因,同时加阳不入阴而发病。临床辨证以虚实两端为主,痰热内扰证是最常见的证型。结合失眠患者的临床症状特点,临床辨证可以将其划分为虚实两端,其证型可包括阴虚火旺证型、心肾不交证型、肝火扰心证型、痰热内扰证型等,其中最常见的是痰热内扰证型[7]。痰热内扰型失眠患者多有一系列伴随症状,分析其原因,考虑与以酒为浆、以妄为常等生活习惯、饮食习惯、胃肠乃伤等相关性明显[8]。因此,不少临床研究正在不断寻找合适的中医药物进行治疗,或针对患者的疾病,选择中西医的结合治疗。本研究选择柴枣汤加减方式,能够显著提升治疗效果,而与艾司唑仑片进行结合治疗,能够起到良好的应用效果,甚至可能还会促使患者的病情痊愈,不再出现失眠的情况,对患者的生活以及工作产生相应的影响,具有一定的应用价值。
柴枣汤组成包括酸枣仁汤(加减)与龙骨牡蛎汤。酸枣仁汤运用在临床治疗失眠症、焦虑症、抑郁症、神经官能症等。柴胡与黄芩起到清化痰热作用,能够和解少阳;牡蛎能解毒治虚损;龙骨能养精神[9];大枣、桂枝及生姜均能协调营卫、健脾益气;茯苓和半夏均具有利水渗湿的作用;另外大黄可以解郁火、泻肝胃热,以达到邪气二便分消作用;黄芪具备补气作用,夜交藤能够养心安神,另外与酸枣仁、茯苓、知母、川芎组成酸枣仁汤,并辅以石菖蒲、桃仁、天竺黄、远志、琥珀粉,能够进一步提高清热除烦及养血安神作用[9]。因此,针对痰热内扰型失眠患者选择柴枣汤加减方式治疗,不仅能够起到安神的作用,还能够促进患者病情稳定,对患者的预后也起到相应的效果,具有显著治疗价值。
本研究结果显示,治疗组的临床治疗总有效率高于对照组(P<0.05);治疗后治疗组的 ISI 评分低于对照组(P<0.05);治疗后治疗组的PSQI评分低于对照组(P<0.05)。以上结果表明,在柴枣汤加减联合艾司唑仑片治疗痰热内扰型失眠患者后,能够有效改善患者的临床症状,提升患者的治疗效果,还能够有效保证患者的睡眠情况,达到相应的睡眠效果,从而有效缓解患者所出现的失眠情况,对患者的生活以及工作具有积极影响。
综上所述,柴枣汤加减联合艾司唑仑片治疗方法用于痰热内扰型失眠患者中效果显著,可以有助于改善患者的失眠严重程度指数,可以有效改善患者的睡眠质量,提高整体治疗效果,值得在临床工作中应用。

