超声评分法在胎盘植入性疾病严重程度预测中的应用价值
张 静,郎朝容
(1.彭水苗族土家族自治县中医院超声科,重庆 409699 ;2.丰都县人民医院超声医学科,重庆 408299)
胎盘植入(placental implantation)是指胎盘绒毛于孕早期穿入部分子宫壁肌层,严重者可侵及膀胱甚至直肠[1],是产科严重的并发症之一,可导致产妇大出血、休克、子宫穿孔、继发感染等,严重时可致其死亡[2]。多产、人工流产、引产、剖宫产、产褥感染、有子宫切开史、盆腔放疗史、前置胎盘、高龄等被认为是导致胎盘植入的高危因素[3]。2018 年,国际妇产科联盟(International Federation of Gynecology and Obstetrics,FIGO)将胎盘植入统称为胎盘植入性疾病(placenta accreta spectrum,PAS)[4],涵盖了胎盘从轻度到重度异常的整个范畴,同时发布了共识性指南[5-6],呼吁全球采用统一的疾病名称、分类及管理方法,以改善孕产妇的相关临床结局。PAS最早是由Luke 等[7]定义,包括异常胎盘黏附和侵袭性胎盘两大类别。依据绒毛侵入到子宫肌层深度的不同,从病理上将此类疾病分为以下3 种类型[8]:胎 盘 粘 连(adherent placenta accreta)、 胎 盘 植 入(placentalincreta)和胎盘穿透(placentalpercreta)。依据胎盘植入小叶的多少,可分为局部、部分或全部植入。但是,组织学上胎盘粘连、植入的深度并不一致,需要对胎盘附着部位子宫壁的全层进行组织分析,才能确定PAS 的病理类型[9]。同时,临床上大部分的PAS 孕产妇并不需要进行子宫切除。因此,临床实践中不可能将胎盘附着部位的子宫壁全层送病理检查。PAS 更多的是依靠临床诊断而不是病理诊断[9]。多数胎盘植入孕产妇无特异性临床表现,仅表现为胎儿娩出后胎盘不完整或胎盘无法自行娩出[10-11]。临床上可通过影像学检查来诊断胎盘植入。超声检查具有无创、无辐射等优势,目前被广泛应用于妇产科存在前置胎盘及胎盘植入危险因素孕产妇的产前筛查中[12]。然而,临床上关于是否可以将超声诊断单独作为胎盘植入的诊断标准还存在一定的争议[13-14]。本研究收集了100例疑似PAS 的孕产妇,旨在通过对比超声评分法与“金标准”(手术探查)之间的差异,探讨超声评分法在PAS 诊断中的预测价值,为PAS 的诊断和临床治疗提供依据。
1 资料与方法
1.1 一般资料
收 集2020 年1 月1 日 至2022 年6 月30 日 我 院妇产科收治的100 例疑似PAS 的孕产妇作为研究对象。其年龄为22 ~45 岁,平均年龄(30.56±6.21)岁;孕周为34 ~40 周,平均孕周(36.74±1.38)周;剖宫产次数为1 ~3 次,平均剖宫产次数(1.23±0.32)次。所有纳入本研究的孕产妇均知情同意且签署相关知情同意书,且其产前仅经超声检查诊断为疑似PAS。
1.2 方法
超声检查方法:取仰卧位,使用彩色多普勒超声诊断仪(美国GE VOLUSON E8)对孕产妇进行超声检查及诊断,凸阵探头的频率设置为1 ~5MHz,阴式探头的频率设置为5 ~9MHz。对孕产妇进行常规超过检查后,经腹部或阴式超声记录其胎盘的超声表现。
1.3 观察指标
对纳入研究的孕产妇进行产前超声检查,记录的信息包括:胎盘位置、胎盘厚度、胎盘内旋涡数目、最大旋涡大小、膀胱线、胎盘基底部血流、宫颈血窦及宫颈形态,评分项及评分细则如表1 所示。此外,孕产妇若有剖宫产史+1 分,有两次及以上剖宫产史+2分。得分≤5 为粘连型或无植入,6 ≤得分≤9 为植入型,≥10 为穿透型。
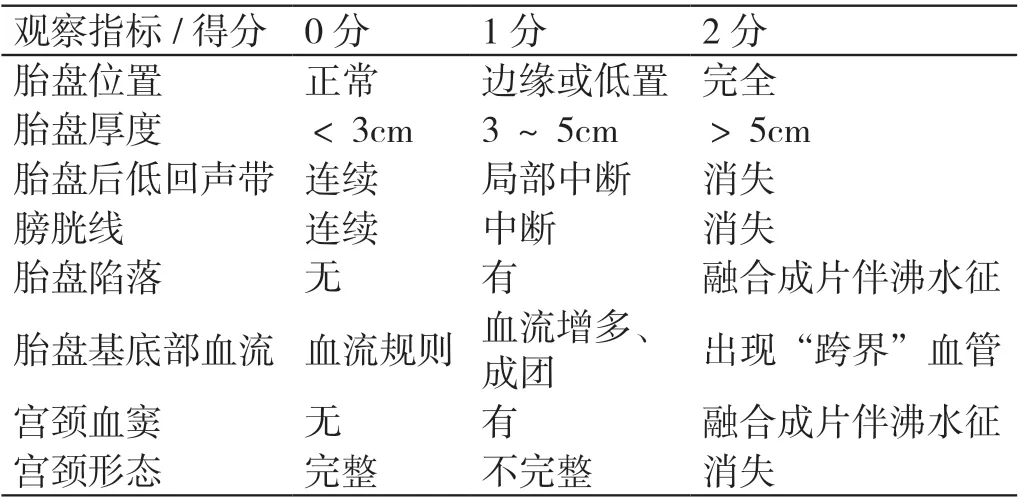
表1 胎盘植入超声评分量表
1.4 诊断标准
鉴于临床实践中操作的局限性,本文主要以手术探查作为诊断PAS 的“金标准”,包括对PAS 严重程度的分型诊断和分级诊断。PAS 的临床分型及分级标准见表2。

表2 PAS 的临床分型及分级标准
1.5 统计学分析
使用SPSS 22.0 统计学软件对数据进行处理,计数资料采用% 表示,行χ² 检验,2×2 联列表采用McNemar 检验P值,P<0.05 表示差异具有统计学意义。有序同属性RXC 联列表采用计算Kappa 值的方法检测一致性,Kappa 值<0.45,一致性差;0.45 ≤Kappa 值≤0.75,一致性好;Kappa 值>0.75,一致性极佳。采用受试者工作特征曲线(receiver operator characteristic curve,ROC)及曲线下面积(area under the ROC curve,AUC)评估诊断方法的准确性,AUC=0.5,无诊断价值;AUC 在0.5 ~0.7 之间,诊断具有一定的准确性;AUC 在0.7 ~0.9 之间,诊断的准确性高;AUC ≈1.0,最理想的诊断指标。
2 结果
2.1 两种方法诊断PAS 的结果
在本研究纳入的100 例孕产妇中,术前经超声评分法诊断为PAS 的有89 例,无PAS 的有11 例(超声评分法为0 分);经“金标准”诊断为PAS 的有87 例,无PAS 的有13 例。其中超声诊断正确的产妇有85 例(准确率达95.51%),两种方法的具体诊断结果如表3所示。两种方法诊断PAS 的准确性无明显统计学差异(McNemar 检测,P=0.687)。以上结果表明,在诊断孕产妇是否存在PAS 上,超声评分法相对于“金标准”无明显差异。
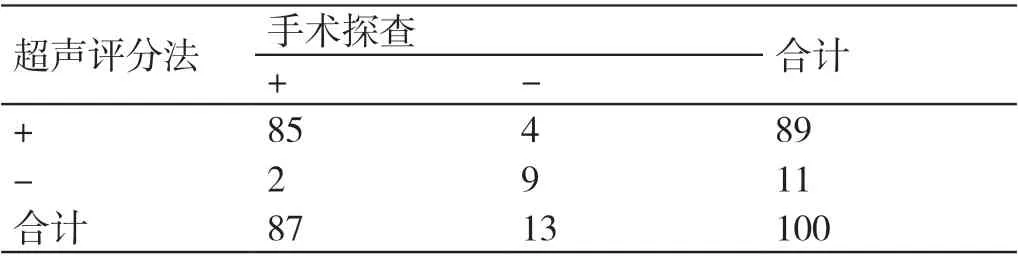
表3 两种方法诊断PAS 的结果(例)
2.2 两种方法诊断PAS 严重程度的结果
在两种方法均诊断为PAS 的85 例孕产妇中,术前超声评分法诊断:粘连型47 例、植入型27 例、穿透型11 例;“金标准”诊断:粘连型44 例、植入29 例、穿透型12 例。两种方法初步诊断PAS 严重程度的例数如表4 所示。超声评分法与“金标准”诊断PAS 严重程度的Kappa 值为0.880,P<0.001,说明两种诊断方法的一致性良好。以上结果说明,在初步诊断PAS 严重程度方面,超声评分法与“金标准”具有良好的一致性。
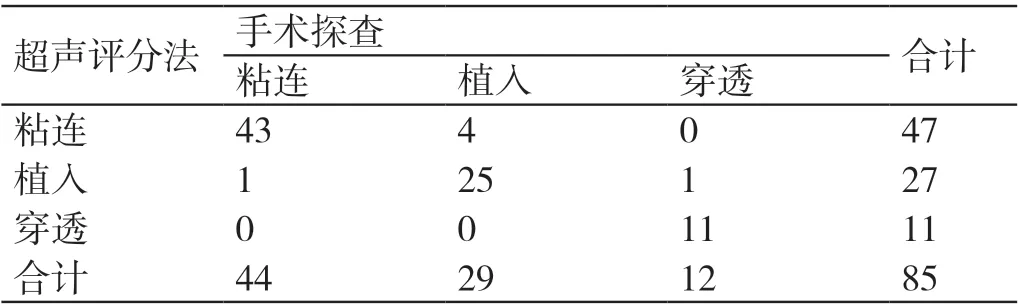
表4 两种方法诊断PAS 严重程度的结果(例)
2.3 术前超声评分法对应不同程度的PAS 分级
为了进一步评估术前超声评分法在诊断PAS 严重程度中的价值,我们统计了不同术前超声评分法得分的孕产妇对应的实际PAS 严重程度分级的人数,具体如表5 所示。
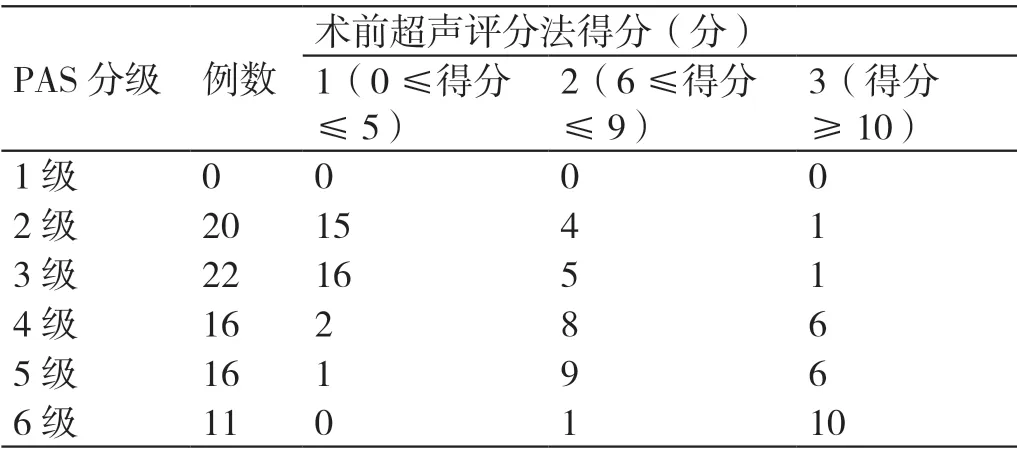
表5 术前超声评分法对应不同程度的PAS 分级(例)
2.4 术前超声评分法诊断不同严重程度PAS 的ROC 曲线及AUC
评估超声评分法对每一个PAS 分级的诊断准确性,如当评估超声评分法对PAS-1 的诊断准确性时,将所有的孕产妇分为“PAS-1 组”和“非PAS-1 组”,以此判断超声评分法对区分PAS-1 病变是否具有临床价值,并绘制ROC 曲线。以同样的方法判断PAS-2/3/4/5/6 级。结果表明,超声评分法诊断不同严重程度PAS(2 级到6 级)的AUC 分别为:0.755、0.754、0.656、0.683、0.881,表明超声评分法诊断不同严重程度PAS 的准确性不同,对PAS-2、PAS-3、PAS-6的诊断具有高准确性,而对PAS-4、PAS-5 的诊断具有较高的准确性。其中,诊断PAS-6 的准确性最高(AUC=0.881)。表明在诊断最严重的PAS 时,超声评分法的准确性较高,这与我们实际的统计结果具有高度的一致性。总体而言,超声评分法在诊断PAS 严重程度上具有较高的准确性,但也存在一定的差异性。具体如图1 所示。
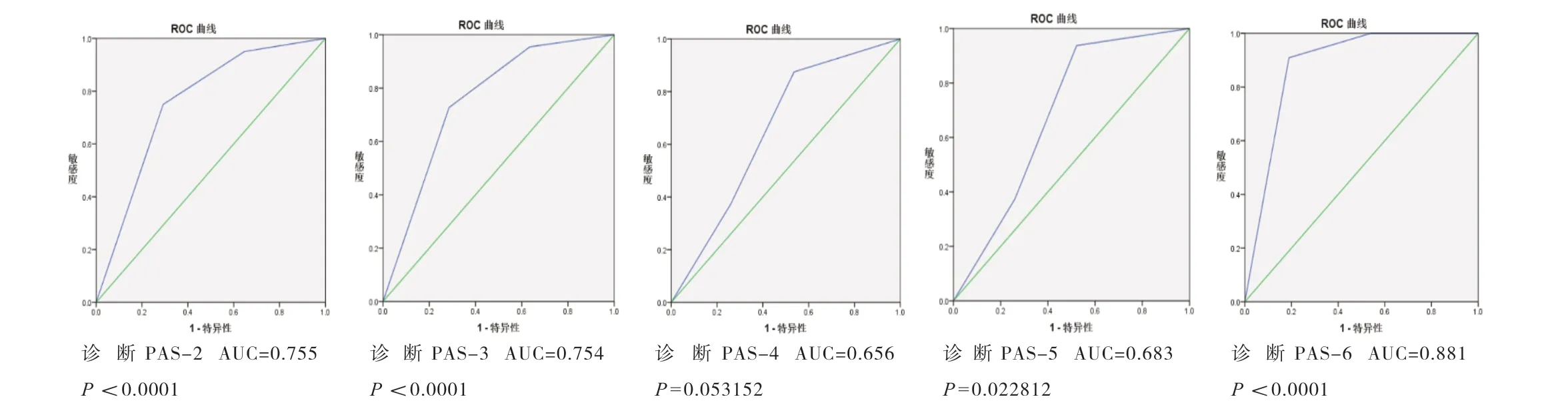
图1 术前超声评分法诊断不同严重程度PAS 的ROC 曲线及AUC
3 讨论
目前临床上关于PAS 的具体发病机制尚不明确,可能是由于子宫底蜕膜发育不良或局部缺损,造成胎盘与子宫底蜕膜间的正常间隙缺失,导致胎盘组织穿透子宫底蜕膜侵入肌层或穿透浆膜层及周围组织器官[15-16]。PAS 是造成孕产妇及胎儿死亡的重要原因。对于不同程度的PAS,临床上采取的治疗方式不同,粘连型多采用保守治疗,植入型和穿透型多采用手术治疗,病情危重的孕产妇甚至需要切除子宫[17]。因此,早期及术前准确诊断对于改善PAS 孕产妇的临床结局具有重要的意义。本文通过对2020 年1 月1 日至2022 年6 月30 日间收治的100 例疑似PAS 的孕产妇进行回顾性分析,对比超声评分法与“金标准”诊断方法之间的差异。首先我们对比了超声评分法与“金标准”之间对于诊断孕产妇是否存在PAS 的差异性,随后进一步对比了超声评分法与“金标准”之间对初步判断PAS 严重程度上的一致性,最后通过绘制ROC 曲线,评估了相对于“金标准”而言,超声评分法诊断不同级别PAS 的准确性。研究结果发现,超声评分法在诊断孕产妇是否存在PAS 上,与“金标准”之间没有明显差异(P>0.05);在初步诊断PAS 的严重程度上,超声评分法与“金标准”的一致性良好(Kappa=0.880,P<0.001);进一步诊断PAS 的不同严重分级时,超声评分法表现为高准确性,但是对于不同级别的PAS,该方法的诊断准确性存在差异。
超声检查操作简单易行,是目前临床上诊断PAS的主要影像学方法。但是针对超声检查是否可以单独用于诊断PAS 尚存在一定的争议。因此,在判断孕产妇是否存在PAS 及PAS 的严重程度方面,部分研究人员建议将超声检查与MRI 检查联合使用,以提高诊断的准确性,降低容错率[18]。本研究结果表明,超声评分法可以单独作为诊断孕产妇是否存在PAS 的方法,但是对于PAS 严重程度的诊断准确性存在差异,对PAS-2、PAS-3 诊断准确性的AUC 处于0.7 ~0.8之间,对PAS-4、PAS-5 诊断准确性的AUC 小于0.7,对PAS-6 诊断准确性的AUC 大于0.8,这种差异可能就是目前临床上关于超声诊断PAS 存在争议的地方。对于PAS 这类可危及孕产妇及胎儿生命的疾病,在临床工作中要求诊断方法应具有高准确性和可重复性。超声评分法对于诊断不同严重程度的PAS 存在差异,对于PAS-4 级别以上的孕产妇,往往需要转诊到有丰富PAS 处理经验的多学科管理团队处救治[19]。因此,对于PAS 孕产妇而言,超声评分法及超声检查具有一定的局限性。同时,我们可以看到的是,超声评分法诊断PAS-6 准确性的AUC 为0.892。说明当胎盘植入极其严重时,单用超声评分法就可以很好地诊断出来。然而实际临床工作中,这类孕产妇的数量是较少的,更多的是介于PAS-2 ~PAS-5 之间的孕产妇。因此,超声评分法在诊断PAS 严重程度方面临床应用价值有限。但不可否认的是,作为一种对于孕产妇而言经济、安全、有效的检查方法,超声检查在临床上仍是不可或缺的。
综上所述,超声评分法对于诊断不同严重程度PAS 的科学性和临床价值均有限,在实际的临床工作中,对于疑似PAS 的孕产妇,临床医师不应将超声检查作为诊断标准,应仔细询问病史,并结合MRI 检查等多种方法来进一步评估孕产妇的实际情况,并作出积极的处理。

