中药灌肠辅助治疗慢性阻塞性肺疾病合并呼吸衰竭的临床研究
魏燕斌,江瑞来,陈铃,黄晓城
丽水市第二人民医院呼吸及危重症医学科,浙江丽水 323000
慢性阻塞性肺疾病(chronic obstructive pulmonary disease,COPD)是全球主要的死亡原因之一,2018 年我国成人肺部健康调查结果显示,≥20 岁人群COPD 的患病率为8.6%,≥40 岁为13.7%,≥60 岁已超过27.0%,估算我国COPD 患者数近1 亿[1]。呼吸衰竭为COPD 急性加重或持续进展的结果,是导致COPD 患者死亡的主要原因。无创正压通气是目前临床治疗COPD 合并呼吸衰竭的常见手段,但该治疗手段可能引起误吸、呕吐、腹胀等并发症[2-3],延长患者的通气时间,发生呼吸机依赖致脱机延迟[4]。COPD 属中医学“喘证”“肺胀”等范畴,肺与大肠相表里,肺气不利则大肠传导失司,反之,大肠壅滞可使肺气不降,进而出现咳、喘、痰诸症,形成恶性循环[5]。采用下法+活血祛瘀法,运用中药灌肠联合无创正压通气可治疗本病[6-7]。然本病缠绵难愈,日久易反复,若治法只注重泄下、活血,行气而不补气,则虚不得补,仍难治本。
1 资料与方法
1.1 一般资料
回顾性选取2020 年7 月至2022 年7 月丽水市第二人民医院收治的COPD 合并呼吸衰竭患者103例为研究对象,根据治疗方法不同分为参照组(n=51)和灌肠组(n=52)。参照组患者男33 例,女18 例;年龄56~83 岁,平均(63.59±4.42)岁;COPD 病程2~26 年,平均(10.37±1.25)年。灌肠组患者男36 例,女16 例;年龄59~81 岁,平均(64.13±4.79)岁;COPD 病程1~27 年,平均(10.44±1.23)年。两组患者的一般资料比较差异均无统计学意义(P>0.05)。所有患者在治疗前均签署知情同意书。
1.2 纳入与排除标准
纳入标准:①COPD的西医诊断符合《慢性阻塞性肺疾病基层诊疗指南(2018 年)》[8],且合并Ⅱ型呼吸衰竭[动脉血氧分压(arterial partial pressure of oxygen,PaO2)<60mmHg(1mmHg=0.133kPa),动脉血二氧化碳分压(arterial partial pressure of carbon dioxide,PaCO2)>50mmHg];中医诊断符合《慢性阻塞性肺疾病中医证候诊断标准(2011 版)》[9]中痰热壅肺证;②年龄56~83 岁,性别不限;③完成疗程,临床资料齐全。排除标准:①符合有创机械通气指征者;②通气治疗前已存在肺部感染、腹胀者;③心、肝、肾功能不全及造血系统疾病;④合并恶性肿瘤,其他疾病致肺功能下降者;⑤对中草药过敏或过敏性体质者。
1.3 方法
参照组患者给予对症治疗(抗感染、解痉、祛痰、纠正水电解质与酸碱失衡、糖皮质激素、营养支持等)+无创正压通气治疗:伟康BiPAP Harmony无创呼吸机,S/T 模式,呼吸频率预设12~18 次/min,根据患者耐受与血气监测结果调整吸气末正压(预设8~10cmH2O)与呼气末正压(预设4cmH2O),根据血氧饱和度(保持在90%以上)调节氧流量(预设5L/min),治疗时间3~6h,每日1~3 次。灌肠组患者在参照组治疗的基础上采用涤痰通腑、益气活血方灌肠辅助治疗,组方:生大黄25g、厚朴30g、茯苓35g、瓜蒌35g、葶苈子35g、黄芪50g、丹参50g,药材提供与煎制均由中药房完成,150ml/袋,预热至37℃左右,每日灌肠1 次,保留30min。两组患者的疗程均为7d。
1.4 观察指标
①临床症状:症见咳嗽、喘息、咯痰、呼吸困难、便秘、腹胀[9],0、1、2、3 分分别对应无、轻。中、重,评分分值范围0~18 分,分值越高表示症状越严重。②动脉血气指标:治疗前后PaO2、PaCO2水平。③肺功能:治疗前后第1 秒用力呼气容积(forced expiratory volume in one second,FEV1)、用力肺活量(forced vital capacity,FVC)及FEV1/FVC。④炎症因子:治疗前后抽取患者清晨空腹静脉血,采用酶联免疫吸附测定法检测 C 反应蛋白(C-reactive protein,CRP)、降钙素原(procalcitonin,PCT)水平。⑤记录两组患者治疗中误吸、呕吐、腹胀的发生情况与气管插管率、撤机成功率、机械通气时间及病死率。
1.5 统计学方法
采用SPSS 21.0 软件对数据进行处理分析。计量资料以均数±标准差(±s)表示,比较采用t检验;计数资料以例数(百分率)[n(%)]表示,比较采用χ2检验。P<0.05 为差异有统计学意义。
2 结果
2.1 两组患者治疗前后的临床症状评分比较
治疗前,灌肠组与参照组患者的临床症状评分分别为(14.27±1.63)分、(14.53±1.70)分,比较差异无统计学意义(t=0.792,P=0.430);治疗后,灌肠组与参照组患者的临床症状评分分别为(6.17±0.74)分、(9.26±1.10)分,较治疗前均有所降低,且灌肠组患者的临床症状评分显著低于参照组(t=16.695,P<0.001)。
2.2 两组患者治疗前后的动脉血气指标比较
治疗前,两组患者的PaO2、PaCO2比较差异均无统计学意义(P>0.05);治疗后,两组患者的PaO2高于本组治疗前,PaCO2低于本组治疗前,且灌肠组患者的PaO2显著高于参照组,PaCO2显著低于参照组(P<0.05),见表1。
表1 两组患者治疗前后的动脉血气指标比较(±s,mmHg)
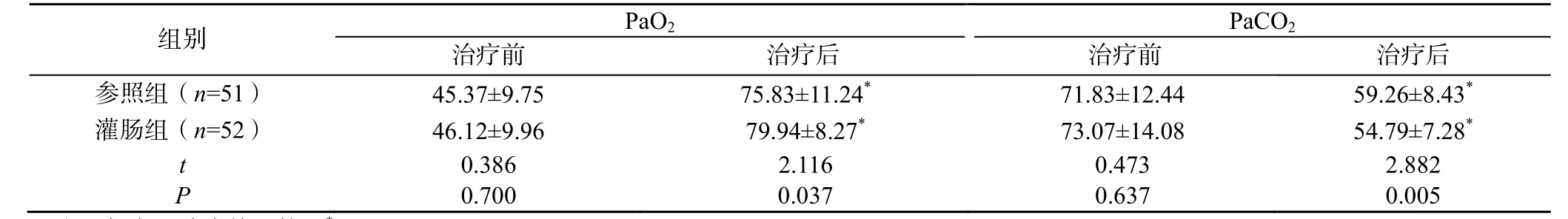
表1 两组患者治疗前后的动脉血气指标比较(±s,mmHg)
注:与本组治疗前比较,*P<0.05;1mmHg=0.133kPa
2.3 两组患者治疗前后的肺功能比较
治疗前,两组患者的肺功能比较差异无统计学意义(P>0.05);治疗后,两组患者的FEV1、FVC、FEV1/FVC 均高于本组治疗前,且灌肠组患者的FEV1、FVC、FEV1/FVC 显著高于参照组(P<0.05),见表2。
表2 两组患者治疗前后的肺功能比较(±s)
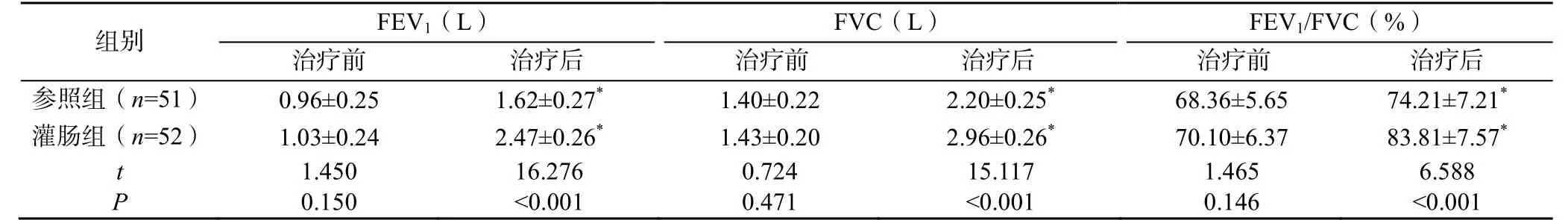
表2 两组患者治疗前后的肺功能比较(±s)
注:与本组治疗前比较,*P<0.05
2.4 两组患者治疗前后的炎症因子比较
治疗前,两组患者的炎症因子水平比较差异无统计学意义(P>0.05);治疗后,两组患者的CRP、PCT 水平均低于本组治疗前,灌肠组患者的CRP、PCT 均显著低于参照组(P<0.05),见表3。
表3 两组患者治疗前后的炎症因子比较(±s)
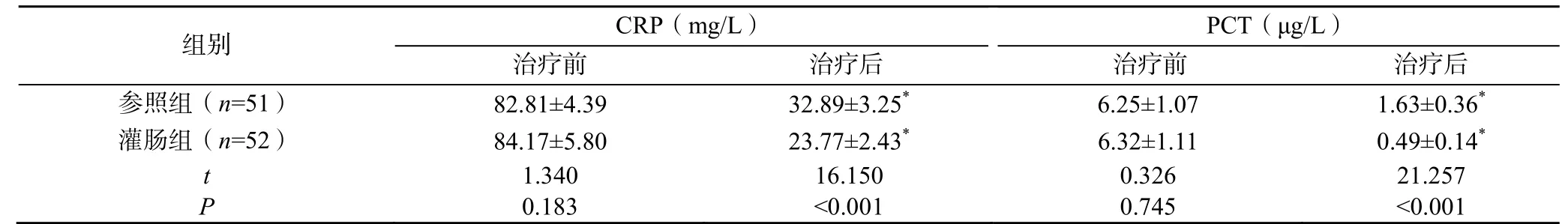
表3 两组患者治疗前后的炎症因子比较(±s)
注:与本组治疗前比较,*P<0.05
2.5 两组患者的并发症及机械通气相关指标比较
灌肠组患者的并发症总发生率、气管插管率均显著低于参照组,机械通气时间显著短于参照组,撤机成功率显著高于参照组(P<0.05);两组患者的病死率比较差异无统计学意义(P>0.05),见表4。
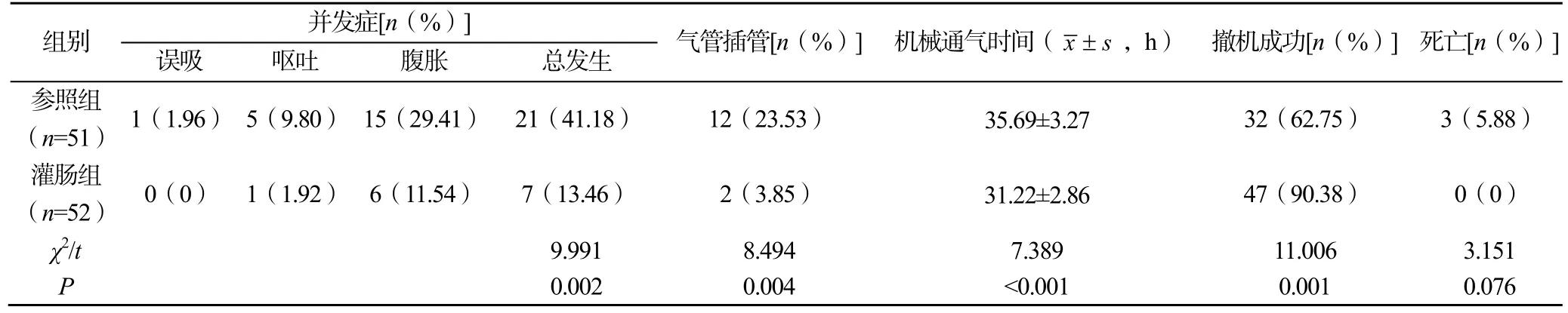
表4 两组患者的并发症及机械通气相关指标比较
3 讨论
无创正压通气是目前临床治疗COPD 合并呼吸衰竭的主要手段之一,具有较多应用优势,但也存在一定缺陷[10-11]。研究显示,排痰障碍、呕吐物误吸是无创正压通气治疗COPD 合并呼吸衰竭失败的危险因素[12];杨文林等[13]研究发现,胃肠胀气是直接导致无创正压通气失败的常见原因。当前临床处理方案多为规范化操作、积极治疗原发病与预防肺部感染、缩短机械通气时间等[14],虽有一定效果,但并未降低呼吸机依赖的整体发生率。故应在无创正压通气治疗的基础上辅助其他治疗手段以提升效果。
COPD 属中医学“喘证”“肺胀”等范畴,中医认为COPD 合并呼吸衰竭多由呼吸系统疾病迁延失治、痰瘀互结、正气损耗亏虚、外邪乘虚而入所致,久病失治,反复发作。病位在肺,与脾、肾相关,病因不外先天禀赋不足,烟酒过度,年老体弱,或劳累过度,或情志失畅[15]。中医学从病因病机、证候、传变等角度对COPD 合并呼吸衰竭进行探讨,但基本均是围绕痰、瘀、虚、热、饮展开[16]。中医认为肺与大肠相表里,肺失和降则大肠传导失司、干结不通,反之大肠传导通畅,有利于肺气肃降。故采用保留灌肠法治疗,药液进入肠道,吸收后输送入肺,达到治疗目的,符合“病在上者下取之”的治病理论。
从发病根源来看,COPD 合并呼吸衰竭因脏腑气虚,久病致正气耗伤,若感受外邪则病势重笃。本研究所用涤痰通腑、益气活血方中生大黄、厚朴同为君药,主荡涤肠胃,攻积导滞,消痰平喘;茯苓健脾渗湿,可截断“生痰之源”;瓜蒌清热化痰,润燥通便,可增强大黄、厚朴通腑消痰之功;葶苈子开泄肺气之壅闭,合厚朴可加强降气平喘之功;黄芪合茯苓可补益脾肺之气兼防通利过度,丹参助大黄活血祛瘀。诸药合用,不仅涤痰通腑,且益气活血。本研究结果显示,治疗后灌肠组患者的临床症状评分、血气指标、肺功能、炎症因子指标均优于参照组,提示涤痰通腑、益气活血方灌肠辅助治疗COPD 合并呼吸衰竭可改善患者的临床症状、动脉血气指标与肺功能,下调炎症因子,提升呼吸机治疗效果并减少相关并发症的发生。涤痰通腑、益气活血方具有通导大便,荡涤实热,攻逐寒积、水饮,祛瘀,补气扶正等作用。
本研究中两组患者的病死率比较差异无统计学意义,分析原因可能与无创正压通气本身较好的治疗效果有关,且本研究所纳入样本量较少,可能对结果产生影响。后续有必要开展前瞻性研究,扩大样本量,纳入更多客观指标,进一步证实与丰富研究成果。
综上所述,涤痰通腑、益气活血方灌肠辅助治疗COPD 合并呼吸衰竭可改善患者的临床症状、动脉血气指标与肺功能,下调炎症因子,提升呼吸机治疗效果并减少相关并发症的发生。

