EARS计划在结直肠癌外科患者中的应用效果分析
陈华 刘洋 蒋才建
结直肠癌为多发疾病,是临床常见的消化系统恶性肿瘤。近年来,受多种因素的影响,包括生活压力逐渐增大、生活方式不断改变等,导致结直肠癌发病率呈逐年增长的趋势,对患者机体健康,甚至生命安全均产生严重威胁[1]。迄今为止,根治性手术是国内外公认的最有效的结直肠癌治疗方法。尽管该手术应用价值显著,但术后并发症发生率较高,对患者身体康复及疾病预后等均产生消极影响[2-3]。因此,为加快患者康复速度,临床需对相关治疗高度重视。快速康复(enhanced recovery after surgery,ERAS)的基本理念是一种新型干预措施,该计划的实施主要是通过优化围手术期治疗,最大限度减少围手术期应激反应、手术创伤,保障患者安全,预防术后并发症,减轻患者家庭和社会经济负担,实现患者身心健康[4-5]。本研究选择结直肠癌外科患者150例进行分析,研究快速康复的可行性,旨在帮助患者快速康复及预后,现报道如下。
1 资料与方法
1.1 一般资料
选择2020年7月1日—2022年3月1日常德市第一人民医院普通外科结直肠癌患者150例为研究对象,采用随机数字表法将患者分为两组:研究组(传统开腹手术+EARS计划)、对照组(传统开腹手术)。研究组75例,男40例,女35例,年龄35~85岁,平均(60.35±0.12)岁;文化水平:初中及以下、高中及以上分别为33例、42例。结直肠癌分期采用TNM分期(tumor node metastasis)系统:Ⅰ、Ⅱ、Ⅲ、Ⅳ期分别为30例、25例、15例、5例;体质量23.25~25.70 kg,平均(23.89±0.15) kg;肿瘤最大直径3.79~8.33 cm,平均(6.25±1.25) cm。对照组75例,男42例,女33例。年龄36~84岁,平均(60.28±0.11)岁。文化水平:初中及以下、高中及以上分别为31例、24例、16例、4例。结直肠癌分期:Ⅰ、Ⅱ、Ⅲ、Ⅳ期分别为29例、24例、16例、6例;体质量23.27~25.72 kg,平均(23.92±0.16)kg;肿瘤最大直径3.78~8.39cm,平均(6.30±1.30) cm。两组一般资料比较,差异无统计学意义(P>0.05),具有可比性。本研究经医院医学伦理委员会批准同意,入组者均自愿签署知情同意书。
纳入标准:均确诊为结直肠癌;无放、化疗经历;临床资料完整;远处脏器侵犯;患者及家属均自愿配合;常规检查无肿瘤相邻。
排除标准:存在手术相关禁忌证;期间参与其他相关研究者;重大疾病史、过敏史;依从性差;自身免疫性疾病;中途退出研究;既往有腹部手术经历者;血液疾病;凝血功能异常者;智力、意识、语言障碍者;其他恶性肿瘤;严重脏器病变者(肝、肾、骨髓等);精神疾病;术前镇痛史、近期输血史、激素治疗史;有免疫抑制剂使用史。
1.2 方法
对照组:给予传统开腹手术。观察患者病情,加强对生命体征的监测。术前1 d,指导患者术前2 h禁水,术前6 h禁食,未进行常规机械性肠准备。患者进入手术室后,立即进行常规消毒、放置毛巾、全身麻醉,术前保持截石体位。首先根据肿瘤的位置确定分离程度,分离应避免肿瘤的挤压。术中对患者进行目标导向液体治疗(采用预热床垫或加温毯做好保温治疗),术中核心体温>36℃,尿量保持:4~5 mL/(kg·h)。
研究组:在对照组传统开腹手术治疗的基础上,实施EARS计划,成立EARS干预小组:(1)选择常德市第一人民医院治疗经验丰富、沟通能力强的医护人员成立治疗干预小组,包括:结直肠肿瘤科医师1名、康复科医师1名、主管护师1名、护士长1名、护士6名。定期组织小组培训,重视对小组成员进行EARS理念培训,加强其对相关知识的认知,进而更好的落实EARS计划,最大限度满足患者合理需求,提升治疗质量。(2)手术前1 d,做好患者及家属的健康知识教育,详细介绍手术安全性,帮助患者增加对相关医务人员的信任,确保手术顺利进行。加强对患者的心理疏导,帮助患者改善抑郁、焦虑、紧张等状况,减轻患者的心理压力,防止应激反应的发生。个性化教育是ERAS成功的独立预后因素。医务人员应在术前以口头和书面形式向患者及家属介绍促进康复的各种建议,缓解患者的焦虑,让患者理解和配合,促进快速康复。术前进行机械性肠造口准备,根据身体情况选择肠造口准备方法,口服抗生素。(3)术前2 h禁食;若患者无糖尿病史,建议术前2 h饮用含12.5%碳水化合物的饮料400 mL,可缓解饥饿、口渴,降低术后高血糖的发生率。(4)抗菌药物的预防性使用:若手术时间超过3 h,超过所用药物半衰期的2倍,或成人失血量超过1 500 mL,手术中应及时加用单剂抗生素进行预防性抗血栓治疗。多模式防治术后恶心,呕吐;术中监测体温,可采用预加温、提高手术室室温、使用加温毯、暖风机、液体加温装置等措施维持患者术中中心体温>36℃;优先使用腹腔镜等微创技术完成结直肠手术;鼓励患者术后早期下床活动。对于高危患者积极进行干预有助于提高肺功能及对手术的耐受性;实施目标导向性输液,限制液体输入;制订具有可操作性的出院标准,以保障患者安全。
1.3 观察指标
比较两组术后住院天数、首次下床活动时间、进食时间、排便时间、排气时间;对两组炎症因子水平(采用酶联免疫吸附测定,按试剂盒说明书实施相关操作)进行分析。具体为:肿瘤坏死因子-α(tumor necrosis factor-α,TNF-α)、白细胞介素-6(interleukin 6, IL-6)、血清C-反应蛋白(C-reactive protein,CRP)水平;计算两组并发症发生情况;临床疗效标准[6],显效:患者炎症因子指标状况得到有效改善,症状消失;有效:炎症因子及症状表现显著改善;无效:炎症因子及症状无变化甚至加重。治疗总有效率=(显效+有效)例数/总例数×100%。
1.4 统计学方法
采用SPSS 22.0统计学软件对数据进行分析,计数资料以n(%)表示,采用χ2检验,计量资料以(±s)表示,采用t检验,P<0.05为差异有统计学意义。
2 结果
2.1 两组临床指标比较
对照组术后住院时间、首次排气时间、首次下床时间、进食时间、排便时间均长于研究组,差异有统计学意义(P<0.05)。见表1。
表1 两组临床指标比较(d,±s)
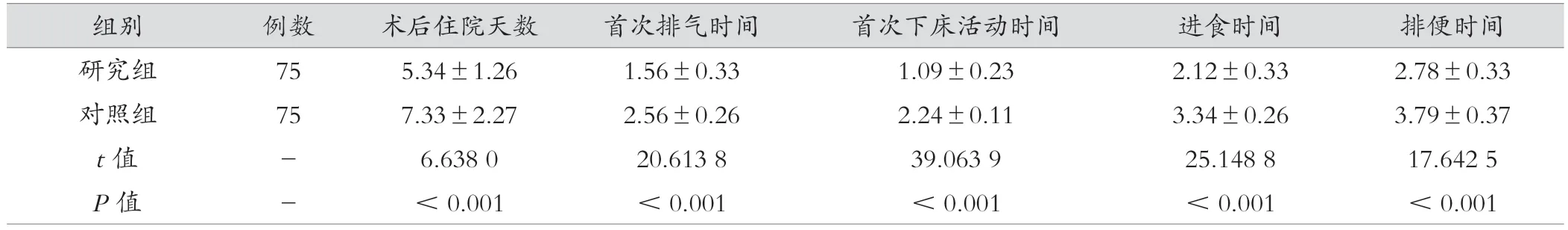
表1 两组临床指标比较(d,±s)
组别 例数 术后住院天数 首次排气时间 首次下床活动时间 进食时间 排便时间研究组 75 5.34±1.26 1.56±0.33 1.09±0.23 2.12±0.33 2.78±0.33对照组 75 7.33±2.27 2.56±0.26 2.24±0.11 3.34±0.26 3.79±0.37 t值 - 6.638 0 20.613 8 39.063 9 25.148 8 17.642 5 P值 - <0.001 <0.001 <0.001 <0.001 <0.001
2.2 两组患者炎症因子指标状比较
治疗后对照组TNF-α、IL-6、CRP水平均低于研究组,差异有统计学意义(P<0.05)。见表2。
表2 两组患者炎症因子指标比较(±s)
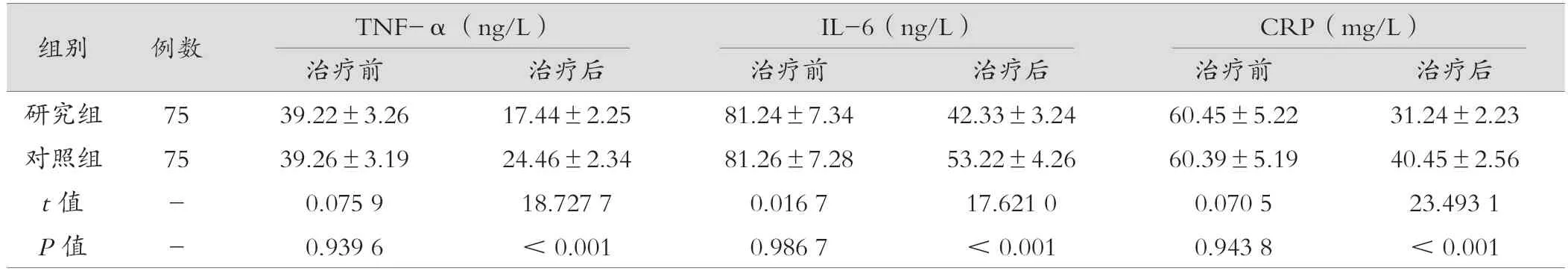
表2 两组患者炎症因子指标比较(±s)
组别 例数 TNF-α(ng/L) IL-6(ng/L) CRP(mg/L)治疗前 治疗后 治疗前 治疗后 治疗前 治疗后研究组 75 39.22±3.26 17.44±2.25 81.24±7.34 42.33±3.24 60.45±5.22 31.24±2.23对照组 75 39.26±3.19 24.46±2.34 81.26±7.28 53.22±4.26 60.39±5.19 40.45±2.56 t值 - 0.075 9 18.727 7 0.016 7 17.621 0 0.070 5 23.493 1 P值 - 0.939 6 <0.001 0.986 7 <0.001 0.943 8 <0.001
2.3 两组患者并发症发生情况比较
研究组患者并发症发生率低于对照组,差异有统计学意义(P<0.05)。见表3。
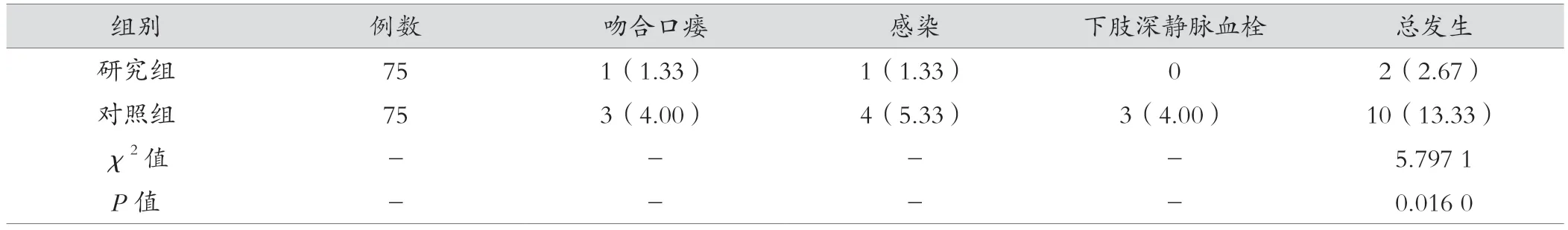
表3 两组患者并发症发生率比较[例(%)]
2.4 患者治疗总有效率比较
两组治疗有效率分别为86.67%、98.67%,对照组低于研究组,差异有统计学意义(P<0.05)。见表4。
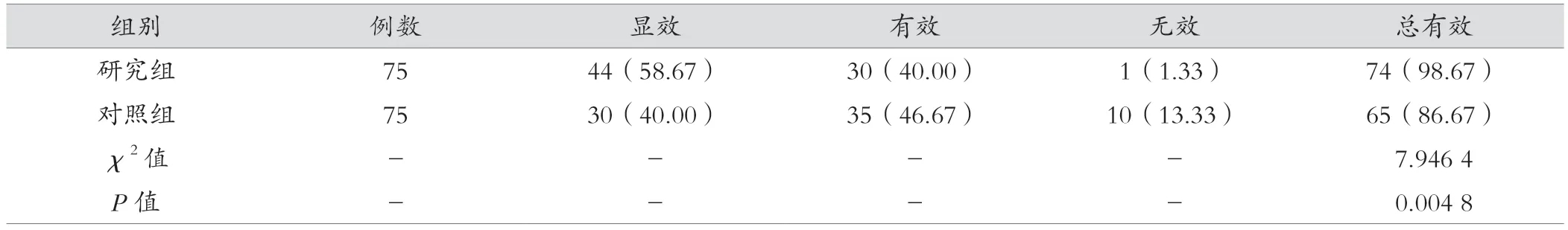
表4 两组治疗有效率比较[例(%)]
3 讨论
结直肠癌发病率高,患者易出现营养不良,增加术后风险,降低疾病治疗效果的同时,对患者机体健康产生不利影响,甚至危及生命[7]。目前,临床关于该疾病的治疗主要以手术为主,对疾病治疗具有积极意义[8-9]。结直肠癌患者在根治性切除后出现并发症的发生率较高,降低疾病预后,不利于患者生活质量的提升[10-11]。因此,如何改善患者的预后、降低并发症的发生率,是临床研究的重点。
以往对结直肠癌根治术患者围手术期术前常规留置导尿管、引流管、胃管(术后1周甚至更长时间内拔除)。术后严格限制活动和饮食,卧床休息。越来越多的循证医学证据表明,上述措施并不能有效促进患者康复,甚至可能引发并发症,常见并发症包括感染、肠麻痹、下肢深静脉血栓等,不利于患者康复。EARS旨在通过实施一系列围手术期治疗干预,来缩短恢复时间、降低术后并发症的风险、减轻疼痛,加快疾病恢复进程[12-13]。与传统的围手术期干预相比,EARS计划的实施可以降低术后并发症的风险,显著缩短住院时间,降低患者经济及心理压力[14-15]。目前,临床上关于EARS改善结直肠癌患者术后生活质量的研究较多,EARS是一种循证方法,通过优化各种围手术期措施来改善预后,是一种科学合理的干预措施,可以有效降低患者身心创伤性应激反应,对术后并发症的预防具有积极意义[16]。综上所述,EARS计划应用效果显著。值得临床应用推广。

