弯角与单侧PVP治疗骨质疏松性椎体压缩骨折的疗效比较
王 继,夏子茗,薛 鸿,唐 成
柳州市中医医院脊柱骨科一病区,广西 柳州 545001
骨质疏松性椎体压缩骨折(osteoporotic vertebral compression fracture,OVCF)指骨质疏松症患者椎体骨密度和骨质量下降及骨强度降低情况下经轻微外力或无明显外力作用下发生的脊柱椎体(包括颈椎、胸椎、腰椎)骨折,其主要症状为腰背疼痛,存在明显的活动受限,严重影响患者的健康及生活质量[1]。临床上治疗OVCF的传统术式主要包括后路椎弓根内固定术和伤椎置钉固定,但其手术创伤大、失血多,且失败率较高,临床应用有限[2-3]。与传统手术比较,微创手术治疗OVCF具有创伤小、效果佳、卧床时间短等优势,若患者满足微创手术适应证,临床上医师通常建议进行微创手术治疗。单侧经皮椎体成形术(percutaneous vertebroplasty,PVP)治疗OVCF具有创伤小及缓解疼痛快等优点,但仍有一定的局限性,如骨水泥分布欠佳、骨水泥渗漏率较高、术中易形成空腔影响骨水泥注入速度等[4-5]。鉴于单侧PVP术式的局限性,研究人员对PVP术式进行了改进,穿刺时利用弯角针进行穿刺,即弯角PVP,以求改善骨水泥分布、降低骨水泥渗漏,但关于弯角PVP治疗OVCF的疗效尚需进一步研究予以证实。本研究回顾性分析2019年2月—2021年8月柳州市中医医院脊柱骨科收治OVCF患者150例,从围术期指标、并发症等方面对单侧PVP与弯角PVP治疗OVCF的效果进行比较,并对骨水泥渗漏的影响因素进行分析,以期为OVCF的临床治疗术式的选择提供参考。
临床资料
1 一般资料
纳入标准:(1)年龄>18岁,符合OVCF的临床诊断标准[6];(2)凝血功能正常,术前常规检查提示无手术禁忌证[7];(3)骨密度T值<-2.5;(4)骨折至手术时间<3d;(5)单节段胸腰椎骨折;(6)椎体后壁完整,椎弓根和椎体后方未见病变;(7)认知功能良好能正常沟通。排除标准:(1)相关创伤史及对骨水泥过敏;(2)重要脏器严重受损;(3)近期有感染史;(4)由于身体状况差,手术不耐受。
本组OVCF患者150例,男性46例,女性104例;年龄51~82岁,平均66.0岁;骨折至手术时间:平均(2.2±0.7)d;伤椎分布:T716例,T816例,T926例,T1254例,L123例,L215例;骨密度T值:平均-(2.84±0.26);致伤原因:重物砸伤59例,摔倒伤73例,其他18例。根据手术方式分为弯角PVP(弯角组,77例)和单侧PVP(单侧组,73例),两组一般资料比较差异无统计学意义(P>0.05)。见表1。本研究经笔者医院医学伦理委员会审核批准[2019伦(审)LZ0112002]。
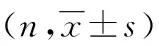
表1 两组患者一般资料比较
2 手术方法
弯角组:采用弯角PVP术进行治疗。心电监护下患者取俯卧位(用枕头垫高胸部、髂嵴及两小腿,使患者腹部处于悬空状态),术区常规消毒铺巾,采用C型臂X线机(JXC6000B型,南京杰雄医疗装备有限公司)定位伤椎椎弓根位置,采用1%的利多卡因局麻,手术床呈35°左右,让患者脊柱处于过伸状态,轻按伤椎棘突数次使伤椎复位,经C型臂X线机透视定位,标记好伤椎椎弓根体位置。在标记处先采用直穿刺针进行单侧椎弓根穿刺,穿刺过程中实时C型臂X线机透视,当穿刺针抵达椎体1/4处时退出穿刺针。然后置入弯角导向器并送入弯角疏导管,导管头部抵达椎体中线的对侧时停止并将导管内芯撤出,保留骨水泥输送管以便注入骨水泥。采用退针法多点连续注入Mendec骨水泥(国械注进20163131169,Tecres S.p.A,意大利),注入完毕后采用C型臂X线机透视观察骨水泥弥散情况,观察骨水泥稍硬化后拔出导管,常规缝合穿刺伤口后用无菌贴敷盖,患者在手术结束后观察下肢活动及生命体征10min,无异常后转至病房。术后患者必须在病房卧床8h观察是否有不适表现,待患者无不适应表现后可在辅助工具协助下下床进行活动锻炼,术后均给予骨质疏松常规治疗,患者遵医嘱进行康复锻炼。
单侧组:采用单侧PVP进行治疗。术前准备、伤椎复位方法、体位、麻醉同弯角PVP组,经C型臂X线机透视定位伤椎椎弓根位置并做好标记,采用直穿刺针于标记处进行单侧穿刺,穿刺针到达椎弓根后在C型臂X线机透视下确保针到达椎体前中1/3交界处,针尖过矢状中线,取出针芯,注入提前准备好的Mendec骨水泥(国械注进20163131169,Tecres S.p.A,意大利)。在C型臂X线机透视下观察骨水泥弥散情况。骨水泥弥散接近椎体后壁时停止注入,透视观察骨水泥凝固情况,待骨水泥稍硬化后拔出导管,缝合穿刺部位并用无菌贴敷盖,观察患者下肢活动并监测生命体征,无异常则转至病房。术后处理同弯角PVP组。
3 观察指标
两组围术期指标具体包括手术时间(患者于手术台开始穿刺至手术结束所用时间)、骨水泥注入量、术中透视次数、术中出血量、术后住院时间。
术前,术后3、6个月采用视觉模拟评分(visual analogue scale,VAS)评价疼痛缓解情况、Oswestry功能障碍指数(Oswestry dysfunction index,ODI)评价功能恢复情况、Cobb角评价椎体压缩缓解情况,术后1d观察两组骨水泥分布情况。VAS:0~10分,得分越高表示疼痛越强烈[8]。ODI:共10个问题,每个问题6个选项,分别对应0、1、2、3、4、5分,满分50分,得分越高表示病情越严重[9]。Cobb角:通过X线片,沿上端椎的上终板和下端椎的下终板各画一条直线,两线的夹角即Cobb角,Cobb角越大提示椎体压缩越严重[10]。骨水泥分布情况:对患者进行CT检查,骨水泥均匀分布于椎体双侧前2/3,并同时分布于椎体中央时,视为骨水泥分布合理[11]。
注入骨水泥后C型臂X线机透视观察是否有骨水泥渗漏情况,术毕观察采用CT平扫及三维重建影像资料观察是否发生骨水泥渗漏,当骨水泥泄露至椎体骨皮质或上下终板外时判断为发生骨水泥渗漏[12]。
术后两组患者均随访≥6个月,每月进行电话随访1次,每3个月患者回院门诊复查1次,每次随访时观察并记录两组再骨折、感染、伤口延迟愈合等并发症。
4 统计学分析
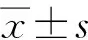
结 果
1 围术期指标比较
弯角组术中透视次数少于单侧组(P<0.05),手术时间、术后住院时间短于单侧组(P<0.05);两组患者术中出血量、骨水泥注入量比较差异无统计学意义(P>0.05)。见表2。
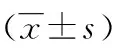
表2 两组患者围术期指标比较
2 VAS、ODI及Cobb角比较
两组患者术前,术后3、6个月VAS、ODI比较差异无统计学意义(P>0.05);VAS、ODI术后3个月较术前显著降低(P<0.05),术后6个月较术后3个月显著降低(P<0.05)。两组患者术前Cobb角比较差异无统计学意义(P>0.05);术后3、6个月Cobb角较术前显著降低(P<0.05),弯角组Cobb角小于单侧组(P<0.05)。见表3。
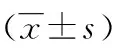
表3 两组患者VAS、ODI及Cobb角比较
3 骨水泥分布情况、术后并发症比较
弯角组骨水泥分布合理率为94.8%,高于单侧组的80.8%(P<0.05);弯角组骨水泥渗漏率为3.9%,低于单侧组的15.1%(P<0.05);其他并发症的发生率比较差异无统计学意义(P>0.05)。见表4。本研究中14例骨水泥渗漏,9例经神经营养和脱水治疗后改善,5例手术治疗后改善;7例再骨折患者中,经全面检查后,3例经非手术治疗后骨折愈合,4例行经皮椎体后凸成形术后骨折愈合;5例感染患者经积极抗感染治疗后好转;2例伤口延迟愈合患者经加强营养、改善局部血液循环治疗后伤口愈合。
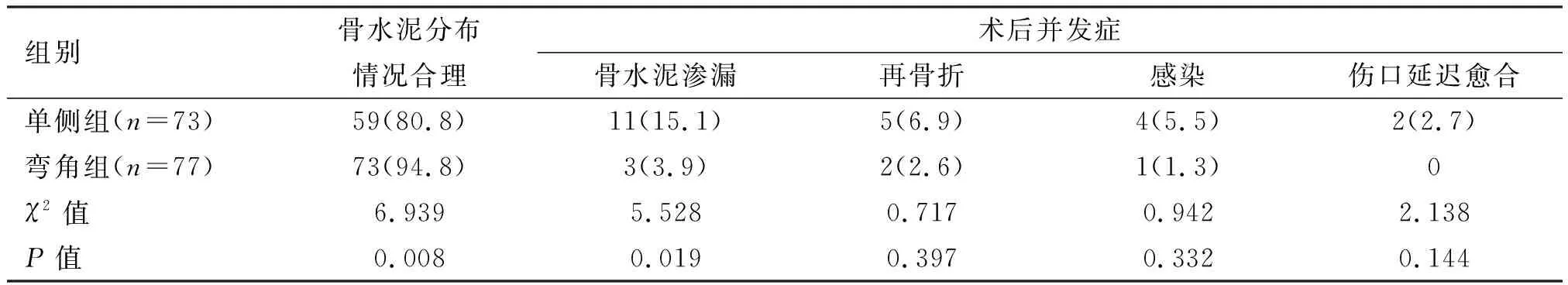
表4 两组患者骨水泥分布情况、术后并发症发生率比较[n(%)]
4 骨水泥渗漏的影响因素的单因素分析
骨水泥渗漏与骨皮质完整性、骨水泥注入量、术式有关(P<0.05),与年龄、性别、伤椎位置、骨折至手术时间、致伤原因无关(P>0.05)。见表5。
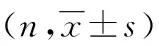
表5 渗漏组与未渗漏组临床资料比较
5 骨水泥渗漏的影响因素的多因素Logistic回归分析
以是否发生骨水泥渗漏为因变量(未发生=0,发生=1),以骨皮质完整性(完整=0,破损=1)、骨水泥注入量(以所有研究对象均值进行分层,<3.67=0,≥3.67=1)、术式(弯角PVP=0,单侧PVP=1)为自变量进行多因素Logistic回归分析,结果显示骨皮质破损(OR=1.748,95%CI=1.104~2.766)、骨水泥注入量≥3.67mL(OR=1.937,95%CI=1.218~3.079)、单侧PVP(OR=1.805,95%CI=1.157~2.818)是骨水泥渗漏的影响因素(P<0.05)。见表6。典型病例见图1、2。
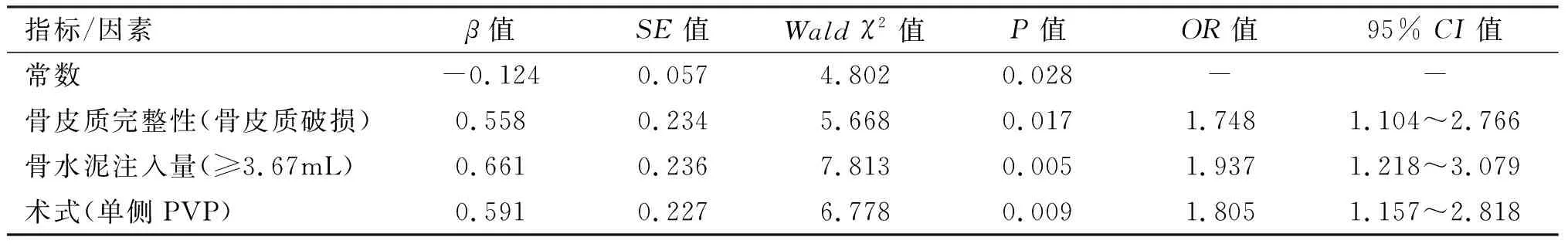
表6 骨水泥渗漏的影响因素的多因素Logistic回归分析
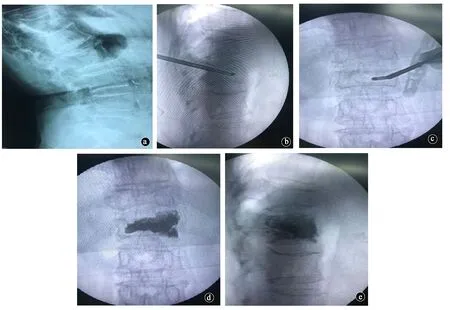
图1 患者女性,72岁,摔倒致L1椎体压缩性骨折入院,行弯角PVP治疗。a.术前X线片示L1椎体压缩性骨折;b、c.术中穿刺正侧位穿刺位置良好;d、e.术后骨水泥弥漫良好
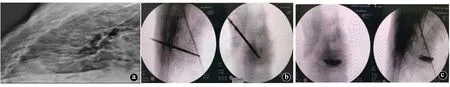
图2 患者男性,78岁,重物砸伤导致T7椎体压缩性骨折入院,行单侧PVP治疗。a.术前X线片示T7椎体压缩性骨折;b.术中穿刺正侧位示穿刺位置良好;c.术后正侧位示骨水泥弥漫良好
讨 论
PVP手术具有创伤小、术中出血量少、有效缓解患者疼痛及恢复脊柱活动等优势[13-14],已经被公认为是治疗OVCF的经典微创手术。然而采用PVP治疗OVCF患者,骨水泥渗漏发生率较高一直是困扰学界的重点问题。对于PVP治疗OVCF骨水泥渗漏的问题,临床上对PVP术式进行了多次改良,首先由传统的双侧穿刺改良为单侧穿刺,但仍无法显著降低骨水泥渗漏的发生率[15-16]。研究人员将直穿刺针改良为弯角穿刺,即弯角PVP,但关于弯角PVP能否有效降低骨水泥渗漏的问题,尚需大量临床研究予以证实。本研究就此比较分析了单侧PVP与弯角PVP治疗OVCF的临床疗效,并对骨水泥渗漏的影响因素进行分析。
本研究显示相对单侧PVP,弯角PVP手术时间更短,术中透视次数更少,其原因可能是弯角穿刺装置的镍钛合金材料具有良好的弹性,手术中可以直向穿刺导管远端角为支点到达目标区域,减少透视次数、缩短手术时间[17-18]。弯角组术后住院时间更短,其原因可能是由于弯角PVP术中骨水泥分布情况更为良好,术后恢复快。术后3、6个月,两组患者VAS和ODI较术前显著降低,但两组患者比较差异不明显,说明单侧PVP和弯角PVP两种术式均能有效减轻患者的疼痛,改善伤椎功能。术后3、6个月两组患者Cobb角较治疗前均显著改善,且弯角PVP的改善程度更佳,其原因可能是弯角针具有更好的回弹特性,加上穿刺特性可使相邻椎体应力尽可能平衡,进而获得更良好的Cobb角恢复效果[19-20]。本研究显示弯角组骨水泥分布合理率高于单侧组,骨水泥渗漏率低于单侧组,表明弯角PVP治疗OVCF骨水泥分布更加合理,能够有效降低骨水泥渗漏的发生风险,其原因可能是单侧PVP以直筒推注方式注入骨水泥,受到穿刺角度的影响,导致骨水泥弥散性不佳,分布合理性差;而弯角PVP在椎体扩开了一条连续弧形通道,加上骨水泥注射方式的合理性使得骨水泥分布更合理,进而有效降低了术后骨水泥渗漏的发生风险。两组其他并发症的发生率比较差异不明显,表明弯角PVP治疗OVCF的安全性良好,不会增加术后并发症的发生风险[21-22]。
多因素结果显示,骨皮质破损、骨水泥注入量≥3.67mL、单侧PVP是骨水泥渗漏的影响因素。骨水泥渗漏是OVCF治疗中的危险并发症,直接影响了手术治疗效果。理论上无论是单侧PVP还是弯角PVP,术中均存在骨水泥渗漏的风险,如骨水泥稀稠度、推注力度及推注量不当、患者伤椎破损情况严重[23]等。本研究中患者均采用同一标准的骨水泥,因此骨水泥稀稠度对骨水泥渗漏的影响可不做分析。骨水泥的液态属性使其具有顺隙而行的特性,其更倾向于顺着空洞的骨折间隙、穿刺轨道进行弥散[24-25],单侧PVP更有利于骨水泥顺穿刺通道流动,更容易发生骨水泥渗漏。骨皮质破损显露了骨折间隙,增加了骨水泥渗漏风险。弯角PVP的弯角穿刺,一定程度上可以阻止骨水泥向穿刺轨道弥散,进而降低骨水泥渗漏的风险。另外,施术者推注时的用力强度和推注速度也会对骨水泥的弥散造成影响[26-27],若推注力度过大,则可能导致骨水泥过快弥散造成骨水泥渗漏,弯角PVP中采用退针法多点连续注射,更有利于术者掌握注射力度,降低骨水泥渗漏风险。随着骨水泥注入量的增大,椎体内压力也会升高,过高的压力也是骨水泥渗漏的危险因素[28],因此骨水泥注入量也是骨水泥渗漏的影响因素。临床治疗OVCF推荐采用弯角PVP治疗,施术者应科学把握骨水泥推注力度和骨水泥注入量,选择退针法折射为宜。
综上所述,与单侧PVP比较,弯角PVP治疗OVCF可减少术中透视次数、缩短手术时间,且骨水泥分布更加合理,在改善椎体压缩、减少骨水泥渗漏等方面具有明显优势。在采用单侧PVP或弯角PVP治疗OVCF中,骨皮质完整性、骨水泥注入量、术式是骨水泥渗漏的影响因素,临床上应给予充分重视。
作者贡献声明:王继:研究设计、实施研究、文章撰写与审核;夏子茗、薛鸿:分析试验数据,统计学分析;王继:资料搜集整理,文章修改;唐成:研究设计

