行为转变理论饮食护理对胃癌术后患者营养状况及预后的影响
赵世洁 朱梅
胃癌为消化系统常见的一种恶性肿瘤,手术是其主要治疗手段,可有效切除肿瘤病灶,延长患者生存期限。但胃癌术后患者存在机体代谢改变、胃肠道切除或改道、胃液丢失等问题,可引发营养不良。相关研究显示[1-2],约40.0%~80.0%的胃癌术后患者存在营养不良,营养不良不仅影响后续抗肿瘤治疗计划的顺利实施,而且降低患者的生存质量。因此,近年来临床上不断强调胃癌患者的饮食护理。以往临床上多实施常规饮食指导,难以满足患者机体营养需求。基于行为转变理论(TTM)的饮食护理以行为转变理论为指导,引导患者逐步形成、维持健康饮食意识与行为,可为患者提供充足的营养支持[3-4]。近年来,TTM饮食护理逐渐被广泛应用于临床干预中,但在胃癌术后干预中的应用研究相对较少,尚未建立胃癌术后的TTM饮食护理模式,本院肿瘤内科近年来将基于TTM的饮食护理应用于胃癌术后患者中。
1 对象与方法
1.1 研究对象
选取2020年1月—2022年1月在本院肿瘤内科治疗的胃癌术后患者100例为研究对象,纳入条件:符合《中华医学会胃癌临床诊疗指南(2021版)》[5]中的诊断标准,且已成功接受手术治疗;预计生存期限>6个月;年龄>18岁,且<70岁;能独立阅读,认知、沟通能力正常。排除条件:出现严重手术并发症;肿瘤确定或怀疑肝脏转移;近期经历其他重大精神创伤;合并精神疾病;卧床,不可自主活动;近期接受白蛋白、血浆输注治疗。按照组间基本特征均衡可比的原则分为对照组和观察组,各50例。对照组中男28例,女22例;年龄38~65岁,平均51.50±7.54岁;手术方式:21例接受远端胃切除术,17例接受近端胃切除术,12例接受全胃切除术。观察组中男27例,女23例;年龄39~65岁,平均52.00±7.52岁;手术方式:20例接受远端胃切除术,18例接受近端胃切除术,12例接受全胃切除术。两组患者性别、年龄及手术方式比较差异无统计学意义(P>0.05)。本研究通过了医院医学伦理会审批,患者均知情同意并签字。
1.2 护理方法
1.2.1 对照组 展开常规护理,包括介绍胃癌术后康复的相关知识,包括合理饮食、规律运动、定期复查等,指导患者合理选择食物,并展开心理干预,予以安抚与鼓励、介绍预后良好病例等方式增强康复信心。
1.2.2 观察组 在对照组基础上展开基于TTM的饮食护理。
(1)无意图期饮食护理:实施全面的胃癌术后饮食健康宣教,通过饮食健康教育讲座、饮食健康教育宣传册、面对面宣教等方式介绍胃癌术后饮食知识,包括注意事项、常见食物营养成分、胃癌术后饮食原则与要求等,使患者形成健康饮食意识。
(2)意图期饮食护理:评估患者营养状态,了解其营养需求、饮食习惯、饮食自主管理能力等,与患者共同制订饮食行为改变计划,鼓励其自主进行饮食管理。
(3)准备期饮食护理:胃癌术后发放饮食指导手册,指导患者自行阅读,并通过视频、图片等方式介绍每日能量计算方法、体质量管理方法、每日食物总份数计算方法等。
(4)行动期饮食护理:依据患者病情、营养状况、饮食习惯等制订针对性营养方案,确定每日能量需求量、每日食物总份数、不同能量食物交换份数分配,指导患者依据同类热卡替换原则对食谱进行替换,保持多样化膳食。首先,注意术后合并症,预防倾倒症候群,忌食牛奶、高碳水化合物、糖等食物,鸡蛋、瘦肉等高蛋白食物可适当食用,同时,日常饮食中将液体、固体食物分开进食,间隔0.5~1 h,尽量采用半卧位、坐位进食,并遵医嘱补充铁剂、维生素等;其次,坚持少食多餐原则,食物烹饪以蒸煮为主,烹调软烂,减少食物中的粗纤维含量,进食速度宜缓,食物不宜过硬、过烫、过粗糙;最后,以营养丰富、可提高免疫力的食物为主,如山药、薏米,牛肉、鸡肉等,有贫血者可适量食用蜂蜜、香蕉、荠菜等,有恶心呕吐者可多食橘子、柚子、无花果、梨等食物,禁止食用发霉变质、高盐、刺激性强的食物,少食或不食熏烤、腌制食物。
(5)维持期饮食护理:定期随访患者至术后6个月,了解其饮食方案实施情况、机体营养状况等,依据此动态调整饮食方案,期间注意及时肯定患者饮食行为,予以正面评价,使其能够坚持维持健康饮食行为。
1.3 观察指标
(1)营养知识水平:干预前后,通过消化系统肿瘤患者知识-态度-行为问卷(DCNKAPQ)调查两组患者营养知识水平。问卷包括营养知识(条目17个)、营养态度(条目5个)、营养行为(条目8个),营养知识维度各条目回答正确计1分,不回答或回答错误计0分,营养态度、营养行为各条目行Linket 0~4分计分,得分越高,营养知识水平更高[6]。
(2)机体营养水平:干预前后,采集两组患者空腹静脉血液标本,通过酶联免疫吸附法检测血清前白蛋白(PAB)、血清白蛋白(ALB)水平。同时,干预前、后,通过患者主观营养评估法(PG-SGA)评价其营养状况,体质量丢失[7],依据近1个月体质量丢失情况计0~4分;疾病与年龄,年龄≥65岁计1分;恶性肿瘤计1分 ;代谢应激状态、体格检查依据程度计0~3分。总分0~1分为A级,表示营养良好,2~8分为B级,表示中度或可疑营养不良,≥9分为C级,表示严重营养不良。
(3)预后情况:干预后,采用胃癌患者生活质量调查问卷(QLQ-STO22)评价两组患者预后情况,问卷包括吞咽困难(条目4个)、胃部疼痛(条目4个)、呃逆(条目3个)、饮食受限(条目4个)、焦虑(条目3个)、口干(条目1个)、味觉(条目1个)、身体外观(条目1个)、脱发(条目1个)9个维度,各条目行Likert 1~4分评分,得分越高,生活质量越差[8]。
1.4 数据分析方法
采用SPSS 20.0统计学软件对数据进行分析,计量资料采用“均数±标准差”表示,组间均数比较进行t或t’检验;等级资料组间构成比较采用秩和检验。以P<0.05为差异有统计学意义。
2 结果
2.1 两组患者营养知识水平评分比较
干预前,两组DCNKAPQ各维度评分比较,差异无统计学意义(P>0.05);干预后,观察组DCNKAPQ各维度评分均高于对照组,组间比较差异具有统计学意义(P<0.05),见表1。
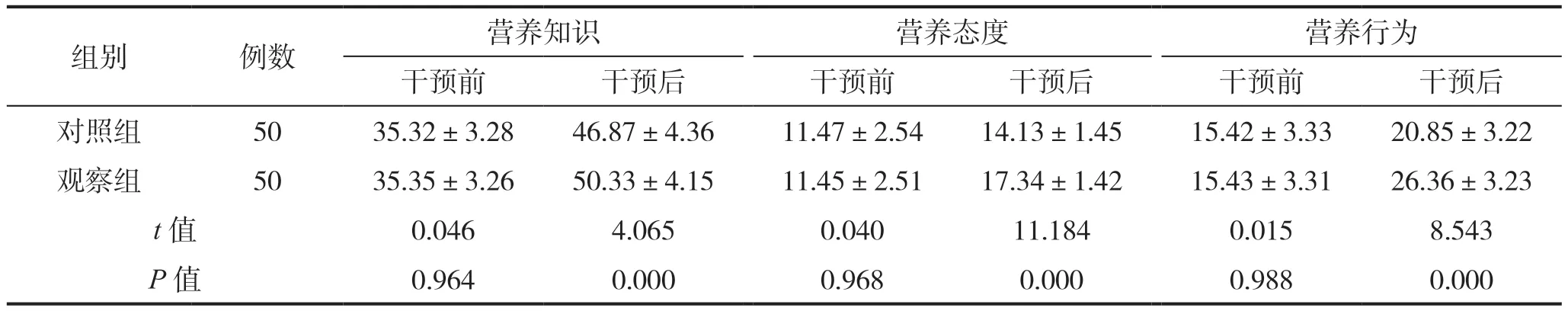
表1 两组患者营养知识水平评分比较(分)
2.2 两组患者机体营养状况比较
干预前,两组的PAB、ALB水平对比,差异无统计学意义(P>0.05);干预后,观察组PAB、ALB水平均比对照组高,组间比较差异具有统计学意义(P<0.05),见表2。两组干预前的PG-SGA营养状态比较,差异无统计学意义(P>0.05);干预后,观察组PG-SGA营养状态优于对照组,组间比较差异具有统计学意义(P<0.05),见表3。

表2 两组患者机体营养状况比较
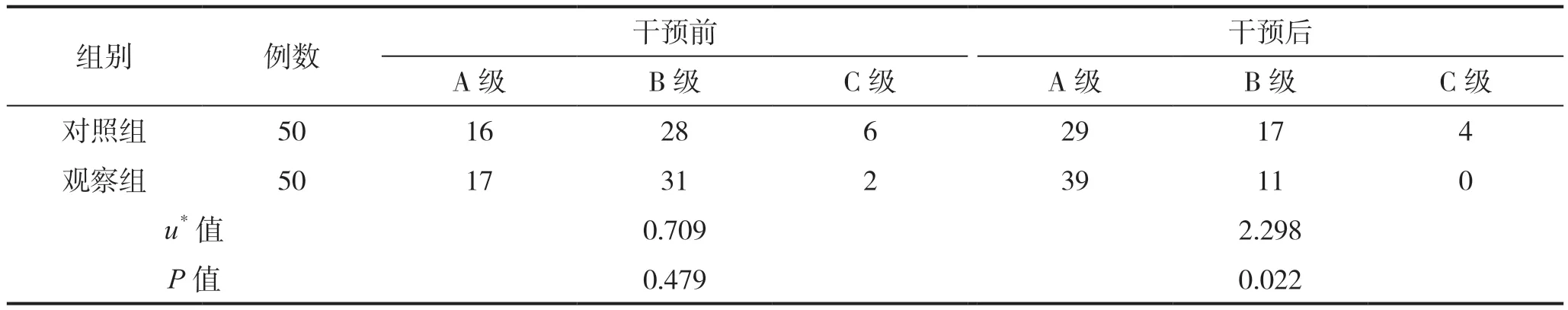
表3 两组PG-SGA营养状态比较
2.3 两组预后情况比较
干预后,观察组的QLQ-STO22各维度评分均比对照组低,组间比较差异具有统计学意义(P<0.05),见表 4。
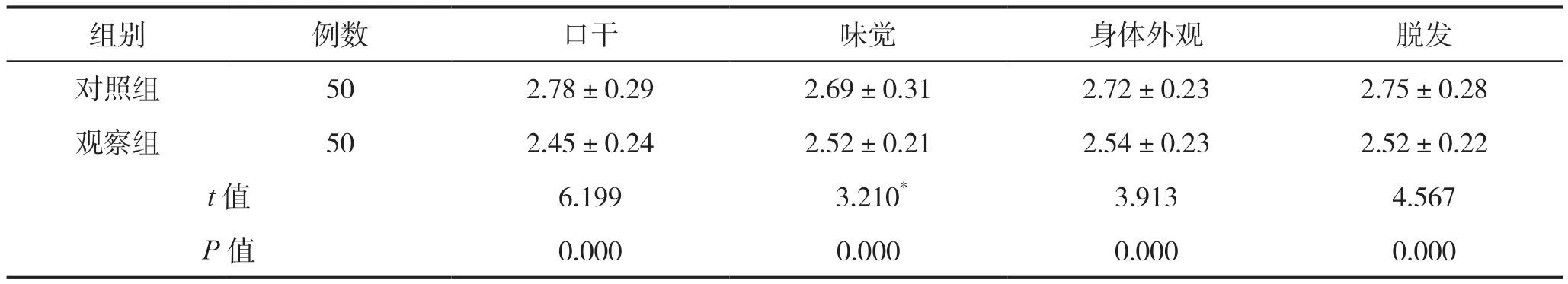
续表
3 讨论
胃癌在恶性肿瘤中发病率居于第5位,病死率居于第3位,手术是当前最为有效的治疗方法,但手术导致的胃肠道切除、胃液丢失等可直接引发营养消化、吸收障碍,致使患者出现营养不良[9]。不仅如此,大部分胃癌术后患者需接受化疗,而化疗药物产生的毒副作用可引发恶心呕吐、腹泻、厌食等不良反应,加重营养不良[10]。胃癌术后患者发生营养不良可导致机体免疫功能降低,增大肿瘤扩张、感染风险,并影响治疗计划的顺利实施,从而引发不良预后[11-12]。因此,临床上应不断提升对胃癌术后营养状态的关注程度,通过制订个体化、专业化饮食指导,使患者积极转变饮食行为,以满足其长期营养需求,进一步改善预后。
基于TTM的饮食护理融入TTM理念,将患者饮食行为转变分作无意图期、意图期、准备、行动、维持5个阶段,通过实施意识提高、情感唤起、关系帮助等护理,使患者逐渐形成并维持利于健康的饮食行为方式[13]。本次研究将此护理应用于胃癌术后患者中,结果显示,观察组干预后DCNKAPQ各维度评分比对照组高,PAB、ALB水平也较对照组高,且干预后观察组PG-SGA营养状况优于对照组,提示对胃癌术后患者实施基于TTM的饮食护理可有效提升其营养知识水平,并进一步改善营养状况。基于TTM的饮食护理在无意图期对患者展开全面的胃癌术后饮食健康宣教,可使患者健康饮食意识初步形成;意图期通过实施营养状态、饮食自主管理能力等评估,并共同制订饮食计划,可促进患者饮食转变意识与行为形成;准备期通过发放胃癌术后饮食指导手册,并介绍每日能量计算方法、体质量管理方法等,可丰富患者饮食管理知识储备;行动期通过制订针对性饮食方案,指导患者保持多样化膳食,详细介绍适宜多食、应忌食或少食的食物,并讲解饮食原则、烹饪原则等,可促进患者形成健康的饮食行为;维持期则通过随访、动态调整饮食方案,及给予患者鼓励及肯定,可督促其维持健康饮食行为。通过以上各个阶段饮食护理的实施,患者掌握了正确且全面的胃癌术后饮食知识,主动调整自身饮食行为,减少不良饮食习惯,减轻肠胃负担,促进营养物质有效摄取与消化,从而达到有效改善其营养状况的效果。
胃癌术后患者存在胃肠道重建问题,可直接影响消化吸收功能,加之患者饮食知识匮乏,盲目忌口或进补,可增加营养不良风险,降低其生存质量[14]。基于此,研究认为胃癌术后干预应有营养师参与,通过实施针对性饮食干预,改善患者的营养状态及预后[15]。本次研究中,观察组干预后QLQ-STO22各维度评分均比对照组低,提示基于TTM的饮食护理应用于胃癌术后患者中可有效改善其预后。基于TTM的饮食护理无意图期注重健康饮食意识的重建与培养,意图期注重巩固其健康饮食意识,并促进饮食行为转变初步形成,准备期注重饮食转变计划实施的准备,行动期则注重健康饮食行为的实施,维持阶段注重健康饮食行为的维持。通过基于TTM饮食护理使患者得到专业、规范的饮食照护,并主动转变饮食行为方式,维持健康的饮食行为,促进其营养状况改善,减轻营养不良对患者生理、心理产生的不良影响,从而促进其预后。
综上所述,基于TTM的饮食护理应用于胃癌术后患者中可有效改善其营养状况及预后,然而,此次研究存在样本量少、未纳入更多客观性指标等不足,后续需进一步增加样本量及观察指标,以客观探讨基于TTM的饮食护理在胃癌术后患者中的应用价值。

