肺泡灌洗液宏基因组对重症支原体肺炎患儿的诊断和治疗分析
宋延刚 陈雪 孙合圣
肺炎支原体(mycoplasma pneumonia,MP)是一种常见的病原微生物,10%~40%的儿童社区获得性肺炎病例由MP引起[1]。近年来,支原体引起的重症肺炎呈逐渐增多趋势,且常有其他细菌、病毒及真菌的混合感染,易合并多种肺外系统受累等严重并发症[2]。特别是在患儿中,支原体及多种病菌的检出率和检出度至关重要。为提高该效率,本研究对重症肺炎支原体肺炎患儿进行肺泡灌洗液病原学宏基因检测及病原体检测;两组患儿在常规病原学检测的基础上给予纤维支气管镜灌洗病原学宏基因检测及病原体检测。根据检测结果给予针对病原体的相应治疗。选取2020年4月—2021年4月于阳光融和医院儿科住院患儿300例重症支气管肺炎患儿,探讨纤维支气管肺泡灌洗液宏基因组分析对重症支原体肺炎患儿治疗的诊断价值并进行治疗分析。通过肺泡灌洗联合宏基因组分析提高肺炎支原体所致严重肺炎检出率,提高临床症状的改善率和不良反应发生率。文章的研究结果为重症支原体肺炎患儿的诊断和治疗后期标准制定提供了借鉴内容。
1 资料与方法
1.1 一般资料
选取2020年4月—2021年4月于阳光融和医院儿科住院,临床症状、体征及胸部X线均符合第7版《诸福棠实用儿科学》[3]中重症肺炎诊断标准的患儿为研究对象,患儿监护人签署知情同意书。本研究由医院伦理委员会批准开展。排除标准:(1)既往有先天性心脏病、先天性呼吸道疾病或免疫功能低下等基础疾病的患儿。(2)对阿奇霉素过敏或者头孢曲松过敏的患儿。(3)入院前已经应用免疫球蛋白、激素等治疗的患儿。选取300例进入本研究,患儿年龄为0~14岁,其中男142例,女158例。全部病例在无差异的吸痰、雾化支持等综合治疗措施的基础上进行随机分组,观察组150例患儿行肺泡灌洗液(metagenomics next generation sequencing,mNGS)+免疫球蛋白M(immunoglobulin M,IgM)检测,对照组150例患儿行血清支原体IgM抗体检测。患儿基本临床信息,两组患儿年龄、性别比例、血常规(white blood cell count,WBC)、C- 反应蛋白(C-reactive protein,CPR)及血清铁指标差异无统计学意义(P>0.05),可对比,见表1。IgM抗体一般在感染后4~5 d出现,3~4周后达到高峰,持续1~3个月甚至更长,可作为近期感染的诊断标准。

表1 两组患儿一般资料比较
1.2 方法
两组全部患儿均进行常规治疗,应用头孢曲松钠(中国台湾泛生制药厂股份有限公司,国药准字:HC20150030,2.0 g)60~ 80 mg/(kg·d),1次 /d静脉滴注。在常规治疗的基础上,观察组mNGS检测阳性患儿和对照组IgM检测阳性患儿给与阿奇霉素(美国Pfizer Inc.,国药准字:H20140685,规格:0.5 g)静脉滴注 10 mg/(kg·d),1次/d,共5 d一疗程,停4 d后给予第二疗程。入院时抽取患儿3 mL空腹静脉血,2 h内进行检测,采用胶体金MP-IgM试剂盒(珠海丽珠试剂有限公司,50人份/盒)进行检测。阳性检测线出现,则该患儿为支原体IgM抗体阳性。
对照组行IgM抗体检测及病原体检测;观察组行IgM+纤维支气管镜肺泡灌洗术:在对照组基础上,在征得患儿家长的同意,并给予完善的告知及知情的情况下,给予纤维支气管镜肺泡灌洗术进行诊断,同时给予完善宏基因检测及病原体检测。
肺泡灌洗液病原体mNGS检测:纤维支气管肺泡灌洗液采集由临床医生按光学纤维支气管镜操作规程进行。患儿局麻后,纤维支气管镜被插入左肺舌段的支气管,顶端在支气管分支开口,缓慢加入37℃灭菌生理盐水,每次40 mL,总量200 mL。注液后以-13.3~-19.95 kPa(-100~-150 mmHg)负压吸出。儿科患儿只能灌入1.5 mL/kg,儿童的回收量约为10 mL;最后从回收液中取出3 mL以上样本,放入无菌管中,旋紧盖子,即刻送检进行常规病原体检测和mNGS检测。提取DNA,通过DNA片段化,末端修复,接头连接和PCR扩增构建DNA文库,然后进行测序。在mNGS分析中,使用TIANamp Micro DNA试剂盒(TIANGEN,DP316)按照说明书直接从300 μL样本中提取DNA。提取的DNA经超声破碎,得到200~300 bp的片段。DNA文库通过末端修复接头构建,并对提取的DNA进行聚合酶链反应扩增。在高通量二代测序仪(BGISEQ-100,华大基因平台上测序的DNA文库使用Agilent 2100进行质量控制。去除低质量和短(长度<35 bp)读数,将测序数据与人类参考基因组(hg19)进行比对,以使用Burrows-Wheeler比对去除人源序列。其余数据通过同时比对四个微生物基因组数据库进行分类,包括病毒、细菌、真菌和寄生虫。
两组患儿均根据病原菌进行治疗,低热患者给予物理降温,高热患儿进行退热处理,同时通过补钾药物纠正钾含量。针对不同并发症,进行对症治疗。
1.3 观察指标
IgM值超过1.1 AU/mL则患儿属于阳性,治疗过程中记录退热平均时间,咳嗽消退时间,胸部影像好转时间,平均住院时间,肺外并发症发病率,降钙素原(procalcitonin,PCT),C-反应蛋白(C-reactive protein,CRP)和白细胞介素(interleukin-1,IL-1)水平。同时,本研究临床疗效指标包括通过临床观察和患儿反馈记录不良反应,包括消化系统(呕吐、腹泻)、血液系统(贫血、血小板减少)、心血管系统(心慌、胸闷)、神经系统(头疼、抽搐)、皮肤黏膜损害(皮肤红疹、口腔溃疡)和其他(关节疼痛)。
1.4 统计学方法
2 结果
2.1 血清IGM抗体检测与肺泡灌洗液mNGS对比分析
已纳入300例重症肺炎患儿,对照组150例患儿行血清支原体IgM抗体检测,其中阳性患儿共109例。观察组150例患儿行肺泡灌洗液mNGS检测,mNGS肺炎支原体阳性患儿共120例,检出率为80%,对照组、观察组比较差异无统计学意义(P>0.05),观察组中mNGS肺炎支原体阳性与阴性比较差异有统计学意义(P<0.05),比例均高于IgM抗体检出率,见表2。
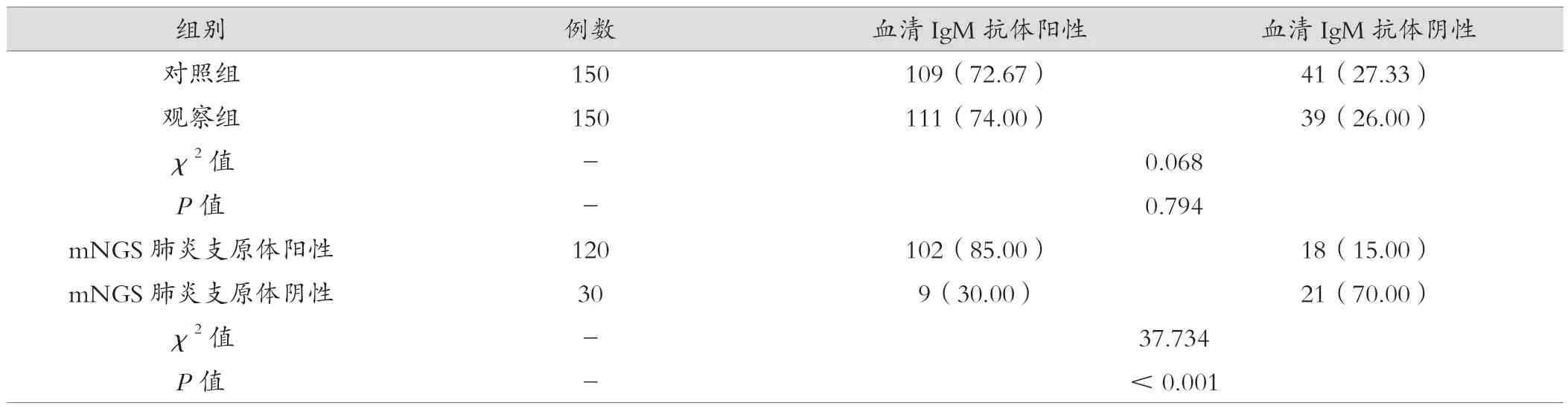
表2 血清IGM抗体检测与肺泡灌洗液mNGS对比分析[例(%)]
2.2 mNGS病原体检出结果
两组患者150例全部进行病原体检测,两组无差异。通过对肺泡灌洗液样本的mNGS检测,观察组共检测出20例混合病原感染。相比于对照组常规病原体检测,mNGS检出率高,两组差异有统计学意义(P<0.05)。mNGS病原体检测及常规病原体检测结果见表3。

表3 mNGS病原体与常规病原体检出结果[例(%)]
2.3 疗效比较
根据血清IgM抗体检测,肺泡灌洗液mNGS和病原体检出结果制订个体化治疗方案,患儿治疗后,记录两组患儿的临床疗效。观察组患儿退热平均时间、咳嗽消退时间、肺部影像好转时间、平均住院时间,相比于对照组均显著缩短,见表4。治疗前,观察组和对照组,CRP和IL-1指标差异均无统计学意义(P>0.05)。治疗后,PCT,CRP和IL-1指标均显著降低,观察组和对照组间差异有统计学意义(P<0.05),见表5。
表4 两组患儿临床疗效比较()

表4 两组患儿临床疗效比较()
平均住院时间(d)观察组 150 2.9±0.8 5.6±0.5 12.0±2.0 8.8±1.7对照组 150 4.1±0.9 8.3±0.7 15±5 11.7±2.1 t值 - 12.205 38.441 6.823 13.146 P值 - <0.001 <0.001 <0.001 <0.001组别 例数 退热平均时间(h)咳嗽消退时间(d)胸部影像好转时间(d)
表5 两组患儿治疗前及治疗后血清PCT、CRP、IL-1水平比较()

表5 两组患儿治疗前及治疗后血清PCT、CRP、IL-1水平比较()
组别 例数 PCT (ng/mL) CRP(mg/L) IL-1(pg/mL)治疗前 治疗后 治疗前 治疗后 治疗前 治疗后观察组 150 0.47±0.17 0.14±0.06 28.15±4.72 12.31±5.46 66.75±26.84 26.97±10.78对照组 150 0.45±0.21 0.19±0.03 27.97±5.13 15.63±5.33 65.49±28.14 31.23±12.35 t 值 - 0.907 9.129 0.316 5.239 0.397 3.183 P值 - 0.365 < 0.001 0.752 < 0.001 0.692 0.002
2.4 患儿肺外并发症情况
两组严重支原体肺炎患儿均发生不同程度的肺外并发症。其中,消化系统、血液系统和心血管系统并发症发病率较高,其次是神经系统、皮肤黏膜系统和其他并发症。其中,一些患儿发生多种肺外并发症。观察组的整体发病率低于对照组(P<0.05),见表6。

表6 两组患儿肺外并发症情况比较[例(%)]
3 讨论
肺炎支原体不仅是学龄期和学龄前期儿童肺炎常见病原,在1~5岁儿童中亦不少见[4]。肺炎支原体感染占社区获得性肺炎的10%~40%,一年四季均有病例出现,流行具有周期性,每4~7年在不同地区出现发病率高峰[5]。重症肺炎患儿具有起病和进展速度快,相关病原体情况复杂,因此诊断时间是治疗重症肺炎的重要因素[6]。当前诊断的局限性在于结果的延迟使医护人员无法做出正确的医疗决定[7]。宏基因组二代测序(mNGS)是一种新型微生物检测技术,直接从感染样本中的提取核酸进行高通量测序,获得有关可疑病原体种类的信息,mNGS 以公正的方式检测细菌、真菌、病毒、寄生虫和其他病原体。张弦等[8]研究纳入21例患儿,mNGS检出阳性病原体18例次,而传统的培养仅发现2次白色念珠菌,病原体数量和种类明显多于传统培养,此外,mNGS可以检测血液培养无法检测到的“不可培养”细菌、微量细菌和病毒,有望提高样本中病原体的检出率[9-10]。mNGS 提供更多菌株特定信息,有助于识别新病原体,并可能有助于追踪和控制疫情[11]。另外,mNGS检测结果受抗菌药物的影响较小,因此,在治疗过程中mNGS结果对用药情况的调整依然具有较好的指导作用[12]。
支气管肺泡灌洗技术取材病变部位更加精准,敏感性高于传统培养,在儿童肺炎支原体肺炎的诊断及治疗中有常规诊断技术及传统治疗不可比拟的优势,并且安全可靠,患儿痛苦少[13]。可快速有效地清除下呼吸道黏稠分泌物及有害的病原微生物,改善气道阻塞,减少肺不张等并发症的发生,减轻病原的损害,阻断了部分的免疫反应;缩短肺炎吸收时间。对于支原体肺炎患儿气道分泌物的清除,MP患儿伴有肺不张、塑形性支气管炎等并发症的治疗疗效显著[14-15]。
本研究中,对照组150例患儿行血清支原体IgM抗体检测,其中阳性患儿共109例。观察组150例患儿行肺泡灌洗液mNGS检测,mNGS肺炎支原体阳性患儿共120例,检出率为80%,且通过对肺泡灌洗液样本的mNGS检测,观察组共检测出20例混合病原感染,显著高于对照组9例,与WANG等[16]的研究基本吻合。根据纤维支气管肺泡灌洗液宏基因组分析对重症支原体肺炎患儿的个体化治疗方案并实施后,观察组患儿退热平均时间,咳嗽消退时间,肺部影像好转时间,平均住院时间为均显著缩短,差异有统计学意义(P<0.05)。治疗前,观察组和对照组PCT,CRP和IL-1指标差异无统计学意义(P>0.05)。治疗后,PCT,CRP和IL-1指标均显著降低,观察组和对照组之间差异有统计学意义(P<0.05)。观察组的肺外并发症发病率低于对照组,差异有统计学意义(P<0.05)。因此,纤维支气管肺泡灌洗液宏基因组分析对重症支原体肺炎患儿治疗可能有积极的临床意义,但限于条件限制及样本数量较少,且为单中心研究,尚需进一步的临床研究证实mNGS及耐药检测对重症支原体肺炎患儿治疗的临床价值。
综上所述,纤维支气管肺泡灌洗液宏基因组分析检出率高,准确度高,对重症支原体肺炎患儿治疗有临床指导意义。

