全身麻醉患儿术后苏醒期躁动影响因素的Meta分析*
何若飞,黄惠桥,卢舒雨,王同婷,陶品月
广西医科大学第二附属医院护理部,广西南宁 530007
苏醒期躁动(EA)是一种在术后苏醒早期发生的以感知障碍、过度活动为特点的病理状态[1],表现为哭喊、无意识活动、烦躁等。儿童躁动的整体发生率为10%~80%[2]。躁动具有自限性,一般持续15~30 min[3]。躁动与谵妄具有过激行为有相似的表现,但目前尚未有明确定义区分二者,需进行鉴别诊断[4]。躁动会导致全身麻醉患儿坠床、非计划拔管,增加自残的风险。虽然目前较多研究探索了全身麻醉患儿EA的影响因素,但各研究间结果尚不一致。本文通过Meta分析探索影响患儿全身麻醉术后EA的危险因素,为预防和积极干预提供依据。
1 资料和方法
1.1文献纳入和排除标准 纳入标准如下:(1)研究类型为病例对照研究或队列研究;(2)研究对象为接受全身麻醉手术的患儿(年龄<18岁);(3)研究内容为发生EA的危险因素;(4)采用1种及以上躁动评估工具;(5)结局指标为EA发生率。排除标准:(1)重复收录;(2)无法获取全文;(3)研究数据不完整或无法提取数据。
1.2检索策略 计算机检索Cochrane Library、PubMed、Embase、中国知网、万方数据库、维普数据库、中国生物医学文献数据库中关于全身麻醉患儿EA的文献,检索时限为建库至2022年1月31日。检索方式为关键词检索,同时追溯文献中的参考文献。中文检索词:“儿童/患儿/小儿”“麻醉/全身麻醉”“苏醒期躁动/谵妄/烦躁/兴奋”“危险因素/相关因素/影响因素”等,英文检索词为 “Pediatric/Children”“Anesthesia/General Anesthesia”“Emergence Agitation/Agitation/Restlessness”“Risk Factor/Relevant Factor”等。
1.3文献筛选与资料提取 由2名接受过循证培训的研究者,根据纳入和排除标准筛选文献、提取资料并交叉核对。意见发生分歧时,通过讨论或由第3名研究者参与判断。文献提取内容包括:(1)纳入文献的基本信息,如第1作者等;(2)研究对象的基本特征,如样本量等;(3)暴露因素的基本内容;(4)结局指标。
1.4文献质量评价 采用纽卡斯尔-渥太华量表(NOS)[5]对研究进行质量评价,该量表包括3个维度,即人群的选择(4个条目,满分4分)、组间可比性(1个条目,满分2分)和结果测量(3个条目,满分3分),共8个条目,满分9分,总分>6分为A级,≤6分为B级,本研究排除B级文献。由2名研究者独立进行文献质量评价,出现意见分歧时由第3名研究者参与判断。
1.5统计学处理 采用RevMan 5.4进行Meta分析。通过χ2检验判断各研究间的异质性,若I2<50%、P≥0.1,采用固定效应模型分析;若I2≥50%、P<0.1,则使用随机效应模型分析。二分类变量采用比值比(OR)表示,并计算95%置信区间(95%CI)。以P<0.05为差异有统计学意义。
2 结 果
2.1文献检索结果 初步检索获得文献735篇,剔除重复文献后剩余512篇。经阅读标题和摘要,进一步阅读全文后,最终纳入12篇文献,其中2篇队列研究,10篇病例对照研究。
2.2纳入文献的基本特征与方法学质量评价结果 纳入的12篇文献中,5篇为英文,7篇为中文;发表年限为2003-2021年。纳入文献的NOS评分均≥7分,文献质量符合要求。纳入文献的基本特征及方法学质量评价结果见表1。
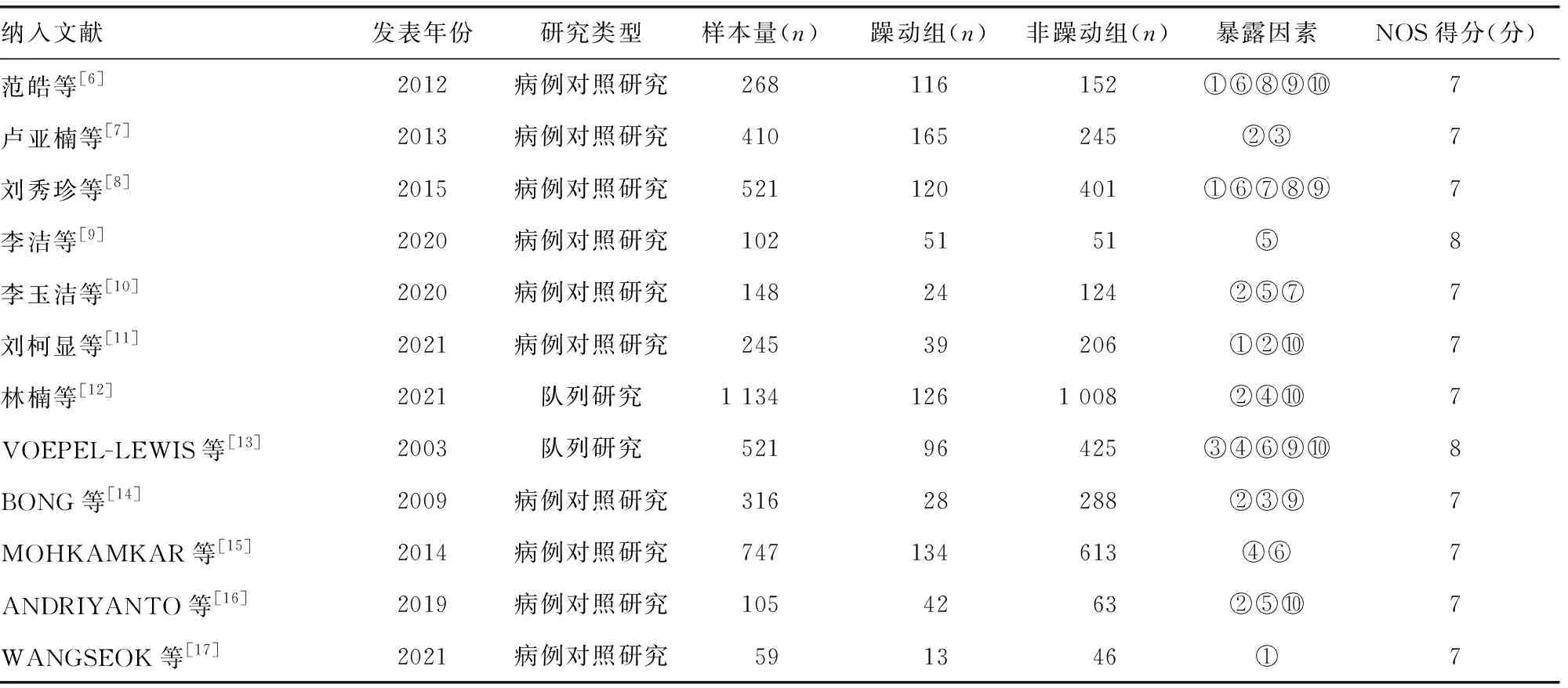
表1 纳入文献的基本特征及质量评价
2.3EA影响因素Meta分析结果 (1)年龄:4项研究[6,8,11,17]报道了年龄对EA的影响。各研究间有异质性(I2=74%,P<0.001),选用随机效应模型分析。结果显示,差异有统计学意义(OR=3.54,95%CI:1.65~7.58,P<0.05)。见表2。(2)七氟醚麻醉:3项研究[7,13-14]报道了七氟醚对EA的影响,各研究间无异质性(I2=0%,P=0.42),选用固定效应模型分析,结果显示,差异有统计学意义(OR=1.68,95%CI:1.22~2.32,P<0.05)。见表2。(3)耳鼻喉手术:3项研究[12-13,15]报道了耳鼻喉手术对EA的影响,各研究间无异质性(I2=12%,P=0.32),选用固定效应模型分析,结果显示,差异有统计学意义(OR=2.29,95%CI:1.82~2.88,P<0.05)。见表2。(4)术后疼痛:6项研究[7,10-12,14,16]报道了术后疼痛对EA的影响,各研究间有异质性(I2=88%,P<0.001),选用随机效应模型分析,结果显示,差异有统计学意义(OR=11.30,95%CI:4.48~28.54,P<0.05)。见表2。
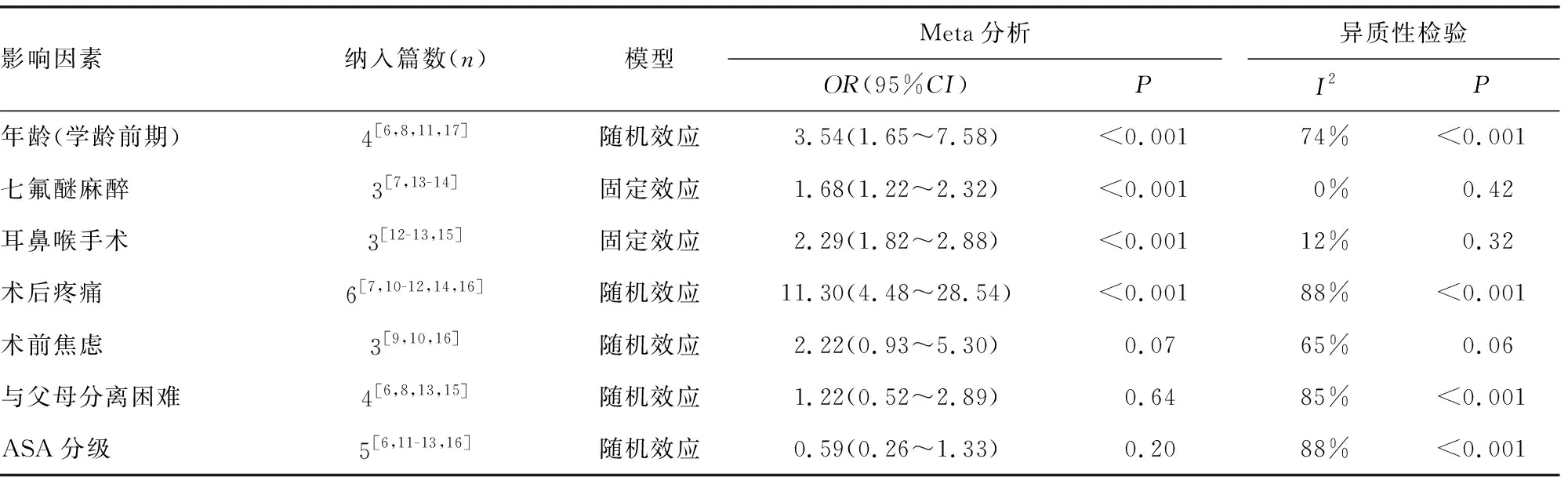
表2 EA影响因素Meta分析结果
2.4描述性分析结果 本研究结果显示,患儿术前焦虑(OR=2.22,95%CI:0.93~5.30,P=0.07)、与父母分离困难(OR=11.30,95%CI:4.48~28.54,P=0.64)、ASA分级(OR=11.30,95%CI:4.48~28.54,P=0.20)对全身麻醉患儿术后EA的预测价值研究证据尚不充分。在纳入的文献中,有研究对患儿留置导尿管[8,10]、麻醉时间[6,8]、苏醒时间[6,8,13-14]等因素与全身麻醉患儿术后发生EA的关系进行了研究。但因数据类型难以合并或纳入文献数不足,故未进行Meta分析。
3 讨 论
3.1学龄前期、术后疼痛的全身麻醉术后患儿EA风险增加 本研究结果显示,年龄是患儿全身麻醉术后EA的危险因素。与学龄期相比,学龄前期的患儿全身麻醉术后苏醒期更易发生躁动。可能与小儿大脑神经中枢、胆碱能系统及海马体发育不成熟,对内外环境刺激敏感,易在陌生环境产生焦虑和恐惧等负性心理,对外界的认知水平低,自制力差等因素有关[18]。有研究发现,年龄与患儿EA之间呈负相关,患儿年龄越小,苏醒期EA的发生率反而更高,且以学龄前期为主,其对EA具有更高的易感性[17]。在本研究中,术后疼痛为患儿全身麻醉术后EA的独立危险因素,与刘柯显等[11]的研究结果一致。术后患儿因麻醉药物浓度降低可出现不同程度的疼痛,其对疼痛较为敏感,从而导致患儿术后出现躁动[16]。目前,术后疼痛引起小儿躁动的原因还尚未明确,MOORE等[19]认为可能由于疼痛刺激影响脑组织对麻醉药物的敏感性,促使患儿发生EA。有研究发现,手术结束前预防性应用阿片类药物、术前区域神经阻滞等方式可有效减少术后躁动[20],也从侧面反映术后镇痛不全可引起小儿躁动。但有研究显示,一些全身麻醉患儿在仅接受影像学等无痛检查后仍有EA的发生[21]。因此,疼痛与全身麻醉患儿发生EA的相关性还需进一步深入研究。
3.2接受七氟醚麻醉、行耳鼻喉手术的患儿全身麻醉术后EA的风险较大 七氟醚吸入麻醉、耳鼻喉手术是全身麻醉术后EA的危险因素,使EA发生的风险分别增加了1.68和2.29倍。七氟醚因麻醉诱导迅速、刺激性小、苏醒快等优势在临床广泛用于小儿麻醉[7,13-14]。但有研究发现,七氟醚麻醉剂在血液中溶解度较低,可引起术后快速苏醒,首先是皮质下中枢恢复功能,而大脑皮质还处于抑制状态时,导致患儿意识和行为分离,引起小儿躁动[22]。也有观点认为,七氟醚吸入麻醉引发EA可能与它引起脑代谢紊乱,导致大脑功能连接性改变,其磷酸肌酸含量减少[23],或七氟醚能参与肾上腺素兴奋有关[24]。有研究表明,耳鼻喉科手术与其他手术部位相比,EA的发生率增加[25]。可能是行耳鼻喉等头颈部手术的患儿由于术后有窒息感、手术部位引起呼吸和吞咽不适而引发躁动[26-29]。另一项研究也发现,耳鼻喉外科手术是患儿麻醉后发生EA的危险因素[30]。
3.3研究的局限性 本研究Meta分析结果较为可信,但仍存在一定局限性。(1)各研究的样本量及评估或测量不同,导致各研究间存在较大异质性;(2)部分影响因素文献研究较少或数据无法提取,只能采用描述性分析;(3)纳入的文献数量相对较少,影响结果的准确性。
本研究通过Meta分析发现,年龄、七氟醚麻醉、耳鼻喉手术、术后疼痛是全身麻醉患儿术后发生EA的危险因素。医护人员应加强对此类患儿的评估和管理,及早识别引起患儿躁动的危险因素并及时进行干预,以减少全身麻醉患儿EA的发生。

