多层螺旋CT 联合MRI 在腮腺肿瘤良恶性鉴别诊断中的应用价值
陈泽明,王丽英,钟华成(通信作者)
1 漳州市漳浦县医院放射影像科 (福建漳州 363200);2 第九〇九医院·厦门大学附属东南医院放射诊断科 (福建漳州 363000)
腮腺肿瘤是一种临床常见的颌面部疾病,约占头颈部肿瘤的2%~3%[1-2]。该病的病因和发病机制较为复杂,多数研究认为与遗传、基因突变及病毒感染等因素有关。由于腮腺肿瘤的病理学类型相对复杂且腮腺的解剖位置特殊,加之缺乏特异性肿瘤标志物,导致临床对腮腺肿瘤良恶性的鉴别诊断难度较大。随着医学影像学的迅速发展,有效提高了临床对腮腺肿瘤良恶性的诊断效能。多层螺旋CT(multisliecs helieal CT,MSCT)与MRI 均为临床常用的诊断腮腺肿瘤的检查方式,两者各有优缺点,联合应用能够弥补各自的不足,提高定性诊断的准确度[3],为临床治疗计划、手术方案的制订及术后疗效的评估提供可靠依据。本研究探讨MSCT 联合MRI 在腮腺肿瘤良恶性鉴别诊断中的应用价值,现报道如下。
1 资料与方法
1.1 一般资料
回顾性分析2019 年1 月至2021 年10 月于我院接受治疗的105 例腮腺肿瘤患者(共109 个病灶)的临床资料,其中男39 例,女66 例;年龄14~91 岁,平均(48.9±4.5)岁;病变发于右叶63 例,左叶38 例,两叶均发病4 例。本研究经医院医学伦理委员会批准,患者及其家属均自愿签署知情同意书。
纳入标准:行手术切除,术后经病理免疫组织学检查确诊为良性或恶性腮腺肿瘤;术前行MSCT与MRI 检查;临床资料完整。排除标准:有造影剂过敏史或患有支气管哮喘疾病;合并严重的心、肺、肝、肾等脏器功能障碍;其他器官组织存在恶性病变;意识模糊、无法配合检查。
1.2 方法
1.2.1 MSCT 检查
采用GE(日本)公司生产的型号为Optima CT660 的MSCT 扫描检查设备。检查前嘱患者去除头颈部装饰物(耳环、项链、可去除的假牙等)及检查过程中应注意的相关事项,嘱患者阅读并签署增强扫描知情同意书,通常在右肘关节预先留置静脉通道。检查时采用仰卧位、头先进的扫描方式,从头颅侧位定位像(topogram,TOP)上确定扫描范围,常规扫描和增强扫描的范围均为颅底至下颈部。扫描参数为:管电压120 kV,管电流100 mAs,螺距1.5,层间距2 mm,层厚3 mm,后处理薄层重建层厚0.625 mm。通常使用非离子型造影剂碘普罗胺注射液(优维显,德国Bayer Pharma AG 公司,国药准字J20130154,规格:75 ml∶46.76 g)作双期增强扫描,剂量为80~100 ml,高压注射器注射造影剂的速率为3.0 ml/s,造影剂注射完毕即刻注射0.9%氯化钠注射液30~50 ml,注射速率同样为3.0 ml/s。
1.2.2 MRI 检查
采用GE(美国)公司生产的型号为1.5T Signa HDxt 的医用磁共振成像设备。检查前嘱患者去除头颈部装饰物(耳环、项链、可去除的假牙等)及带有磁性的随身携带物品(如钥匙、硬币、发夹等),确认患者体内未安装心脏起搏器等金属类物件,并交代检查过程中应注意的相关事项,嘱患者阅读并签署增强扫描知情同意书,通常在右肘关节预先留置静脉通道。检查时采用仰卧位、头先进的扫描方式(冠状位),并使用头颈部联合线圈,扫描范围为颅底至下颈部。扫描参数为:层厚5 mm,层间距1 mm;扫描野的横断面为240 mm×240 mm,冠状面为250 mm×250 mm,矢状面为200 mm×200 mm;激励次数为2~4 次;常规扫描序列为T1WI 压脂横断位,T2WI 压脂冠状位;增强扫描序列为横断位T1WI,压脂冠状位及矢状位。造影剂使用钆喷酸葡胺(北京北陆药业股份有限公司,国药准字号H10960045,规格:20 ml∶9.38 g),剂量为0.2 ml/kg,注射速率为2.0 ml/s,造影剂注射完毕即刻注射0.9%氯化钠注射液20 ml,注射速率同样为2.0 ml/s。
由5 名高年资主治医师单独对MSCT 和MRI检查所得影像资料进行分析并得出诊断结论,若意见不统一,可邀请2 名高级职称专家参与讨论并作出诊断。
1.3 观察指标
以病理诊断结果为金标准,比较MSCT 和MRI单一及联合诊断恶性腮腺肿瘤的灵敏度、特异度、准确度、阳性预测值、阴性预测值,并分析良恶性腮腺肿瘤的影像表现。
1.4 统计学处理
采用SPSS 21.0 统计软件进行数据分析,计数资料以率表示,采用χ2检验,P<0.05 为差异有统计学意义。
2 结果
2.1 病理诊断结果
病理诊断结果显示,105 例患者中良性66 例,其中多形性腺瘤35 例,淋巴乳头状囊腺瘤17 例,其他14 例;恶性39 例,其中鳞状细胞癌19 例,黏液表皮样癌12 例,腺泡细胞癌3 例,腺样囊性癌5 例。
2.2 MSCT 和MRI 单一及联合诊断恶性腮腺肿瘤的效能
MSCT 联合MRI 诊断恶性腮腺肿瘤的灵敏度、准确度、阴性预测值均高于两种检查单一诊断,差异有统计学意义(P<0.05);两种检查单一及联合诊断的特异度、阳性预测值比较,差异均无统计学意义(P>0.05);见表1~2。
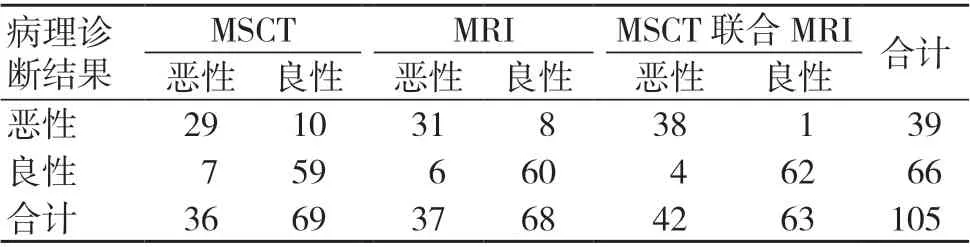
表1 MSCT 和MRI 单一及联合诊断恶性腮腺肿瘤的结果(例)
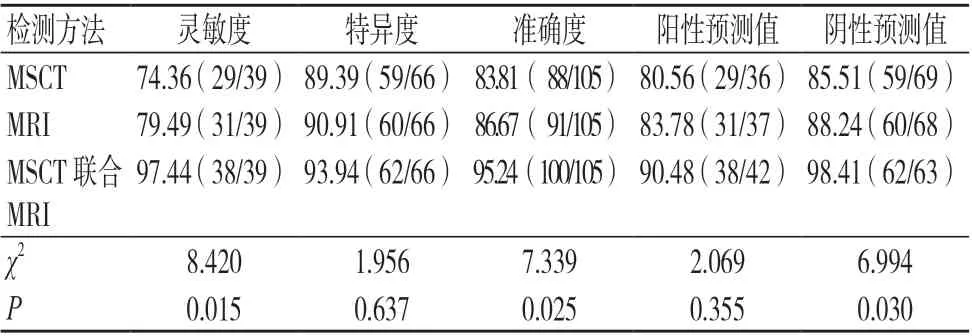
表2 MSCT 和MRI 单一及联合诊断恶性腮腺肿瘤的效能(%)
2.3 影像学表现
MSCT 联合MRI 检出38 例恶性,62 例良性。良性腮腺肿瘤的MSCT 影像表现为,圆形或椭圆形,可有分叶,边缘多清楚,呈等密度或者稍高密度,CT 值通常为30~60 HU,增强扫描呈轻中度均匀性强化,可有囊变及点状、条状或小斑片状钙化影;MRI 影像表现为,边缘清楚,多数有T2WI 低信号包膜。恶性腮腺肿瘤的MSCT 影像表现为,边缘不规则或分叶,密度不均,可有出血、坏死、液化和囊变,与邻近结构存在不同程度黏连,对周围腺体呈侵蚀性表现,使腺体与周围脂肪、肌肉组织间隙中的筋膜模糊或消失,增强扫描呈不均匀强化,可有颈部淋巴结肿大及转移征象;MRI 影像表现为,不规则形,无明显包膜,边界不清,部分病变侵犯周围组织,T1WI 呈低信号,T2WI 呈较高信号为主的混杂信号,增强延迟扫描多呈不均匀强化,颈部可发生淋巴结肿大及转移。
3 讨论
腮腺肿瘤是较为常见的外科疾病[4-6],在延髓肿瘤中发病率最高[7],约占80%。良性或恶性腮腺肿瘤均与性别和年龄无相关性,可发生于任何年龄,成年人多见(30~50 岁)。病理学检查是肿瘤诊断的金标准,腮腺肿瘤的良恶性鉴别诊断主要依赖于病理学检查,临床医师可以根据病理诊断结果优化患者的治疗方案,并对于治疗方案的实施和预后进行评估[8]。但病理学检查属于有创操作,会给患者带来一定的创伤,患者的接受度较低。
随着医学影像学的飞速发展,MSCT 与MRI 被广泛应用于肿瘤疾病的定位、定性诊断中,其效果得到了临床的一致认可[9-10]。MSCT 在肿瘤的形态学鉴别方面具有优势[11-12],但会产生电离辐射,给患者带来一定的辐射风险。MRI 则血流信号的分析方面优势突出,可全面分析肿瘤的侵袭性[13-16];但MRI 检查费用昂贵,且成像时间较长,患者在接受检查时需保持长时间静止不动,否则易出现运动伪影致使图像显示不佳;此外,MRI 对肿瘤病灶中的细小钙化不敏感,易出现漏诊[17-18]。因此,本研究为了提升影像学诊断效能,将两者联合应用于腮腺肿瘤的良恶性鉴别诊断中,可综合判断肿瘤形态学的改变和血流信号[19-20],有效提升了鉴别诊断的效能[21-22]。本研究结果显示,MSCT 联合MRI 诊断恶性腮腺肿瘤的灵敏度、准确度、阴性预测值均高于95%,且均高于两种检查单一诊断,差异有统计学意义(P<0.05),表明联合诊断的效能明显高于两种检查单一诊断。
综上所述,MSCT 联合MRI 鉴别诊断腮腺肿瘤良恶性的效能高于两种检查单一诊断,且良恶性腮腺肿瘤的影像表现不同,可为临床诊断提供依据。

