下颌骨舌侧松解进路手术治疗口腔癌的临床疗效及对患者预后的影响
陈 青 孙 强 冉 芳
(ThePracticalJournalofCancer,2023,38:0101~0105)
口腔癌为常见头颈部肿瘤,好发于舌部、口底、颊黏膜等部位,早期症状多表现为黏膜硬结、表皮溃疡等[1-2]。手术是临床治疗口腔癌的重要手段,通过切除肿瘤组织,能够阻止其持续侵害周围正常组织及转移,以延长患者生存时间,提高远期生存率[3]。传统手术入路需切开下唇、下颌骨等组织,以获得良好手术视野,虽可切除肿瘤组织,但术后易形成缝线瘢痕,影响面部美观度,影响患者生存质量[4-5]。下颌骨舌侧松解进路手术则为另一种入路方式,其经下颌骨舌侧松解入路,术中不仅能够获得良好手术视野,还能够避免对下唇等组织造成损伤,减少口腔功能损害及面部瘢痕[6]。鉴于此,本研究旨在分析下颌骨舌侧松解进路治疗口腔癌的临床效果。报告如下。
1 资料与方法
1.1 一般资料
选取76例我院2016年1月至2019年1月收治的口腔癌患者,按随机数字表法分为2组,各38例。本研究经医学伦理委员会批准。对照组26例男性,12例女性;年龄45~67岁,平均年龄(56.27±5.14)岁;肿瘤部位:16例舌体,12例舌根,10例口底;体质量指数18.4~27.8 kg/m2,平均体质量指数(23.16±1.87)kg/m2;临床分期:19例Ⅰ期,13例Ⅱ期,6例Ⅲ期;病程1~4个月,平均病程(2.77±0.63)个月。观察组25例男性,13例女性;年龄43~66岁,平均年龄(56.19±5.08)岁;肿瘤部位:15例舌体,13例舌根,10例口底;体质量指数18.5~27.8 kg/m2,平均体质量指数(23.21±1.82)kg/m2;临床分期:20例Ⅰ期,12例Ⅱ期,6例Ⅲ期;病程1~4个月,平均病程(2.82±0.58)个月。组间资料对比,无统计学差异(P>0.05)。
1.2 入选标准
纳入标准:经病理确诊为口腔鳞状细胞癌;临床分期Ⅰ~Ⅲ期;均行手术治疗;患者及家属签署知情同意书。排除标准:肝肾衰竭;临床资料缺失;精神严重障碍;凝血系统缺陷;心肺功能欠佳;合并其他恶性肿瘤。
1.3 方法
观察组予以下颌骨舌侧松解进路手术:局部麻醉后,常规手术部位,颈部舌骨处切口,自一侧胸锁乳突肌后缘至对侧胸锁乳突肌后缘,若存在淋巴结转移,则需附加切口,行改良颈部淋巴结清扫术;肿瘤位置明确后,舌侧下方牙龈沟切开,分离下颌骨内侧骨膜,充分显露术野,直视下切除肿瘤,并将舌及口底组织复位后,在口腔内侧进行缝合。对照组予以传统下唇裂开进路手术:气管插管全身麻醉后,下唇正中切口,逐步分离皮下组织,沿肌层表面向后翻瓣,自唇颊瓣入路后,暴露肿瘤位置,直视下完成切除,之后进行皮瓣修复,术中依据需求进行淋巴结清扫。
1.4 观察指标
(1)临床疗效:显效:肿瘤彻底切除,口腔组织恢复正常;有效:肿瘤彻底切除,口腔组织逐渐恢复;无效:术后病情控制,但存在残留肿瘤组织。(2)手术情况:比较2组术中出血量、手术时间及住院时间。(3)口腔功能:术前及术后6个月,由专业医师评估2组口腔功能,包括语言功能、进食功能及咀嚼功能,其中语言功能用汉语语音清晰度测试字表评价,指导患者以汉语正确读出文字,语言清晰度=正确读出字数/字数表总数×100%;进食功能以进食食物状态评价,分为正常饮食、半流食及鼻饲,分别对应3、2、1分,得分越高进食功能越好;咀嚼功能以咀嚼效率进行评价,指导患者咀嚼2 g花生,测定咀嚼效率,咀嚼效率=(咀嚼前重量-残留固体)/咀嚼前重量×100%。(4)生存质量:术前及术后6个月,采用世界卫生组织生活简易量表(WHOQOL-BREF)评价生存质量,共生理、心理、社会、环境4个领域,各100分,分值高生存质量佳。(5)预后情况:随访3年,记录2组生存情况。(6)并发症:口底瘘、伤口感染、皮瓣坏死等。
1.5 统计学方法
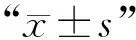
2 结果
2.1 临床疗效
2组总有效率相比,差异无统计学意义(χ2=0.264,P=0.608)。见表1。

表1 2组临床疗效对比(例,%)
2.2 手术情况
2组手术情况相比,无统计学差异(P>0.05)。见表2。

表2 2组手术情况对比
2.3 口腔功能
观察组术后语言清晰度、进食功能评分及咀嚼效率较对照组高,有统计学差异(P<0.05)。见表3。

表3 2组口腔功能对比
2.4 生存质量
观察组术后生存质量中生理、心理、社会及环境领域评分较对照组高,有统计学差异(P<0.05)。见表4。

表4 2组生存质量对比
2.5 预后情况
随访3年,观察组存活率为92.11%(35/38),与对照组的89.47%(34/38)相比,差异无统计学意义(χ2=0.000,P=1.000)。
2.6 并发症
对照组出现伤口感染4例,口底瘘3例,皮瓣坏死2例,发生率为23.68%(9/38);观察组出现3例伤口感染,2例皮瓣坏死,发生率为13.16%(5/38)。2组并发症相比,差异无统计学意义(χ2=1.401,P=0.237)。
3 讨论
口腔癌病因复杂多样,吸烟、饮酒为重要诱因,在长期烟酒刺激可引起不同程度口腔黏膜炎性增生,久之进展为鳞状细胞癌[6-7]。咀嚼槟榔也是重要诱因,槟榔在咀嚼过程中可释放致癌化合物,并会引起口腔黏膜机械性损伤,进而增加癌变风险[8-9]。手术为治疗口腔癌首选方案,但口腔呈腔穴状,解剖结构较为特殊,对术中操作造成一定限制,临床需选取适宜的入路方式,以提高手术效果[10-11]。
下唇裂开进路手术为传统入路方式,为满足手术视野需求,术中需切开下唇或下颌骨,以保证肿瘤充分显露,虽能够良好切除肿瘤组织,但对口腔组织结构破坏较大,不利于术后吞咽、咀嚼等功能恢复[12-13]。同时,下唇裂开进路手术后形成的瘢痕可降低面部美观度,增加患者社交过程中心理负担,不利于术后生存质量改善。本研究结果显示,2组总有效率、手术情况、术后3年存活率、并发症相比无差异;观察组术后语言清晰度、进食功能评分及咀嚼效率高于对照组,术后生存质量中生理、心理、社会及环境领域评分高于对照组。提示下颌骨舌侧松解进路治疗口腔癌的临床疗效可与传统入路相当,但下颌骨舌侧松解进路创伤更小,利于患者口腔功能恢复,从而更好改善术后生存质量。究其原因,随着医学水平的提高及患者对美的需求,临床在手术方案制定过程中不仅需要满足肿瘤切除需求,还需充分考虑患者术后功能恢复及外观需求,因此,术中有效减轻口腔组织损伤尤为重要[14-15]。下颌骨舌侧松解进路则是为满足临床需求演变而来的改良入路方式,主要经颈部舌骨处切口开展手术,经下颌骨舌侧松解入路可获得良好手术视野,能够减少下唇裂开、下颌骨切口等操作步骤,既可以满足手术视野需求,又可减少对口腔内组织及结构的破坏,利于术后咀嚼、语言及进食等多方面功能的恢复。此外,该入路手术能够避免面部术后留下瘢痕,满足患者对面部美观的需求,有利于术后生存质量的改善。
综上所述,下颌骨舌侧松解进路手术治疗口腔癌与传统手术效果相当,但其能够进一步减轻口腔组织损伤,加快术后语言、吞咽等功能恢复,改善术后生存质量。

