喉部分切除带蒂颈阔肌皮瓣喉成形术治疗喉癌的临床效果
王 虹 翟红丽 张子梓
(ThePracticalJournalofCancer,2023,38:0098~0100)
随着人们生活方式以及经济水平的改变,喉癌的发病率逐年提高,或与空气污染、性激素、吸烟饮酒等有关[1-3]。喉部淋巴管较为丰富,若不及时治疗,极易造成颈部转移,且多较为隐匿,影响预后。手术切除是针对喉癌常用且疗效较佳的治疗方法。喉部全切除术虽具有一定临床疗效,但术后保留发声功能的患者较少,给患者工作、社交带来不便,患者接受度较差。喉部分切除带蒂颈阔肌皮瓣喉成形术可在将肿瘤组织切除的同时,最大限度地保留喉部功能,减少对患者喉部功能的损伤,且通过皮瓣重建声带,可进一步改善喉腔组织缺损,提供患者术后生活质量。基于此,选取我院88例喉癌患者,分析喉部分切除带蒂颈阔肌皮瓣喉成形术的临床应用效果。具体分析如下。
1 资料与方法
1.1 一般资料
本研究选取2015年3月至2016年2月我院喉癌患者88例,按随机数字表法分为部分切除组(n=44)和全切组(n=44)。全切组:男性24例,女性20例;年龄31~85岁,平均年龄(59.26±3.59)岁;病程3~13个月,平均病程(5.67±1.03)个月;临床分期:T1期10例,T2期20例,T3期14例。部分切除组:男性27例,女性17例;年龄31~85岁,平均年龄(60.90±3.68)岁;病程3~13个月,平均病程(6.14±1.14)个月;临床分期:T1期8例,T2期19例,T3期17例。2组基线资料(性别、年龄、病程、临床分期)均衡可比(P>0.05)。
1.2 选取标准
纳入标准:①经喉侧位X线检查、病理组织学检查被确诊为喉癌;②伴有吞咽困难、咯血、刺激性咳嗽等临床症状;③无其他咽喉部位疾病。排除标准:①喉部先天性畸形;②继发性喉癌;③存在其他感染性疾病;④存在免疫性疾病。
1.3 方法
1.3.1 全切组 予以喉部全切除术,全身麻醉,做一U形切口于颈前,分离带状肌,并将其切断,充分显露颈段气管、喉头、舌骨,切断甲状腺峡部,显露两侧甲状软骨后缘,切断甲状软骨上角、咽缩肌,分离梨状窝,将环状软骨下缘气管切断,并向上延伸,直至切通咽腔,取下喉体,缝合咽腔。
1.3.2 部分切除组 予以喉部分切除带蒂颈阔肌皮瓣喉成形术,全身麻醉,做一U形切口于颈前,两侧沿长达胸锁乳突肌前中部,依据患者病情选择是否进行颈部淋巴结择区清扫术,将颈阔肌皮瓣分离,喉裂开,查看肿瘤面积,行大半喉或垂直半喉切除术,患侧甲状软骨板后部应保留1.0~1.5 cm,对喉部缺损大小进行测量,取同样大小带蒂颈阔肌皮瓣转入喉内,将创面覆盖,予以可吸收线将边缘与喉内黏膜切缘进行间断缝合,在健侧声带对应位置,利用可吸收线将皮瓣上下各缝合2针,将其固定在患者颈前肌肉群内,形成皮肤褶皱,再建声带,同时将皮瓣与喉内缺损创面紧贴,扩大喉腔,将皮瓣全层皮肤纵行切开,但需注意保留皮内颈阔肌、颈浅筋膜,对皮肤切缘稍加游离,然后将其与喉黏膜间断缝合,封闭喉腔,带状肌进行加固缝合。术后予以抗生素,且鼻饲流质饮食。
1.4 观察指标
(1)围术期情况,记录对比2组患者鼻饲管拔除时间、视觉模拟疼痛评分量表(VAS)评分、住院时间变化。VAS总分0~10分,评分越高,疼痛度越高。(2)嗓音功能,通过XION嗓音声学软件对比2组患者术前、术后6个月振幅微扰(shimmer)、基频微扰(jitter)变化。(3)吞咽功能,对2组患者食用不同黏稠物的呛咳反应进行评估,0级表示无呛咳;1级表示食用流质食物时有轻微呛咳,而食用糊状食物时,则无呛咳发生;2级表示食用糊状食物时有呛咳;3级表示不能食用任何食物。(4)并发症发生率,记录对比2组患者喉瘘、声带粘连、呼吸困难发生情况。(5)生存率,记录对比2组术后患者3年、5年生存情况。
1.5 统计学方法
2 结果
2.1 围术期情况
部分切除组鼻饲管拔除时间、住院时间较全切组短,VAS评分较全切组低(P<0.05)。见表1。

表1 围术期情况
2.2 嗓音功能
术前,2组shimmer、Jitter值对比无显著差异(P>0.05);术后6个月,部分切除组shimmer、Jitter值较全切组低(P<0.05)。见表2。

表2 嗓音功能
2.3 吞咽功能
部分切除组吞咽功能优于全切组(U=2.104,P=0.035)。见表3。
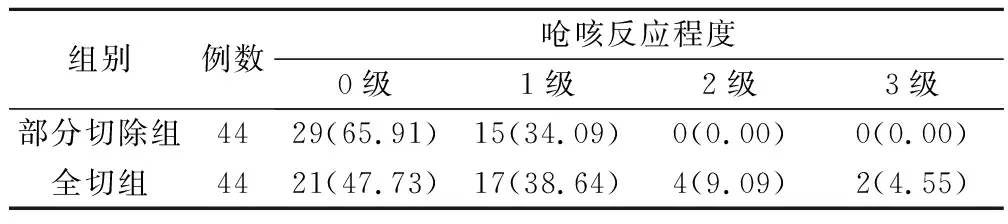
表3 吞咽功能(例,%)
2.4 并发症发生率
部分切除组并发症发生率(4.55%)较全切组(20.45%)低(χ2=5.091,P=0.024)。见表4。
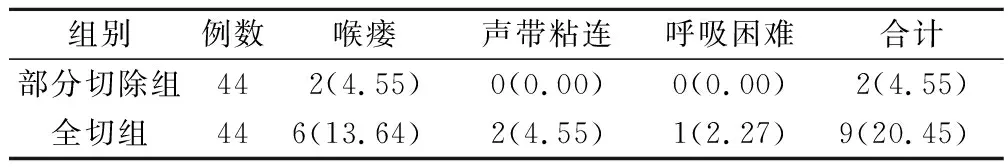
表4 并发症发生率(例,%)
2.5 生存率
部分切除组3年生存率(94.74%)、5年生存率(89.47%)与全切组(80.95%、73.81%)对比无显著差异(P>0.05)。见表5。
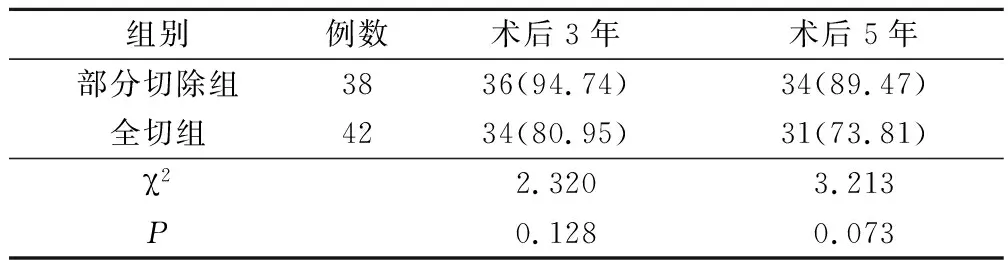
表5 生存率(例,%)
3 讨论
长期饮酒、吸烟等因素易造成喉部黏膜屏障损害,激活促癌物质,诱发干细胞癌基因表达或形成基因突变进而致使致癌物的形成,使新生尚未成熟的原始细胞无法分化成具有正常功能的黏膜上皮细胞,转变为生长失控的非正常细胞,逐渐发展成喉癌[4-9]。在以往治疗中,因喉部全切除术可将肿瘤组织全部切除,故较为常用,但此手术对喉部功能损害较多。
喉部分切除带蒂颈阔肌皮瓣喉成形术未对喉功能产生严重影响,且在将肿瘤组织清除后运用皮瓣,进行真正意义上的重建声门,皮瓣取材及制作较为方便,且皮瓣具有一定硬度与厚度,可维持喉的支架[10-13]。本研究针对喉癌患者予以喉部分切除带蒂颈阔肌皮瓣喉成形术治疗,结果显示,部分切除组鼻饲管拔除时间、住院时间较全切组短,VAS评分较全切组低(P<0.05),提示喉部分切除带蒂颈阔肌皮瓣喉成形术可缩短鼻饲管拔除时间,减轻术后疼痛,加快恢复进程。且部分切除组并发症发生率较全切组低(P<0.05),表明喉部分切除带蒂颈阔肌皮瓣喉成形术可降低并发症发生率。分析原因在于,喉部分切除带蒂颈阔肌皮瓣喉成形术依据胚胎学中,喉两侧发育相对独立,声门不同部位源于不同原基,各声门下淋巴引流彼此互不相通,各自独立,并未将喉腔全部切除,仅将肿瘤组织切除,缩小了切除面积,有效减少对其邻近组织的损伤,保留了喉正常功能。本研究数据表明,术后6个月,部分切除组shimmer、Jitter值较全切组低(P<0.05),且部分切除组吞咽功能优于全切组(P<0.05),可见喉部分切除带蒂颈阔肌皮瓣喉成形术可改善嗓音功能,提高吞咽功能。分析原因在于,喉部分切除带蒂颈阔肌皮瓣喉成形术可在对肿瘤进行清除时,减少对邻近组织的破坏,且可尽量保留喉部组织结构,促进喉腔修复。另外,所用皮瓣会随时间流逝,上皮角化逐渐减少,皮肤附件与毛囊逐渐退化、减少,转而逐渐向黏膜变化,进一步促进喉功能恢复,而在皮瓣上再建声带,利于患者预后发音及呼吸,进而可改善患者嗓音功能与吞咽功能。本研究数据还显示,部分切除组并发症发生率较全切组低,部分切除组3年、5年生存率与全切组对比无显著差异(P<0.05),可见喉部分切除带蒂颈阔肌皮瓣喉成形术可降低并发症发生,不影响生存率。此外,为进一步确保手术效果,在术前应对患者喉部进行CT扫描、纤维喉镜等详细检查,明确患者肿瘤范围,且在制作皮瓣时,需注意皮瓣长宽应与喉部缺损区域长宽一致,避免皮瓣臃肿,造成喉张力过大或喉狭窄。
综上所述,喉部分切除带蒂颈阔肌皮瓣喉成形术治疗喉癌可促进患者喉功能恢复,缩短鼻饲管拔除时间,减轻术后疼痛,改善嗓音功能,提高吞咽能力,且并发症较低,可加快患者康复进程,改善预后。

