抗阻力运动联合有氧运动对妊娠期糖尿病孕妇妊娠结局的影响
杨苗苗 覃敏静 王凯华 罗春苗 周金嫦 杨素芬
妊娠期糖尿病(gestational diabetes mellitus,GDM)对产妇和新生儿都有危害,如生产时会出现头盆不称,产程延长,产后出血,羊水过多等不良情况[1-2]。国内外GDM 发生率近年有明显增高趋势。糖尿病孕妇的临床经过复杂,对母亲和儿童的生命健康造成巨大的风险,应该给予重视。国内外大量临床研究已经证实,GDM 治疗效果取决于母亲的自我管理和长期综合治疗,不能单纯依靠药物控制[3]。有氧运动是指主要以有氧代谢提供运动中所需能量的运动方式,如步行、慢跑、打太极拳、做韵律操等,通过锻炼大块肌肉来增加心率的活动[4]。一般来说,患者在室内外均可以进行有氧运动。抗阻力运动是指克服外界阻力,使大肌群在静息状态下收缩的无氧自主运动,如举哑铃等抗阻运动有利于锻炼骨骼和肌肉,增强体质[5]。目前,研究已经证实,抗阻力运动和有氧运动对GDM 患者降低血糖和促进胰岛素分泌具有积极作用[6-8]。然而,抗阻力运动结合有氧运动对GDM 孕妇妊娠结局的影响未见有相关报道。为了探讨抗阻力运动结合有氧运动在GDM 孕妇中的应用效果,本研究对GDM 孕妇进行抗阻力运动结合有氧运动的干预,观察其妊娠结局,为GDM 的护理提供参考。
1 资料与方法
1.1 一般资料
选择2020年2月—2021年2月广西壮族自治区民族医院产科门诊建立产检档案的GDM 孕妇为研究对象。纳入标准:依据诊断标准确诊为GDM 的孕妇[9]:孕24~28 周口服糖耐量试验后,空腹血糖>5.1 mmol/L;正常认知、沟通能力;知情同意,自愿参与本研究。排除标准:妊娠前有糖尿病;已经诊断胎儿畸形。使用随机数字表法将其分为对照组和观察组,每组60 例。两组孕妇一般资料比较,差异无统计学意义(P>0.05),可对比。见表1。本研究经医院伦理委员会批准。
1.2 方法
1.2.1 对照组 采用常规护理干预,包括:产前检查、心理护理、饮食护理、运动护理和自我健康监测指导等。
1.2.2 观察组 (1)成立多学科团队 GDM 阻力运动联合有氧运动团队由产科医护人员、内分泌科、营养科等其他成员组成。鼓励家庭成员参加集体培训,产科护士主要负责多学科团队成员之间的沟通和协调。干预前,产科护士主导,联合多学科团队成员充分评估孕妇的状况,并制订一个逐步的锻炼计划。(2)运动部位:上肢和下肢。(3)有氧运动以步行为主,中等强度步行运动可以在30~40 min 内在平坦的道路上行走2 km。每次运动的消耗量为90 Kcal,每周4 次。如果你不能坚持一次40 min,你可以选择每次持续10 min,然后分4 次完成。运动强度和方式也应根据自身情况进行调整,最大的耐受性是孕妇会说话但不会唱歌。步行可以由家人陪同。一方面,它可以确保安全,另一方面,它可以增加体育合作伙伴,提高体育合规性。(4)阻力练习的选择。① 上肢肌群:肱二头肌、肱三头肌、前臂肌群、三角肌、肘肌;②背部肌肉:斜方肌、背阔肌、冈下肌和大圆肌;③ 胸肌群:胸大肌;④腹肌:腹直肌和腹外斜肌。通过评估及结合孕妇自己身体的情况,使用哑铃等运动工具进行上肢抗阻力练习。刚开始练习时,重量可以轻一点,比如从0.5 kg 开始,随着时间延长,从0.5 kg 可逐渐增加至1 kg。具体动作为:屈肘,双手平举(固定1 min),双手前后摆动,胸部扩张,双臂举过头顶。每个动作重复10 次,两个动作之间休息15 s,5 个动作分为1 组,共3 组,两个动作之间可以休息1 min。运动效果评价标准:出汗少,心情愉快,食欲好,睡眠好,休息后能缓解疲劳。干预前后检测孕妇的血糖。在干预期间监测孕妇胎心音、心率,观察是否有腹痛、出血和液体流动,是否有低血糖症状,如头晕、虚弱、黑眼圈或酮症酸中毒症状。(5)阻力练习与有氧运动相结合的形式是在阻力运动前步行20 min。每个阻力动作重复5 次,两个动作之间休息15 s,5 个动作分为1 组,共3 组,两组之间休息1 min。如果受试者不能一次完成,可以选择进行2 次联合练习。运动强度和运动方式也应根据自身情况进行调整。最大的容忍度是孕妇会说话但不会唱歌。(6)运动强度的判断:①运动中心跳加快,但呼吸不快;②:可以继续锻炼5~30 min,出一点汗,感觉有点累,但仍然可以继续锻炼;③第2 天起床后没有疲劳。为了提高孕妇的依从性,健康教育护士应每天下午对孕妇的运动方式、频率和持续时间进行评估,并进行强化教育。(7)质量控制。根据孕妇病情,孕周、活动能力、耐受力、个人喜好,制订严谨的个性化方案。
1.3 观察指标
(1)比较两组孕妇妊娠结局,包括妊娠高血压、剖宫产、胎膜早破、产程延长和羊水过多的发生率。(2)比较两组孕妇新生儿结局,包括畸形、早产、巨大儿、胎儿窘迫和新生儿呼吸窘迫综合征的发生率。(3)焦虑自评量表(self-rating anxiety scale,SAS)、抑郁自评量表(self-rating depression scale,SDS)用于评估个体有焦虑、抑郁症状的主观感受,该量表由Zung编制,得分越高焦虑、抑郁程度越高[10]。
1.4 统计学方法
采用SPSS 19.0 统计软件,对数据的编码、录入双人进行查对,计数资料采用n(%)描述,采用χ2检验,计量资料采用(±s)表示,组间比较采用秩和检验、t检验,P<0.05为差异有统计学意义。
2 结果
2.1 两组孕妇一般资料比较
两组孕妇一般资料比较,差异无统计学意义(P>0.05)。见表1。
2.2 两组孕妇妊娠结局比较
干预后,观察组孕妇羊水过多、妊娠高血压、胎膜早破、产程延长及剖宫产发生方面低于对照组,差异有统计学意义(P<0.05)。见表2。
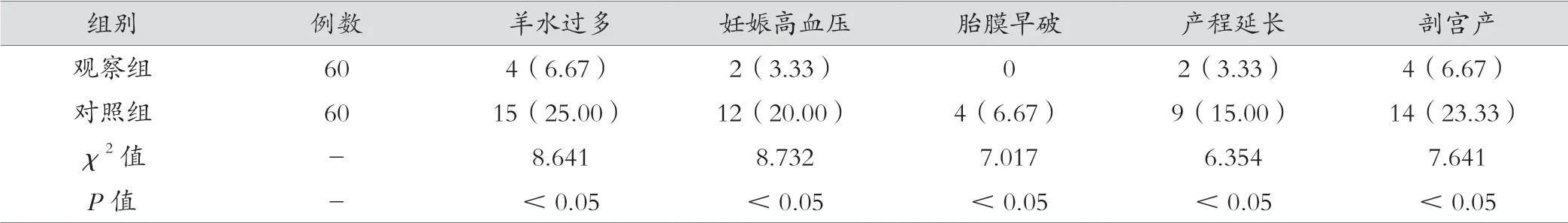
表2 两组孕妇妊娠结局比较[例(%)]
2.3 两组新生儿结局比较
干预后,两组新生儿畸形、低血糖比较差异无统计学意义(P>0.05),但观察组在早产儿、胎儿窘迫、巨大儿以及新生儿窒息发生率方面低于对照组,差异有统计学意义(P<0.05)。见表3。
2.4 两组孕妇干预前后焦虑、抑郁得分比较
干预前两组孕妇的焦虑、抑郁评分比较差异无统计学意义(P>0.05),干预后观察组孕妇焦虑、抑郁评分显著优于对照组(P<0.05)。见表3。
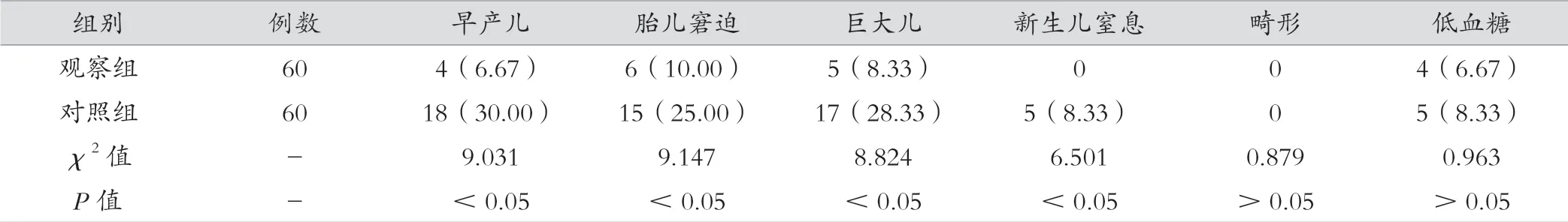
表3 两组新生儿结局比较结果[例(%)]
3 讨论
3.1 GDM 的危害不容忽视
对孕妇来说,高血糖可以诱发血管疾病,毛细血管管腔的狭窄,血管内皮可增厚,形成妊娠期高血压综合征、先兆子痫、子痫,并伴有早期胎盘剥离和脑血管意外[11];GDM 所致的羊水过多多见,可导致孕妇心肺功能不全[12]。GDM 还会影响剖宫产率增加,抗感染能力降低,孕妇易发生酮症酸中毒,导致母婴死亡。此外,对胎儿来说,GDM 相关巨大儿发生率高,围产期死亡率增加,胎儿先天性畸形、高胆红素血症、低血糖、低钙血症和新生儿呼吸窘迫的发生率也增加[13]。这些不利因素对孕妇、胎儿和新生儿的健康和生命构成严重威胁。然而,孕妇通常在妊娠的24~28 周行GDM 筛查[14],此时孕妇的身体负担增加,因此限制了其运动,运动干预比较难实施。本研究结果与其他相关研究结果一致证实,孕妇在基础运动训练的基础上,可以在家里甚至床上进行阻力训练,这已经成为GDM 患者最好的运动形式。
表4 两组干预前后SAS、SDS 评分比较(分,±s)
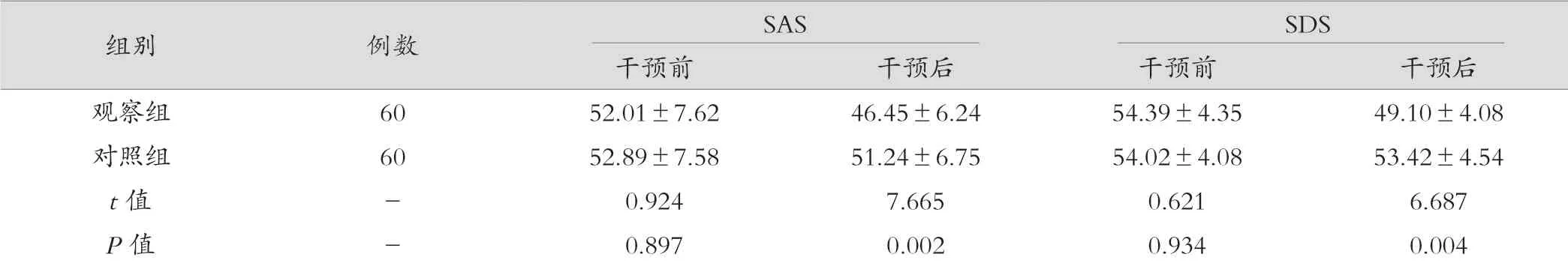
表4 两组干预前后SAS、SDS 评分比较(分,±s)
组别例数SASSDS干预前干预后干预前干预后观察组6052.01±7.6246.45±6.2454.39±4.3549.10±4.08对照组6052.89±7.5851.24±6.7554.02±4.0853.42±4.54 t 值-0.9247.6650.6216.687 P 值-0.8970.0020.9340.004
3.2 抗阻力运动联合有氧运动可有效改善妊娠期糖尿病孕妇妊娠结局
本结果显示,干预后观察组在产妇羊水过多、妊高征、胎膜早破、产程延长、剖宫产等方面均优于对照组(P<0.05);观察组早产儿、胎儿窘迫、巨大儿、新生儿窒息的发生率低于对照组(P<0.05)。说明抗阻运动结合有氧运动能有效改善妊娠期糖尿病孕妇的妊娠结局。原因可能为:一方面运动可增加骨骼肌细胞对运动的敏感性,葡萄糖摄取可提高骨骼肌细胞的胰岛素敏感性[15];另一方面,运动可以增加身体的能量消耗,减少体内脂质的积累,增加骨骼肌细胞吸收葡萄糖和胰腺细胞分泌胰岛素的能力。GDM 是一种特殊类型的糖尿病[16],在怀孕期间,随着胎龄的增加,胎儿在母体内的生长使母亲的身体负荷增加,从而限制了孕妇的活动。特别是对于因胎儿保护住院的孕妇,由于胎儿保护治疗需要卧床休息,孕妇户外运动量减少。为了有效控制血糖,床上耐力运动尤为重要,具有方便性和可操作性的特点。抗阻力运动是指在运动过程中肌肉收缩,长度不变,抵抗一定阻力的运动方式。肌肉在休息的基础上进行等长收缩和受力,有利于提高人体神经和肌肉的耐力,增加血液和氧气供应,提升肌肉的无氧代谢能力和肌肉红细胞数量,还增加了肌肉葡萄糖的摄取和身体消耗。有研究表明,抗阻力运动与有氧运动联合干预可以降低GDM 孕妇的血糖,降低剖宫产及早产的发生率[8],这与本研究结果一致。2019年加拿大发布的妊娠活动指南[17]也明确推荐了这种锻炼模式。建议GDM 患者每周进行3~4 次轻中度联合运动,每次30~60 min。SKOW 等[18]亦指出,与有氧运动相比,孕期有氧运动结合抗阻力训练能更有效地改善妊娠结局。
3.3 抗阻力运动联合有氧运动的实施可以改善妊娠期糖尿病孕妇的焦虑和抑郁状态
本研究结果显示,干预后观察组焦虑自评量表、抑郁自评量表得分均低于对照组,与燕美琴等[19]的研究结果相似。抗阻力运动联合有氧运动一方面通过医护人员全方位了解孕妇对孕期保健知识的需求,并与孕妇实时沟通,给予及时、专业的指导,增强其分娩及育儿信心,同时向孕妇提供孕期情绪调节方法和放松训练方法,纠正了孕妇消极的情绪和不良的应对方式,有助于缓解孕期不良情绪。
3.4 抗阻力运动与有氧运动联合干预时的注意事项
(1)环境条件。GDM 孕妇应在温度适宜、空气新鲜、空间较大的场所运动,这有利于提高运动舒适度,有利于胎儿和孕妇的身心健康。避免在高温和潮湿的环境中活动。运动时穿宽松的衣服,合适的衣服和鞋子,有利于吸汗散热和伸展四肢;运动后立即补充水分,防止脱水。运动时应穿插热身和休息,以防止身体负荷过重。(2)运动时应有家庭成员陪伴。为了GDM 孕妇的安全,GDM 孕妇的家属应在运动过程中陪同。防止事故发生。研究指出,有运动习惯的女性在怀孕期间的活动水平更高,且孕妇的活动水平与配偶支持呈正相关[20]。这表明配偶提供的社会支持非常强大。因此,在GDM 孕妇与医护人员制订抗阻力运动计划、实施运动处方时,应由其配偶陪同,发挥鼓励和监督作用,提高孕妇的运动意识和执行力。(3)及时发现和处理不适症状。孕妇应在医护人员的指导下,根据自身情况进行适当的运动。有运动禁忌证和其他产科并发症的GDM 患者不建议进行抗阻力运动。要遵循循序渐进的原则,运动量要逐步增加。同时,密切监测孕妇的心率和胎心率,防止不适症状和不良事件的发生。如果在运动中出现腹痛、阴道异常出血、阴道分泌物、持续过度呼吸短促、头晕、胸闷和疼痛,应立即停止运动并寻求医疗帮助。另外,运动时应随身携带糖果和饼干等食物,如低血糖,可立即食用。GDM 孕妇单独运动时,应随身携带可确认身份信息的手链或卡片,防止出现不适症状时救援人员快速获取孕妇信息。患有GDM 的孕妇应尽量避免在阻力运动中损伤皮肤。因为孕妇血糖过高,皮肤一旦受损,就更难愈合。详细记录每次运动前后血糖和体质量的变化,以便医护人员修改运动方案,保持有效的运动干预。(4)医务人员要严格掌握抗阻力运动的适应证和禁忌证,向孕妇及其家属讲解抗阻力运动的原理,并进行有效沟通,帮助群体合理安排运动时间,实现最佳运动证据从医务人员转移到孕妇身上,提高孕妇的健康效果。
综上所述,抗阻力运动联合有氧运动可有效改善妊娠期糖尿病孕妇妊娠结局。本研究因时间和条件所限,干预时间比较短,且样本量较小,今后需要在延长干预时间、扩大样本量和多中心合作方面进行深入研究。

