经阴茎腹侧松解固定成形术治疗小儿隐匿阴茎的疗效分析
张洪美
隐匿阴茎为一种综合因素所致的先天性阴茎畸形,主要是由于阴茎肉膜发育不良而不能在阴茎体前端、颈部正常附着,导致阴茎无法正常外露,但阴茎体是发育正常的[1]。隐匿阴茎是临床上常见疾病,以幼童及青少年患者为主,偶有成人病例报道[2]。随着时代的发展和社会的进步,人们对性的认识和健康意识逐渐提高,不仅隐匿阴茎患儿可能会由于自己的外生殖器与同龄人不同而产生自卑感,甚至出现抑郁、焦虑,担心被别人发现和耻笑,患儿家长也会产生很大的心理压力,因此近年来人们对这种疾病越来越重视,就诊率不断增加,其已成为医院儿科临床较常见的病症之一。针对隐匿阴茎,手术一直都是治疗的最有效方式。特别是近年来随着现代医学领域对隐匿阴茎的认识和治疗的进一步深入,国内外大部分的学者都认为隐匿阴茎会对阴茎海绵体的功能结构造成不良的后果,在确诊后有必要进行手术矫形治疗[3,4]。当前临床根据隐匿阴茎患儿的病因和病理类型设计了众多的手术方式[5],但是关于手术治疗方式的选择仍存在许多争议。基于此,本研究回顾性分析于本院进行手术治疗的 84 例隐匿阴茎患儿的临床资料,对比经阴茎腹侧松解固定成形术和Brisson 术治疗小儿隐匿阴茎的临床疗效,旨在为临床治疗提供更多参考。报告如下。
1 资料与方法
1.1 一般资料 回顾性分析2020 年1 月~2022 年 1 月于本院进行手术治疗的84 例隐匿阴茎患儿的临床资料。诊断标准:诊断依据主要为临床表现及体格检查,由于阴茎外观短小、包皮呈鸟嘴形或阴茎显露不良而就诊,体格检查结果显示阴茎较同龄人短小,阴茎皮肤短缺、分布不均,耻骨联合处没有脂肪的堆积,可触及隐匿在皮下发育正常的阴茎体,当向耻骨方向推阴茎周围皮肤时可使阴茎体显露,但放松后又快速收缩,阴茎角呈钝角,阴囊和睾丸发育没有任何异常,配合B 超检查测量阴茎体长度以及实验室指标检测(睾酮、雌激素、促黄体生成素以及促性腺激素生成素等)来辅助确诊,并与小阴茎进行鉴别诊断[6]。纳入标准:经诊断为先天性隐匿阴茎;非肥胖体型;年龄3~13 岁;既往无阴茎外科手术治疗史以及激素治疗史;无其他先天性疾病以及遗传性疾病;患儿及其监护人配合度良好,能够配合实施疗效评价;知情同意书已由监护人签字。排除标准:继发性隐匿阴茎;其他类型的阴茎畸形,例如尿道下裂、蹼状阴茎等;有泌尿系统感染,或者存在阴茎外伤;阴茎皮肤溃烂;超重患儿,体质量指数>24 kg/m2;伴有凝血功能障碍、严重心脏病、恶性肿瘤;不符合手术指征;病例资料有缺失,难以准确收集相关数据。84 例患儿根据手术方法不同分为观察组与对照组,各42 例。对照组年龄3~12 岁,平均年龄(5.65±2.41)岁;体质量指数11~23 kg/m2,平均体质量指数(15.26±1.10)kg/m2。观察组年龄4~13 岁,平均年龄(5.69±2.40)岁;体质量指数12~23 kg/m2,平均体质量指数(15.31±1.07)kg/m2。两组患儿一般资料对比差异无统计学意义(P>0.05),具有可比性。
1.2 方法 术前,两组均已完成血尿常规、心电图检查、凝血功能检查以及性激素各项指标检查,嘱咐患儿在术前8 h 禁食、术前12 h 禁水。
观察组行经阴茎腹侧松解固定成形术,患儿仰卧位,气管插管联合静脉复合麻醉完成后,于阴茎阴囊腹侧衔接交叉点作一楔形切口,有选择地对交接处的多余皮肤组织进行裁剪整形,范围3 mm×2 mm~ 5 mm×3 mm[7];然后沿着以上切口,对阴茎进行充分松解,将阴茎与肉膜间索带纤维组织切除,直至阴茎根部Scarpa 筋膜周围,为使阴茎能自然伸直并固定,在阴茎根部背侧1 点、11 点的部位将阴茎Scarpa 筋膜和Buck 筋膜进行缝合固定,注意不要损伤到阴茎背侧的血管和神经;之后在阴茎阴囊交接5、7 点位置将阴茎Buck 筋膜与尿道海绵体浅筋膜进行缝合固定,此时注意不要破坏尿道内膜,从而达到重建阴茎阴囊角的目的,并使阴茎得到充分外露[8]。提起包皮,剪掉过长的包皮,在6 点钟位置将包皮外板纵形剪开,剪除多余的包皮内外板,使包茎彻底解除。通过包皮切口对阴茎前端的异常筋膜附着进行环形松解,最后对包皮内外板进行缝合。术后留置尿管,利用弹性绷带对术区适当进行加压包扎,术毕。术后应用抗生素3~5 d,7 d后拆除尿管。
对照组行Brisson 术,手术在全身麻醉下进行,患儿仰卧位,分离包皮粘连,将包皮口外翻,露出阴茎头部,从阴茎皮肤纵向切开,直至阴茎根部。保留6 mm左右内板,环切包皮直至白膜层,同时将增厚肉膜、纤维索条以及脂肪组织进行游离切除,去除耻骨前厚度增大的脂肪垫,将阴茎根部的白膜和对应的耻骨前筋膜进行缝合固定,切开阴茎根部的腹侧皮肤,在阴茎深筋膜浅层内游离皮瓣,进行阴茎阴囊夹角的重建;在包皮外口背侧正中将包皮外板进行剪开,将包皮外翻,使阴茎头得以显露,分离包皮与阴茎头的粘连,同时去除包皮垢,在距离冠状沟8 mm 的位置对多余的包皮进行环形切除,最后对包皮内外板进行缝合[9]。术后留置尿管,利用弹性绷带对术区适当进行加压包扎,术毕。术后应用抗生素3~5 d,7 d 后拆除尿管。
1.3 观察指标及判定标准 ①术后6 个月,对比两组临床疗效,疗效判定标准:显效:在自然状态时,阴茎全部露出,阴茎伸长>25 mm,未见回缩现象;有效:在自然状态时,阴茎大部分露出,阴茎伸长15~25 mm,未见明显回缩现象;改善:在自然状态时,阴茎部分露出,阴茎伸长<15 mm,出现明显回缩现象,但隐匿症状得到明显改善;无效:在自然状态时,出现明显回缩现象,隐匿症状未得到明显改善。总有效率=(显效+有效)/总例数×100%。②对比两组并发症发生情况,包括排尿困难,包皮中重度水肿、伤口感染、阴茎回缩等。③对比两组患儿监护人对阴茎外观满意度,首次拆除伤口敷料后,采用小儿阴茎感知量表,评定阴茎整体外观、阴茎长度、勃起时阴茎伸直状态、阴茎头外形、尿道口位置和形状、包皮分布评分;各项评分0~3 分,0 分为不满意、1 分为一般、2 分为满意、3 分为非常满意,评分越高满意度越高[10]。
1.4 统计学方法 采用SPSS24.0 统计学软件处理数据。计量资料以均数±标准差(±s)表示,采用t检验;计数资料以率(%)表示,采用χ2检验。P<0.05 表示差异有统计学意义。
2 结果
2.1 两组临床疗效对比 观察组治疗总有效率高于对照组,差异有统计学意义(P<0.05)。见表1。
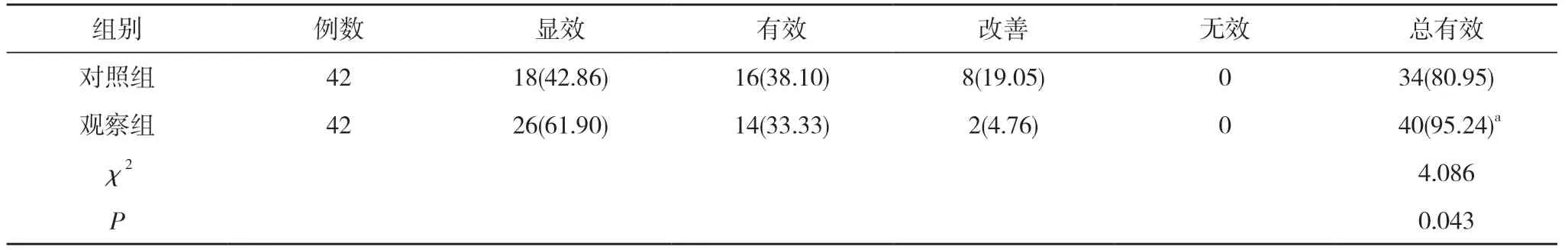
表1 两组临床疗效对比[n(%)]
2.2 两组并发症发生情况对比 观察组并发症发生率低于对照组,差异有统计学意义(P<0.05)。见表2。

表2 两组并发症发生情况对比[n(%)]
2.3 两组患儿监护人对阴茎外观满意度对比 观察组患儿监护人对阴茎整体外观、阴茎长度、勃起时阴茎伸直状态、阴茎头外形、尿道口位置和形状、包皮分布评分均高于对照组,差异有统计学意义(P<0.05)。见表3。
表3 两组患儿监护人对阴茎外观满意度对比(±s,分)

表3 两组患儿监护人对阴茎外观满意度对比(±s,分)
注:与对照组对比,aP<0.05
3 讨论
隐匿阴茎是一种先天的阴茎发育异常,其特点是阴茎外观短小,并被皮下组织所掩藏,通常包皮将阴茎头包裹呈“鸟嘴样”。隐匿阴茎不仅会对阴茎的正常发育造成影响,导致患儿心理障碍,还可以引起尿道外口感染和龟头炎,威胁患儿健康。当前隐匿阴茎的病因并未完全明确,有关专家普遍认为导致阴茎隐匿的主要原因有以下三点:①阴茎肉膜层发育异常,如短缩、增厚,变成无弹性的纤维筋膜,形成纤维索带,限制了阴茎的伸出;②阴茎皮肤未能正常在阴茎体上附着,而是被束缚在腹壁上,从而影响到了阴茎皮肤的正常发育;③由于过度肥胖,腹壁脂肪大量堆积,而阴茎体被大量脂肪覆盖掩埋[11]。对于因过度肥胖而引起的隐匿阴茎,属于后天性,一般可以不需要外科手术的方式进行治疗,能够通过减肥瘦身来改善疾病症状,但是阴茎肉膜层发育异常、阴茎皮肤并未能正常在阴茎体上附着则属于先天性隐匿阴茎,大多数学者认为其自愈是不常见的。隐匿阴茎不能只是采用单纯的内科疗法进行矫正,而应该在诊断明确之后及早进行外科手术矫形治疗已经是国内外学者的共识,因此,及早进行手术矫正不仅可以消除患儿的心理问题,而且并不影响阴茎发育[12-14]。
最初时期,由于对隐匿阴茎的认识有限,在手术过程中仅仅是简单地将包皮口的狭窄环进行松解切开,然后将阴茎腹侧皮转移至背侧,不对限制了阴茎伸出的纤维索带进行切断,因此这种手术未能使阴茎有效外露,效果不甚理想。随着医疗技术的发展,对隐匿阴茎病因的进一步认识和了解,现阶段已有很多手术方法可以治疗隐匿阴茎,比如Shirika 术、Johnson 术、Devine 术等,在这些术式的基础上,最近几年还出现了大量的改良术式。但是不管采用哪一种手术方式,其目的都是让被束缚的阴茎海绵体组织完全释放,缝合并妥善固定阴茎白膜和皮下组织,同时扩大包皮腔,将过短的阴茎皮肤适当延长,改善阴茎外观,从而防止阴茎体再次回缩[15]。Brisson 术是一种治疗隐匿阴茎非常常见的具有代表性的术式,但是手术视野狭小,术区难以外露,将对手术效果产生不利影响[16-18]。而且Brisson 术更注重对阴茎肉膜异常附着以及阴茎皮肤短缺的整形,未能有效修正阴茎和阴囊融合的蹼状改变,导致术后的阴茎外观受到影响,导致术后水肿减退困难等。经阴茎腹侧松解固定成形术的切口隐蔽,于阴茎阴囊腹侧交叉点采用了楔形切口,因为该部位皮肤与蹼状阴茎较为相似,这种切口设计可以有效修正阴茎和阴囊的蹼状改变,防止阴茎腹侧皮肤过多而产生臃肿,更便于阴茎和阴茎根部肉膜的松解、固定[19];通过筋膜的固定可以有效地预防阴茎回缩;包皮环切能有效地解除肉膜异常附着于阴茎前端;阴茎背腹侧纵切内外板缝合,不仅可以彻底解除包茎,而且可以有效地防止阴茎背侧的包皮过少;剪开包皮内板、外板,并进行适当的裁剪,既能扩大手术视野,有助于异常肉膜组织的彻底切除,尽可能地露出阴茎。而且经阴茎腹侧松解固定成形术具有操作简便、并发症少等优势,不但能充分暴露手术视野,还能彻底解除束缚阴茎的张力。但术中仍需注意以下几点:①在阴茎 Buck 筋膜上完全暴露出异常生长的肉膜组织;②在对包皮内、外板进行分离的时候注意不要损伤到其供血血管;③在对内板充分游离并覆盖创面的时候注意要保持一定的张力,避免阴茎腹侧包皮在术后发生臃肿;④在手术后需要采用弹力绷带加压包扎阴茎,注意通过观察龟头色泽来选择包扎力度,降低手术后出现包皮水肿的几率。
本研究结果显示,观察组治疗总有效率高于对照组,差异有统计学意义(P<0.05)。分析原因可能是由于经阴茎腹侧松解固定成形术的各项手术操作要素与隐匿阴茎的病理解剖特点相对一致。虽然2 例患儿的治疗效果只是改善,但是这可能是由于阴茎前端肉膜的松解不完全或者耻骨前筋膜的固定不牢。在并发症方面,虽然两组手术方式不同,但是并发症的发生类型基本相同,包括排尿困难、包皮中重度水肿、伤口感染、阴茎回缩等,包皮水肿主要是由于淋巴回流障碍或者阴茎腹侧皮肤赘生引起的,术后有效的加压包扎能够减少包皮水肿发生;术后出血多、换药不及时是导致伤口感染的主要因素,需及时换药、引流、强化抗菌处理;术后的阴茎回缩可能与手术过程中未能确切固定阴茎根部皮肤真皮层以及阴茎海绵体根部两侧有关,必须进行二次手术固定。观察组并发症发生率低于对照组,差异有统计学意义(P<0.05)。可以初步判断经阴茎腹侧松解固定成形术的安全性要高于Brisson术,但仍需未来增加样本量,延长随访时间来进一步证实。观察组患儿监护人对阴茎整体外观、阴茎长度、勃起时阴茎伸直状态、阴茎头外形、尿道口位置和形状、包皮分布评分均高于对照组,差异有统计学意义(P<0.05)。说明经阴茎腹侧松解固定成形术有助于改善阴茎美观度与显露程度,能够使患儿术后的阴茎外观恢复更理想,更能够满足患儿的需求,使患儿监护人更加满意。
综上所述,经阴茎腹侧松解固定成形术操作简单,远期效果比较满意,且并发症少,是治疗小儿隐匿阴茎的一种理想手术方式。

