急性单发小脑小梗死的临床特征
胡红梅,杨磊,于玲,秦伟,白明悦,胡文立
急性小脑梗死占所有缺血性卒中的2.3%~3%[1-2]。一般将MRI DWI序列上小脑梗死灶直径>2 cm定义为小脑大梗死,此类患者的病灶通常位于特定的小脑动脉供血区且常伴有小脑外梗死,临床症状容易识别。直径<2 cm的小脑梗死被认为是小脑小梗死,这部分患者常缺乏特异性症状,因此易漏诊误诊。国内外有关小脑小梗死的研究较少,且方法和结果缺乏一致性。不同研究对小脑小梗死的名称不一致,包括分水岭梗死、终末区梗死、非流域性梗死以及小脑小梗死等[3-6]。目前小脑小梗死的发生率尚不清楚,其影像学表现和远期预后也不明确。随着神经影像技术的进步及其在临床的广泛应用,急性小脑小梗死的检出率逐渐升高,并引起国内外学者的重视。
目前认为,与前循环梗死相似,小脑梗死最主要的病因同样是大动脉粥样硬化和心源性栓塞[7-8]。既往有关小脑小梗死的研究多同时包括急性期和非急性期的病灶,多采用头颅CT、MRA和颈动脉超声分别进行影像学评估[1-2]。但头颅CT很难识别后颅窝病灶和小的病灶,MRA和超声对后循环血管的评价也不够精确。本研究针对单纯的急性小脑梗死患者,结合MRA和CTA对患者后循环受累血管、血管狭窄情况进行更精准的评估,探讨小脑小梗死的临床和影像学特点,以期提高临床对小脑小梗死的认识。
1 对象与方法
1.1 研究对象 连续入组2016年1月-2019年12月在首都医科大学附属北京朝阳医院神经内科住院的急性小脑梗死患者。入组标准:①急性脑梗死,且经头颅MRI证实(DWI序列显示病灶呈高信号);②脑梗死仅累及小脑;③年龄≥18岁;④发病7 d内;⑤发病7 d内完成头颅MRI、MRA及CTA检查;⑥临床资料完整。排除标准:资料不全或影像质量不佳;脑肿瘤等其他累及中枢神经系统的疾病;严重心脏、肝脏和肾功能不全。
1.2 临床资料收集 通过住院病历收集患者的临床资料和血管危险因素,包括年龄、性别、高血压病史、糖尿病病史、高脂血症病史、心房颤动病史、冠心病史、卒中病史、吸烟史和饮酒史。记录患者发病到首次接受头颅MRI检查的时间。记录患者入院时的收缩压、舒张压,入院次日TG、HDL-C、糖化血红蛋白、空腹血糖、Hcy及肌酐等实验室检查结果。记录患者卒中发病时的症状和体征,包括眩晕、头痛、构音障碍、肢体乏力、眼震和共济失调。
参考中国缺血性脑卒中亚型(China ischemic stroke subclassification,CISS)的标准进行病因学评估,分为大动脉粥样硬化型、心源性栓塞型、穿支动脉疾病型、其他原因型和不明原因型[3]。考虑到后循环多发梗死的比例较高,本研究要求必须合并心房颤动或心脏超声提示心房或左心耳存在血栓的患者方可考虑心源性栓塞型。
1.3 影像学检查和评估 头颅MRI和MRA采用GE公司(1.5T)或西门子公司(3T)的磁共振成像仪完成。MRI序列包括T1WI、T2WI、FLAIR和DWI。血管检查包括头颅MRA和头颈部CTA。
1.3.1 小脑梗死受累血管评估 根据Tatu等[4]对脑干、小脑动脉供血区的解剖定位方法,通过头颅MRI DWI序列所示小脑病灶部位,确定其受累动脉,包括小脑前下动脉(anterior inferior cerebellar artery,AICA)、小脑后下动脉(posterior inferior cerebellar artery,PICA)和小脑上动脉(superior cerebellar artery,SCA)。
根据小脑梗死病灶大小分为①小脑小梗死组:位于AICA、PICA和SCA供血区的直径<2 cm的梗死灶;②小脑大梗死组:位于AICA、PICA和SCA供血区的直径≥2 cm的梗死灶。
1.3.2 后循环血管的评价 颅外段椎动脉采用头颈部CTA进行评估。颅内段椎动脉、基底动脉采用头颅MRA进行评估。根据Min等[5]报道的方法,选取血管最狭窄处,测量其直径并计算狭窄率,狭窄率≥50%为存在血管狭窄。正常部位血管直径的测量:颅外段选取椎动脉V2段中间笔直段最宽的部位进行测量;颅内段选取椎动脉V4段最宽的部位进行测量。
1.3.3 脑白质高信号的评估 脑白质高信号采用Fazekas量表评价[6]。2名研究者独立评价,意见不一致时会商确定。脑室旁白质高信号评分:0分为无病变;1分为帽状或者铅笔样薄层病变;2分为病变呈光滑的晕圈;3分为不规则的脑室旁高信号延伸到深部白质。深部白质高信号评分:0分为无病变;1分为点状病变;2分为病变开始融合;3分为病变大面积融合。脑室旁或深部白质评分0~1分为轻度脑白质病变,≥2分为中重度脑白质病变。
1.4 统计学方法 采用SPSS 20.0统计软件进行分析。连续变量且为正态分布的以表示,组间比较采用独立样本t检验。非正态分布数据采用M(P25~P75)表示,组间比较采用Mann-Whitney秩和检验。分类变量采用例数和率(%)表示,组间比较采用χ2检验。P<0.05为差异有统计学意义。
2 结果
共纳入121例患者,男性86例,女性35例,年龄40~87岁,平均65.2±11.4岁。高血压86例(71.1%)、糖尿病50例(41.3%)、高脂血症75例(62.0%)、冠心病21例(17.4%)、心房颤动8例(6.6%)、卒中病史28例(23.1%)、吸烟77例(63.6%)和饮酒50例(41.3%)。
2.1 急性小脑梗死的临床特征 121例患者中43例(35.5%)为小脑小梗死,78例(64.5%)为小脑大梗死。与小脑大梗死组相比,小脑小梗死组的男性和吸烟比例更低,入院时收缩压和入院次日空腹血糖水平更低。2组的年龄、高血压、糖尿病、高脂血症、冠心病、心房颤动、卒中史及饮酒等传统血管危险因素比例的差异无统计学意义,入院次日实验室检查中TG、LDL-C、糖化血红蛋白、Hcy和血肌酐水平的差异也无统计学意义(表1)。
病因分型分析显示,2组的CISS分型分布差异有统计学意义,虽然2组中均以大动脉粥样硬化型最多见,但小脑大梗死组中大动脉粥样硬化型的比例明显更高,小脑小梗死组中不明原因型更多(表1)。
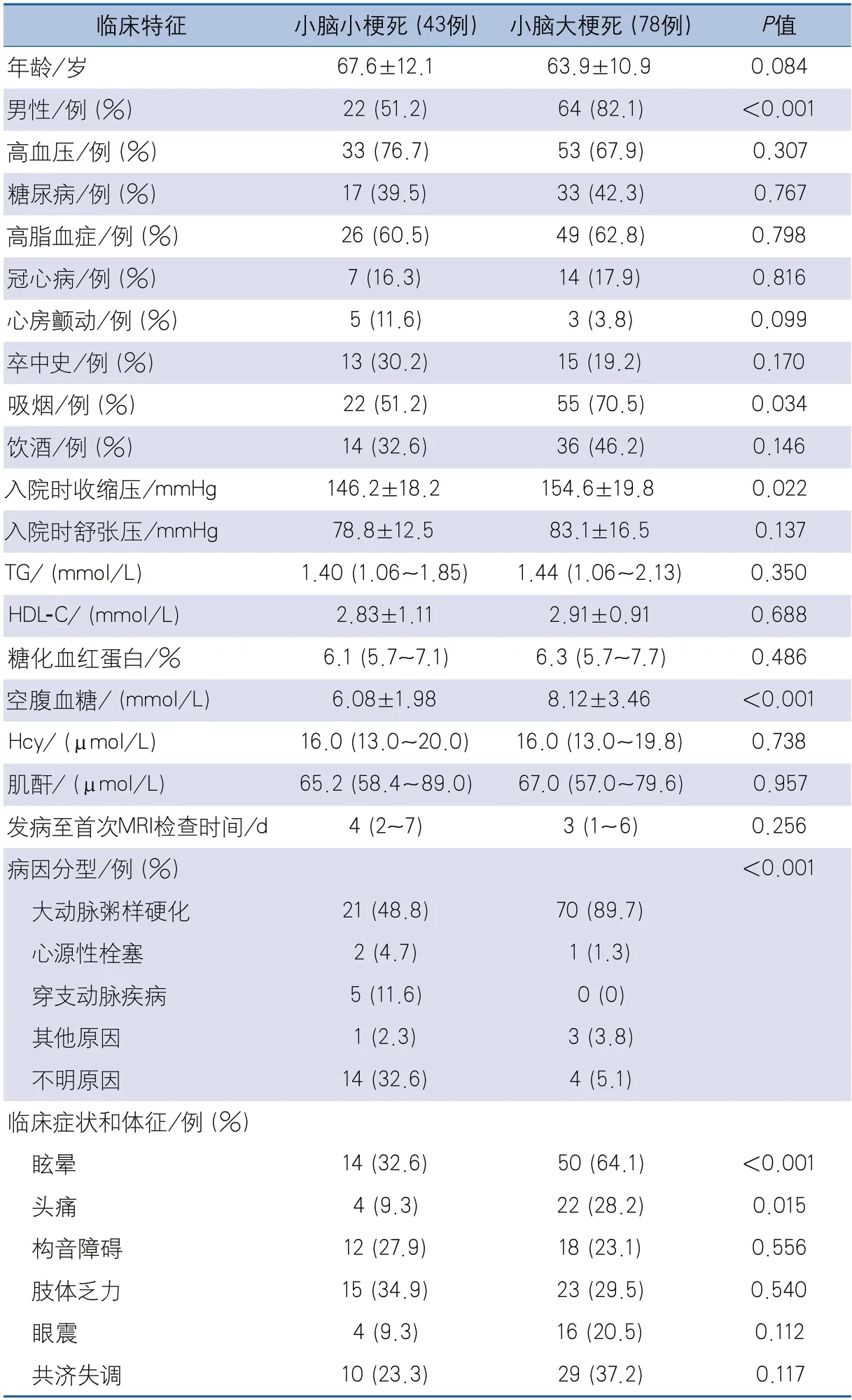
表1 小脑小梗死组和小脑大梗死组临床特点比较
临床症状和体征方面,与小脑大梗死组相比,小脑小梗死组中出现眩晕和头痛症状的比例更少,2组其他临床症状和体征方面的差异无统计学意义(表1)。
2.2 急性小脑梗死的影像学特征 小脑小梗死组和小脑大梗死组受累血管分布差异有统计学意义,2组均以PICA受累最多见,但小脑小梗死组中AICA和SCA受累的比例高于大梗死组,小脑大梗死组中多血管受累更多见。2组间椎动脉颅内段、椎动脉颅外段、基底动脉以及椎动脉合并基底动脉狭窄的比例差异无统计学意义。
与小脑大梗死组相比,小脑小梗死组脑室旁和深部白质区域中重度脑白质高信号的比例差异无统计学意义(表2)。
3 讨论
目前针对单纯小脑小梗死的临床影像学研究较少,研究的结果和结论也不统一。本研究将急性单纯小脑梗死分为小脑小梗死和小脑大梗死组,比较了2组的临床资料和影像学特点。研究结果显示,在传统血管危险因素方面,2组仅性别分布和吸烟的差异有统计学意义,年龄、高血压、糖尿病、高脂血症、冠心病、心房颤动、既往卒中史及饮酒等方面的差异无统计学意义,另外,2组的病因分型中均以大动脉粥样硬化型最为多见,提示小脑小梗死和小脑大梗死患者有类似的血管危险因素,发病机制也有较大的相似之处,这与既往研究结果相符[2,7]。
小脑梗死多表现为头晕、头痛、恶心、呕吐和步态不稳等症状,查体可发现眼震、共济失调、构音障碍和辨距不良等阳性体征。小脑小梗死患者的临床表现与此相似,但一般情况下症状更轻微,部分患者无明显症状。Calic等[2]的研究显示小脑小梗死患者中头痛、恶心、呕吐等症状发生的比例低于小脑大梗死患者。Amarenco等[8]的研究显示小脑小梗死患者的主要症状为非特异性头晕。本研究中小脑小梗死组中眩晕和头痛的比例明显低于小脑大梗死组,差异有统计学意义,小梗死组中眼震和共济失调体征的查出率也有低于大梗死组的趋势,但差异未达统计学意义,结果也同样提示与小脑大梗死患者相比,小脑小梗死患者的临床症状和体征可能更不明显,临床诊疗中需要仔细甄别。
本研究发现小脑小梗死组和小脑大梗死组均以PICA受累最多见,但小脑大梗死组中多血管受累更多见。既往研究显示,高达30%的急性小脑梗死患者为多个血管区域联合受累[9-10]。AICA、PICA和SCA的周围分支之间存在较丰富的吻合,且个体差异明显,小脑的供血存在交叉支配且变异率较高,因此单纯通过血管解剖部位评估梗死有较大的不确定性。
既往认为大动脉粥样硬化型脑梗死患者的糖尿病患病率高,而小动脉闭塞或穿支动脉病的患者高血压患病率高,脑白质高信号和微出血的特征更明显[11-12]。目前有关小脑小梗死和大梗死患者小血管病特征的研究较少。Calic等[2]的研究中小脑小梗死和大梗死患者中重度脑白质高信号的发生率分别为53%和46%,差异无统计学意义。本研究结果与之相似,未发现小梗死组和大梗死组间中重度脑白质病变的比例有显著差异。
新英格兰后循环卒中注册登记研究显示,大动脉粥样硬化和心源性栓塞是后循环卒中的主要病因[13],Calic等[2]的研究显示心源性栓塞占小脑梗死病因的37%。本研究结果也显示小脑小梗死和小脑大梗死患者的病因分型均以大动脉粥样硬化型为主,但本研究中2组的心源性栓塞的比例均较低,这可能与本研究对心源性栓塞的定义更加严格,要求必须合并心房颤动或心脏超声提示心房或左心耳存在血栓的患者方可考虑心源性栓塞有关。
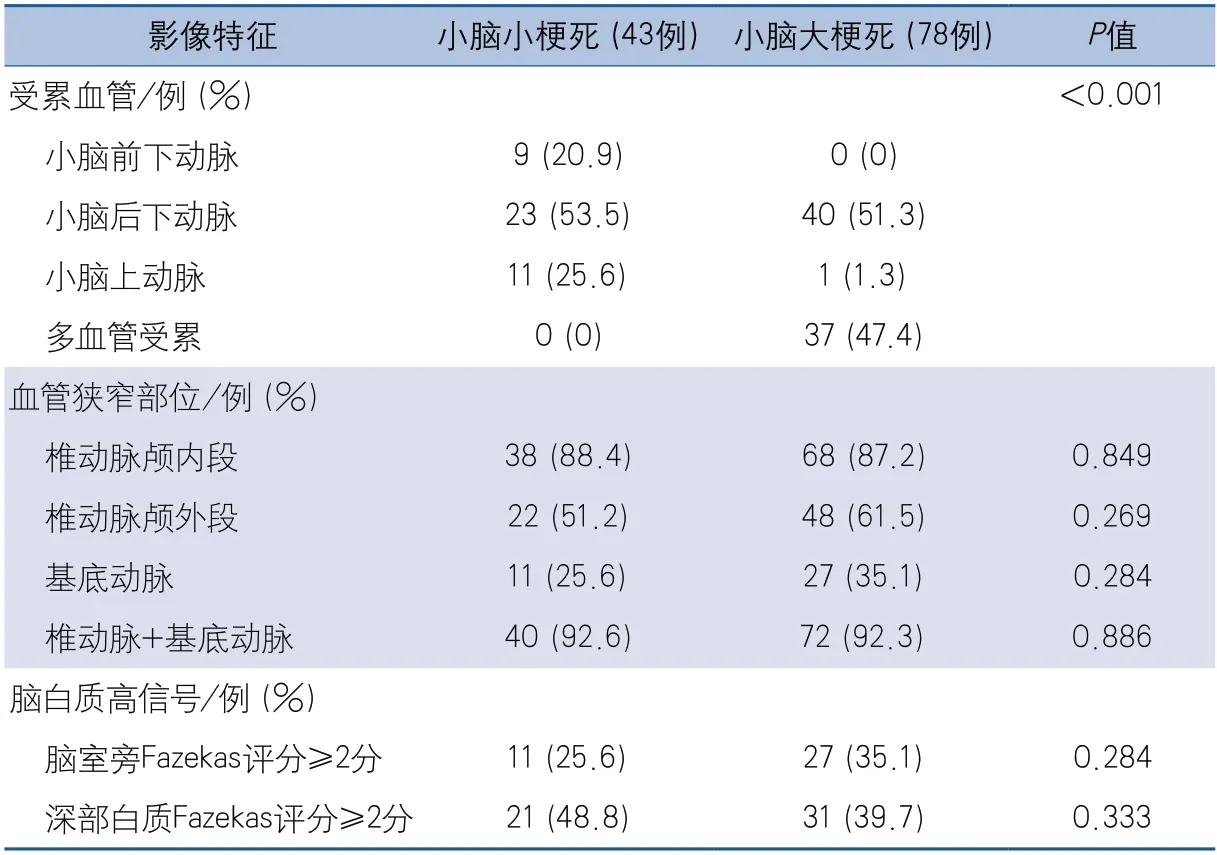
表2 小脑小梗死组和小脑大梗死组影像学特征比较
关于小脑梗死是否存在小动脉闭塞型或穿支动脉病仍有争议。一项后循环梗死的病因学研究共纳入了70例患者,其中有11例(16%)小脑梗死患者的病因可能为小动脉疾病,但这些患者无任何典型的腔隙综合征[14]。另一项包括107例小脑梗死患者的研究中,病因分型中无小动脉闭塞型和少见原因型[9]。TOAST病因分型中将小动脉闭塞型的临床表现限定为存在经典的腔隙综合征。此外,后循环梗死与小脑梗死涵盖的患者不同,直接引用后循环梗死中的小动脉闭塞型的数据作为小脑梗死病因分型中的小动脉闭塞型并不准确[14]。本研究中穿支动脉病只有5例,因此本课题组也对小脑梗死中小动脉闭塞型或穿支动脉病型存疑,后续应进行针对性的深入探索。
本研究具有一定的局限性。首先,本研究为回顾性分析,影像学检查的标准并不能完全统一,临床资料的收集也存在标准不统一的问题,因此可能对部分数据的准确性有所影响;其次,本研究的影像学评估方法为MRA和CTA,而不是血管检查的金标准——DSA,也可能对部分血管的评估不够准确。

