芬太尼与阿芬太尼用于腹腔镜手术中的临床麻醉效果差异
丛宁 于盼盼
作者单位:乳山市中医院麻醉科,山东 乳山 264500
腹腔镜手术是近年来兴的一种微创技术,具备创伤面较小、术后能恢复快以及操作简便等优势,临床应用价值较高,已经成为临床治疗中的一种重要手术方式。但随着腹腔镜手术的推广应用,其弊端也逐渐凸显出来,受到医学界的关注[1]。临床常见的弊端主要为以下两点:二氧化碳人工气腹或头低体位形成快速气腹,造成患者心血管出现不良反应,甚至危及患者生命。为确保手术过程的顺利开展,有效降低并发症发生率,改善患者的不适症状,合理的麻醉方案尤为关键[2]。目前,临床上一般会采用多种麻醉药物进行静脉给药,芬太尼与阿芬太尼是腹腔镜手术中的两种常用药物,但哪种麻醉效果更为理想还值得探究。基于此,本文将芬太尼和阿芬太尼分别应用于两组腹腔镜手术患者中,对两种药物的麻醉效果做进一步比较分析,以期通过获得的研究结果为腹腔镜手术临床麻醉标准制定提供借鉴,详情如下。
1 资料与方法
1.1 一般资料
选择2020 年1 月1 日—2021 年10 月1 日在乳山市中医院实施腹腔镜手术的96 例患者,利用掷骰子的分组方式分为两组,观察组48 例患者实施阿芬太尼麻醉,对照组48 例实施芬太尼麻醉。其中观察组男26 例,女22 例,年龄23 ~69 岁,平均(61.35±5.65)岁,ASA 麻醉分级分别为Ⅰ级25 例,Ⅱ级23 例,患病情况:胃癌18 例,十二指肠溃疡13 例,卵巢囊肿12 例,阑尾炎3 例,小肠穿孔2 例。对照组男25 例,女23 例,年龄24 ~71 岁,平均(65.25±5.45)岁,ASA 麻醉分级分别为Ⅰ级26 例,Ⅱ级22 例,患病情况:胃癌17 例,十二指肠溃疡15 例,卵巢囊肿9 例,阑尾炎4 例,小肠穿孔5 例。上述资料进行组间对比,差异无统计学意义(P>0.05),具有可比性。本次研究已经医院医学伦理委员会批准通过。
纳入标准:(1)所有患者均需行腹腔镜手术治疗。(2)患者自愿配合本次手术麻醉方案。(3)患者及其家属已对本次研究方向和所需方法已详细了解,并按照规定签署知情同意书[3]。排除标准:(1)不具备以上条件的患者。(2)依从性较差,不能正常沟通者。(3)患有家族遗传精神病史。(4)一般资料不健全[4]。
1.2 方法
所有患者均做好术前全身麻醉准备工作,包括:提前禁食(8 h),禁饮(4 h)。手术开始后建立静脉通道,并对患者各项指标进行监测(包括心电图、血压、脉搏及血氧含量等),适当补液(比例为2 ∶1)10 mL/(kg·min),进行麻醉诱导、导尿[5]。麻醉实施均采用静脉给药,药量选择要全面考虑患者年龄、体重、耐受及患病程度等情况[6]。给予观察组采用盐酸阿芬太尼注射液(宜昌人福药业有限责任公司生产,国药准字:H20203054,规格:2 mL ∶1 mg)进行麻醉,给予对照组采用药物枸橼酸芬太尼注射液(宜昌人福药业有限责任公司生产,国药准字:H42022076,规格:2 mL ∶0.1 mg)进行麻醉。在此需注意,为确保麻醉效果的时效性及稳定性,应合理控制给药浓度及速度,若患者术中出现心率过缓及血压下降则为胆心反射[7]。手术期间,麻醉效果保持时间为:阿芬太尼0.2 ~0.5μg/(kg·h),芬太尼 0.2 ~0.5μg/(kg·h)。手术完成,在患者恢复肌力吞咽和咳嗽功能后,同时呼吸频率低于25 次/min,听到呼唤有反应能睁开眼睛,且清除呼吸道分泌物后可去除气管及导管。仔细观察并详细记录相应时间段内(7 个)收缩压(systolic blood pressure,SBP)和舒张压(diastolic blood pressure,DBP)以及心率(heart rate,HR)的改变。此外还需将诱导和拔管时间、苏醒情况和时间一并记录备用[8]。
1.3 观察指标
1.3.1 观察不同时间段患者的 SBP 、DBP 和HR 分别针对患者T1(基础值)、T2(诱导时间段)、T3(拔管时)、T4(插管后1 min)、T5(行手术建立气腹时刻)时间段内的收缩压(SBP)、舒张压(DBP)和心率(HR)的数值变化进行记录分析。
1.3.2 观察两组患者麻醉效果 评价指标包括呼吸恢复时间、麻醉苏醒时间、麻醉清醒时间以及镇痛评分(0 分为无痛感,1 ~4 分为轻微疼痛,5 ~7 分为中度疼痛,8 ~10 分为剧烈疼痛)[9]。
1.4 统计学方法
首先通过构建相关表格,将本次研究所有采集数据进行整理,采用SPSS 24.0 统计学软件实施处理解析。计数资料以n(%)表示,行χ2检验,计量资料以(±s)表示,行t检验,P<0.05为差异有统计学意义。
2 结果
2.1 两组患者各个节点的SBP、DBP、HR 变化比较
两组T1(基础值)的SBP、DBP、HR 比较差异无统计学意义(t=0.332、1.481、0.484;P=0.741、0.142、0.629),T2(诱导时间段)内两组患者各项数值均为下降趋势,与T1 相比,差异无统计学意义(t=0.879、0.984、0.456;P=0.382、0.328、0.649)。 T3(插管时),两组患者上述数值差异有统计学意义(t=10.307、2.684、7.314;P=0.000、0.009、0.000)。T4( 插 管后1 min)观察组各项数值与对照组组相比,差异有统计学意义(t=9.382、3.092、6.819;P=0.000、0.003、0.000),T5(行手术建立气腹时刻)对照组上述各项数值仍高于观察组(t=2.534、3.266、3.214、;P=0.013、0.002、0.002),差异有统计学意义(P<0.05),见表1。
表1 两组患者各个节点SBP、DBP、HR 变化(±s)
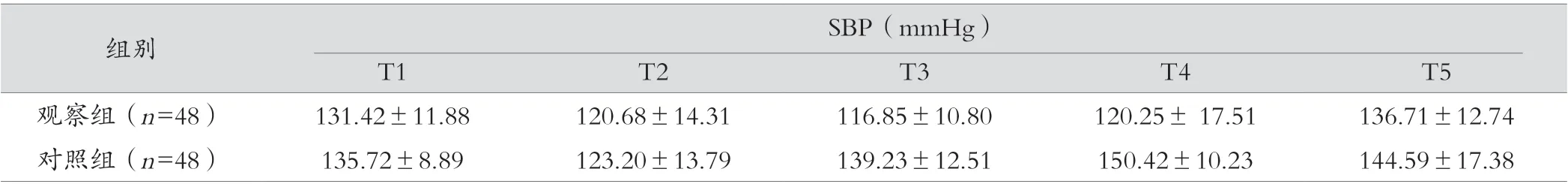
表1 两组患者各个节点SBP、DBP、HR 变化(±s)
组别 SBP(mmHg)T1 T2 T3 T4 T5观察组(n=48) 131.42±11.88 120.68±14.31 116.85±10.80 120.25± 17.51 136.71±12.74对照组(n=48) 135.72±8.89 123.20±13.79 139.23±12.51 150.42±10.23 144.59±17.38
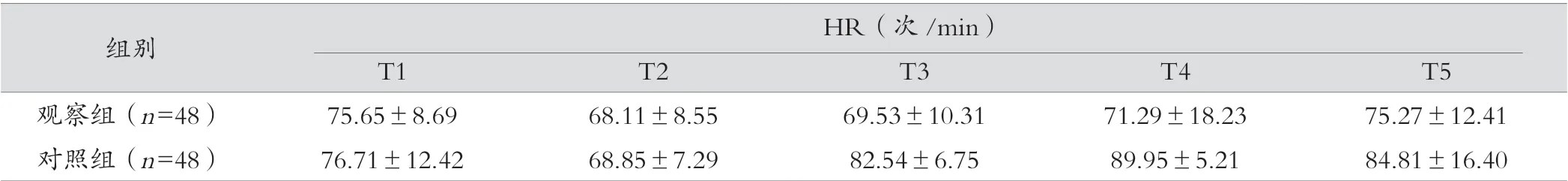
表1 (续)
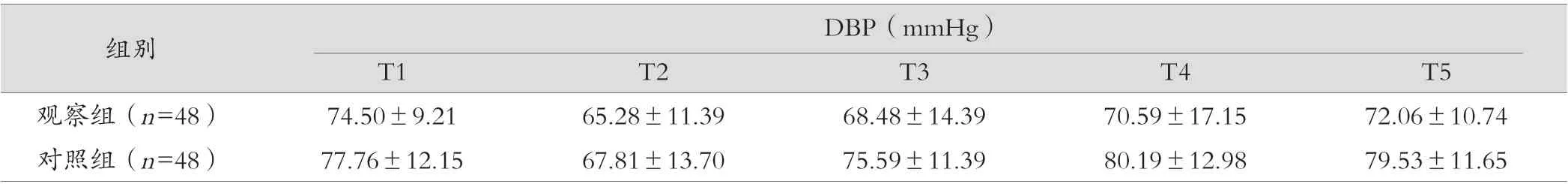
表1 (续)
2.2 两组麻醉效果比较
观察组呼吸恢复时间、麻醉苏醒时间、麻醉清醒时间以及镇痛评分分值明显优于对照组,差异存在统计学意义(P<0.05),如下表2 所示。
表2 两组患者麻醉效果对比(±s)
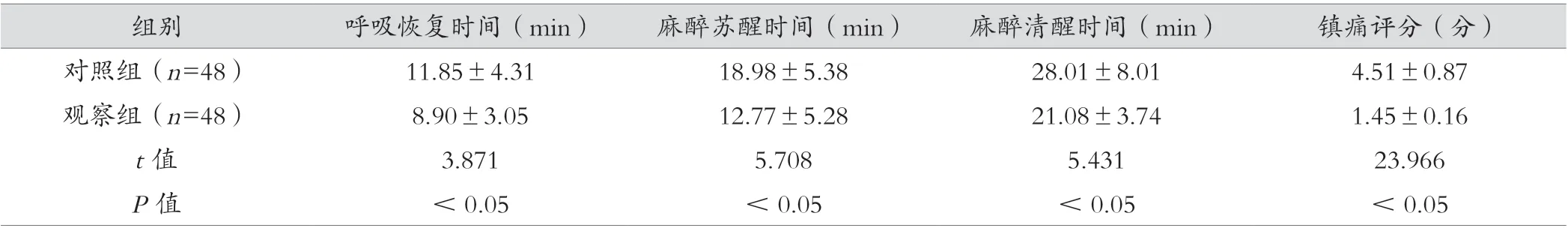
表2 两组患者麻醉效果对比(±s)
组别 呼吸恢复时间(min) 麻醉苏醒时间(min) 麻醉清醒时间(min) 镇痛评分(分)对照组(n=48) 11.85±4.31 18.98±5.38 28.01±8.01 4.51±0.87观察组(n=48) 8.90±3.05 12.77±5.28 21.08±3.74 1.45±0.16 t 值 3.871 5.708 5.431 23.966 P 值 <0.05 <0.05 <0.05 <0.05
3 讨论
近年来,随着医疗技术水平的快速发展和更新,腹腔镜手术成为临床治疗的重要方式。虽然腹腔镜手术相比传统手术具备一定优势,如创伤面小(手术切口在2 cm 左右),手术中不易对肠道造成损伤,术后排气及排便时间相对较短,手术操作更加便捷等[10]。但其也存在一些缺陷,如手术费用与开放型手术相比较高,对医师的专业技术要求较高等。尽管该技术已得到大多数人认可,但术中选择的麻醉药物仍没有唯一标准[11]。目前,腹腔镜手术麻醉药物通常应用芬太尼或阿芬太尼,效果良好。芬太尼(Fentanyl),是一种分子结构与吗啡类似的止痛药,其在麻醉镇痛方面有一定优势,适用于各种疼痛及外科、妇科手术后和手术过程中的镇痛,还能预防术后谵妄问题,与其他麻醉药物联合应用,可作为麻醉辅助药物使用。芬太尼为阿片受体激动剂,具有高效麻醉性及镇痛作用,进入人体后可快速起到止痛效果。但也存维持麻醉剂镇痛效果时间短的弊端,通常应用于大面积换药或手术治疗麻醉中[12]。作为芬太尼的衍生物——阿芬太尼,适用于短时手术的麻醉和全身麻醉的诱导和维持,在临床麻醉中主要用作复合全麻的组成部分。该药物主要作用于μ-阿片受体,为短效镇痛药,与芬太尼相比,镇痛作用强度较小,占其25%,作用持续时间较短,占其33.33%[13]。该药物起效迅速,静脉注入人体后约120 s就可达到巅峰,可持续保持时间约为10 min,消除半衰期最短为64 min,最长为129 min,长时间输注后,可起到延长药效的作用。阿芬太尼的亲脂性与芬太尼相比较低,但能与血浆蛋白迅速融合。完成治疗后,经身体代谢,通过尿液排出体外[14]。
本次研究主要对腹腔镜手术患者实施临床麻醉时,分别应用芬太尼和阿芬太尼,对其麻醉效果分析后发现:阿芬太尼的麻醉效果不仅在围手术期更理想,还反映在手术及麻醉的恢复期内。本次研究结果显示使用观察组在T3、T4、T5 时间段的SBP、DBP 和HR 变化明显优于对照组,差异具有统计学意义(P<0.05)。究其原因,可能是由于阿芬太尼起效速度过快,使用后药物可在最短时间内被代谢排出体外,体内基本无残留。从麻醉效果看,观察组呼吸恢复时间:(8.90±3.05)min、麻醉苏醒时间:(12.77±5.28)min、麻醉清醒时间:(21.08±3.74)min以及镇痛评分分值为:(1.45±0.16)分;而对照组数值则分别为:(11.85±4.31)min、(18.98±5.38)min、(28.01±8.01)min、(4.51±0.87)分,二者对比,观察组各项数值均比对照组更为理想,差异有统计学意义(P<0.05),可见阿芬太尼的麻醉效果更加理想。麻醉期间,患者状态的稳定性,对手术顺利与否、治疗效果、术后恢复时间和并发症发生率都起到关键影响。高效的麻醉效果,有利于患者术后迅速好转,减轻其精神及经济压力。
综上所述,对腹腔镜手术麻醉患者选择阿芬太尼药物,效果更加显著,安全性更高、实用性更强,有利于患者在手术期间保持状态的平稳性,促进术后尽快恢复,本研究为后期腹腔镜手术临床麻醉标准制定提供了参考。

