丙泊酚复合不同剂量阿芬太尼用于无痛胃镜检查的疗效比较
刘小红 卢清旺 张清福
随着我国人口老龄化的发展趋势,消化系统疾病的发病率逐年增加。胃镜检查是目前临床上诊断消化道疾病最为常用的方法,不仅能够直接观察到患者消化道内的病变情况,而且能对病变的位置进行病理学检查,同时还可治疗消化系统疾病,如内镜下止血、内镜下息肉摘除活检或者内镜下肿瘤切除等操作;用于筛查和监测高风险人群,可以早期发现胃的癌前病变和胃癌,从而达到降低胃癌患者死亡率的目的[1]。但胃镜检查作为一种侵入性检查,必然会给患者带来恐惧、疼痛和心理创伤,而无痛胃镜检查是接受胃镜检查患者的福音。与普通胃镜检查相比,无痛胃镜检查的患者是在无痛睡眠状态下完成检查,患者对检查过程无不适体验及记忆,舒适度更高,且操作过程中生命体征更平稳、不良反应发生率更低[2]。由于胃镜检查大部分是门诊检查,当日离院,因此如何安全、有效地使用麻醉药品,是麻醉医生面对的难题。丙泊酚是目前较常用于门诊无痛检查的镇静药,但单独使用时,呛咳、体动发生率高,影响检查操作,且呼吸、循环抑制及苏醒延迟发生率高。有研究表明,辅助使用少量阿片类药物或其他镇痛药物,可减少丙泊酚的用量,降低无痛胃镜相关风险及并发症,增加无痛胃镜检查的安全性[3]。阿芬太尼为超短效镇痛药,镇痛强度为芬太尼的1/10~1/5,作用持续时间为其1/3,单次注射阿芬太尼10~20 μg/kg,作用时间可持续10~20 min,是门诊小手术中常用的麻醉药物[4]。但是目前对丙泊酚复合阿芬太尼最佳剂量的研究比较少。本研究拟比较丙泊酚复合不同剂量阿芬太尼用于胃镜检查时的效果,选择适合胃镜检查的较佳用药方案,以提高胃镜检查的安全性,为后期无痛胃镜检查麻醉镇静相关标准的制定提供临床参考。
1 资料与方法
1.1 一般资料
本研究经医院伦理委员会批准(伦理审批号:jjsyyxll-202109号),并与患者或家属签署知情同意书。
选取2021年9月—2022年3月拟行胃镜检查的患者90例,按数字随机表法分为三组,纳入标准:年龄20~70岁,平均年龄(44.38±12.49)岁,美国麻醉学家学会(American Society of Anesthesiologists,ASA)评分Ⅰ~Ⅱ级,体质量指数(body mass index,BMI)18~28 kg/m2。排除标准:(1)拒绝参加本试验者。(2)鼾症患者。(3)严重心律失常者。(4)未控制的高血压和甲状腺功能异常者。(5)对阿芬太尼及丙泊酚过敏者。(6)肝功能、肾功能和凝血功能异常者。(7)妊娠期或哺乳期妇女。
1.2 方法
所有患者禁食8 h、禁饮4 h,入室前口服利多卡因凝胶(扬子江药业集团有限公司,国药准字:22031811,规格10 mL∶0.1 mg)。入室后,取左侧卧位,开放外周静脉,行面罩吸氧,氧流量4 L/min,监测平均动脉压(mean arterial pressure,MAP)、 心 率(heart rate,HR) 和 血 氧 饱 和 度(oxygen saturation,SpO2)。首先给予相应剂量的阿芬太尼(宜昌人福药业有限责任公司,国药准字:YBH00402020,规格2 mL∶1 mg),30 s后缓慢推注丙泊酚(北京费森尤斯卡比医药有限公司,国药准字:10PE3258,规格20 mL∶0.2 g)2 mg/kg。改良清醒镇静(the modified observational alertness/sedation assessment,MOAA/S)评分为0分时开始胃镜检查。MOAA/S评分标准为,5分:用正常语调呼唤姓名反应灵敏;4分:用正常语调呼唤姓名反应迟钝;3分:大声呼唤或反复呼唤姓名才有反应;2分:对轻微的推动和振动有反应;1分:仅对疼痛刺激有反应(斜方肌部位挤压);0分:对疼痛刺激无反应[5]。若术中患者出现明显的体动,追加丙泊酚0.5 mg/kg;若SpO2下降低于90%,则托下颌,仍不能缓解者,嘱检查医生退镜,给予面罩加压给氧。所有患者操作均为同一名消化内科医生完成,所有麻醉均由同一名麻醉医生完成。
1.3 观察指标
(1)检查前(T1)、检查结束(T2)、检查结束5 min(T3)和检查结束10 min(T4)时的HR、MAP和SpO2的变化情况。(2)检查时长、入睡时间(开始推丙泊酚到MOAA/S评分为0时)和苏醒时间(检查结束到呼唤患者名字能睁开眼睛)。(3)记录检查过程中体动、呛咳、丙泊酚注射痛及追加使用丙泊酚的发生情况。(4)记录镇静失败、苏醒延迟、恶心呕吐、低氧血症和食道损伤等不良反应的发生情况。
1.4 统计学方法
所有数据使用SPSS 23.0统计学软件进行统计学处理,计数资料以n(%)表示,采用χ2检验,计量资料以()表示,组内比较采用重复测量设计的方差分析,组间比较采用单因素方差分析,以P<0.05为差异有统计学意义。
2 结果
2.1 三组患者一般情况比较
本研究共纳入90例患者,每组30例,均顺利完成胃镜检查。三组患者年龄、性别、BMI、ASA分级和检查时长比较,差异无统计学意义(P>0.05),具有可比性,见表1。
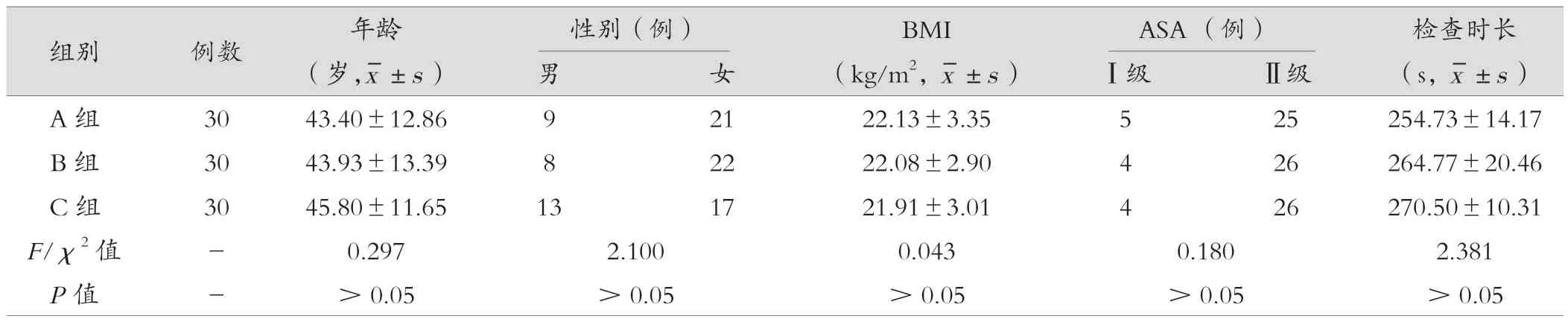
表1 三组患者一般情况的比较
2.2 三组患者丙泊酚注射痛、呛咳、体动及追加使用丙泊酚发生情况比较
对三组患者检查过程中呛咳、体动、追加使用丙泊酚和丙泊酚注射痛发生率进行比较,差异均有统计学意义(P<0.05),见表2。
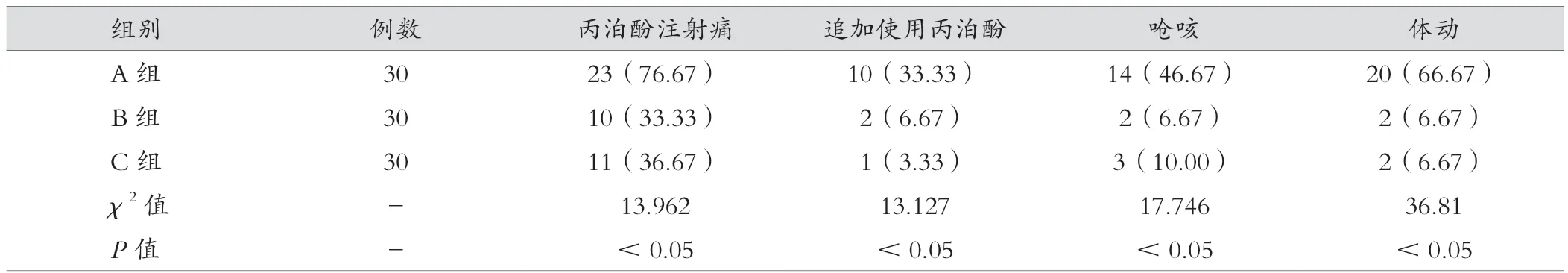
表2 三组丙泊酚注射痛、追加使用丙泊酚、呛咳、体动的比较[例(%)]
2.3 三组患者入睡时间及苏醒时间比较
通过对三组患者入睡时间及苏醒时间的分析,三组患者入睡时间比较差异有统计学意义(P<0.05),而三组患者苏醒时间比较差异无统计学意义(P>0.05),见表3。
表3 三组的入睡时间及意识恢复时间的比较()
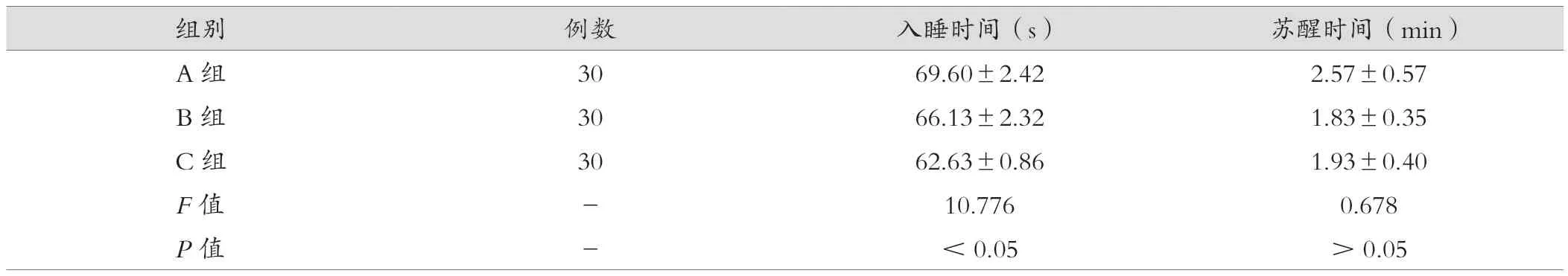
表3 三组的入睡时间及意识恢复时间的比较()
组别 例数 入睡时间(s) 苏醒时间(min)A 组 30 69.60±2.42 2.57±0.57 B 组 30 66.13±2.32 1.83±0.35 C 组 30 62.63±0.86 1.93±0.40 F值 - 10.776 0.678 P值 - <0.05 >0.05
2.4 三组患者各时间点的SpO2、HR、MAP水平比较
三组患者间各时点的SpO2差异无统计学意义(P>0.05),与T1比较,T2时各组的SpO2明显升高,差异有统计学意义(P<0.001);三组患者不同时点的HR的组间比较差异无统计学意义(P>0.05),从组内比较来看,与T1比较,A组患者在T4时的HR明显降低,差异有统计学意义(P<0.001),B组和C组患者在T2、T3、T4时的HR明显降低,差异有统计学意义(P<0.05)。通过对三组患者MAP的组间比较结果来看,B组患者在各时点均明显低于A组,差异有统计学意义(P<0.05),其余各组间的MAP比较差异无统计学意义(P>0.05)。从组内比较来看,与T1相比,各组T2、T3、T4的MAP明显降低,差异有统计学意义(P<0.001),见表4、表5。
表4 三组患者不同时点SpO2、HR、MAP的比较()
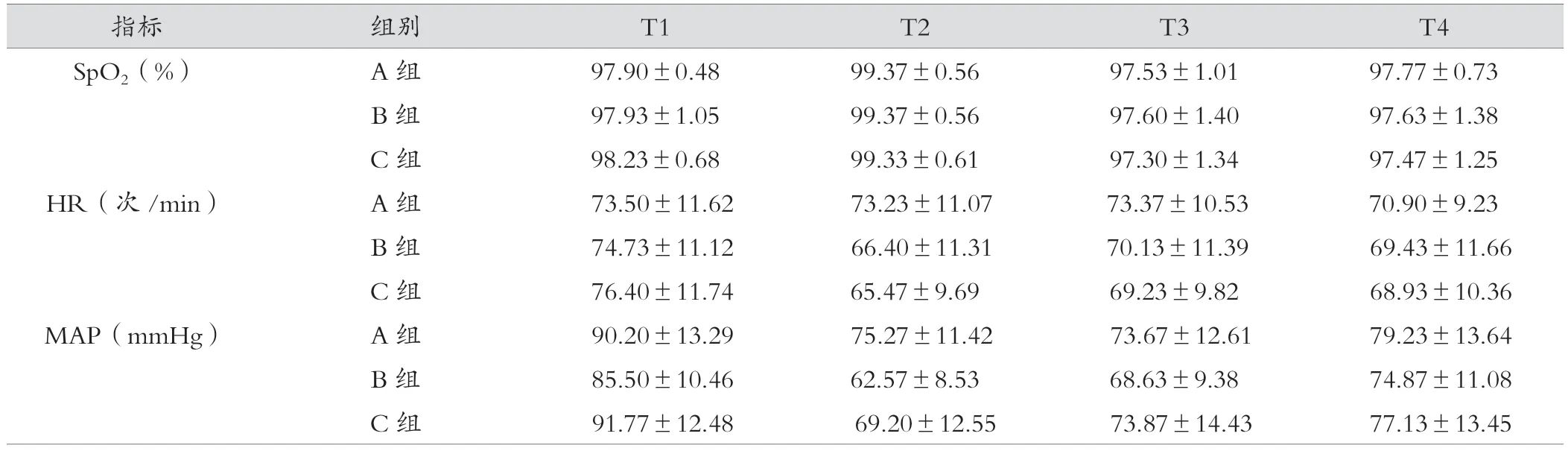
表4 三组患者不同时点SpO2、HR、MAP的比较()
指标 组别 T1 T2 T3 T4 SpO2(%) A 组 97.90±0.48 99.37±0.56 97.53±1.01 97.77±0.73 B 组 97.93±1.05 99.37±0.56 97.60±1.40 97.63±1.38 C 组 98.23±0.68 99.33±0.61 97.30±1.34 97.47±1.25 HR(次 /min) A 组 73.50±11.62 73.23±11.07 73.37±10.53 70.90±9.23 B 组 74.73±11.12 66.40±11.31 70.13±11.39 69.43±11.66 C 组 76.40±11.74 65.47±9.69 69.23±9.82 68.93±10.36 MAP(mmHg) A 组 90.20±13.29 75.27±11.42 73.67±12.61 79.23±13.64 B 组 85.50±10.46 62.57±8.53 68.63±9.38 74.87±11.08 C 组 91.77±12.48 69.20±12.55 73.87±14.43 77.13±13.45
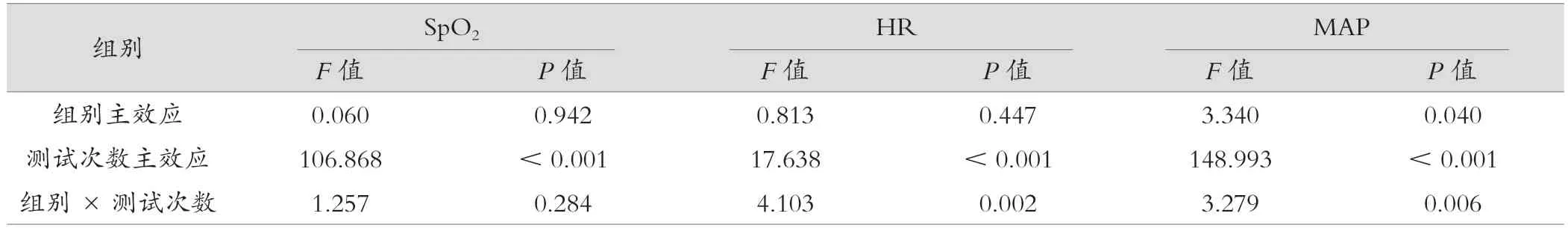
表5 三组患者不同时点SpO2、HR、MAP比较的统计量
2.5 三组患者的不良反应发生情况
三组患者均成功完成镇静麻醉,清醒期均未发生恶心呕吐,均无因体动而损伤食道,术后均未发生苏醒延迟,C组患者出现1例低氧血症。
3 讨论
随着人们对健康的重视,胃镜检查已被人们普遍接受,虽然时间短,但由于检查引起的恶心、呕吐、腹胀和腹痛让患者难以忍受,导致大多数患者的依从性较差,甚至产生恐惧心理而拒绝复查或者治疗,从而错过最佳治疗时间。部分患者在检查过程中甚至会出现频繁的干呕,导致胃内充气不足,胃腔频频活动,最终导致胃镜检查结果出现误差,易产生漏诊[6]。尤其对于身体健康状况较差、机体免疫力较差的老年人而言,检查过程中的不适还可能增加心脑血管事件的发生风险[7]。疼痛是影响胃镜检查的主要因素[8],因此无痛胃镜检查技术的使用,使患者在镇静睡眠状态下接受治疗,不仅能够缓解内镜检查带来的不适感,而且还能降低不良反应发生率,同时提高了患者的配合度及内镜检查的精确度,提高了诊疗疗效[9-10]。
无痛胃镜检查通常在门诊实施,周转速度快,故常选择短效的麻醉药[11-12]。丙泊酚是速效、短效和苏醒快的静脉麻醉药[13]。静脉给药后,患者入睡快,停药后在体内代谢和排泄快,且没有蓄积作用,但其镇痛作用弱[14],存在注射痛。单独使用,有循环和呼吸抑制的风险,且呛咳体动发生率高,增加了食道损伤的风险,在一定程度上影响手术操作,延长了检查时间。因此,为达到更好的麻醉效果,越来越多的学者研究丙泊酚复合其他药物在胃镜检查的疗效。目前,常用于临床的阿片类药物有芬太尼、瑞芬太尼和舒芬太尼,阿芬太尼作为新型的短效阿片类药物,镇痛强度大,起效快,作用时间短,且代谢彻底。与丙泊酚结合应用,优势互补,既可减少丙泊酚用量,减轻循环抑制;又可缩短麻醉复苏时间,缩短留观时间,同时降低了不良事件发生率[15]。
本研究中,患者的一般情况差异无统计学意义(P>0.05),具有可比性。三组患者均未出现严重的并发症,均能完成镇静麻醉,术后均未出现苏醒延迟,C组患者出现1例SpO2一过性下降,经过对症处理纠正。本研究中,阿芬太尼剂量的增加,推注丙泊酚达到MOAA/S评分为0的时间减少,而三组的苏醒时间相似,这与Kılıc E等[16]的研究相似。说明阿芬太尼随着剂量增加,可缩短丙泊酚的入睡时间。
本研究中,与T1比较,SpO2在T2升高,是由于检查过程中持续吸氧所致,可能与阿芬太尼和丙泊酚代谢和排泄快且无蓄积有关;与T1比较,A组患者T4时的HR明显下降,B组和C组患者T2、T3与T4时的HR均有下降;与T1比较,三组患者T2、T3与T4时的MAP均有明显下降,说明阿芬太尼与丙泊酚对循环有一定的抑制作用。与丙泊酚复合5 μg/kg阿芬太尼的患者比较,复合1 μg/kg阿芬太尼的患者在检查中出现丙泊酚体动、呛咳和需要追加丙泊酚的例数明显增加,而与复合10 μg/kg阿芬太尼的患者比较,丙泊酚注射痛相当,说明丙泊酚+ 5 μg/kg阿芬太尼能够提供足够的麻醉深度,且对循环影响小,增加阿芬太尼剂量对应激改善不明显,且有增加循环抑制的风险。丙泊酚常见的不良反应是注射痛,本研究中,复合5 μg/kg、10 μg/kg阿芬太尼的丙泊酚注射痛发生率明显低于复合1 μg/kg阿芬太尼,说明阿芬太尼能够有效降低丙泊酚注射痛的发生率,但需要达到一定的剂量。
门诊无痛胃镜检查要求检查结束,患者可苏醒彻底,无明显不良反应,并可步行回家。阿芬太尼与丙泊酚复合使用,可以减少丙泊酚用量,降低呼吸抑制及循环抑制的发生率,稳定血流动力学。复合1 μg/kg的阿芬太尼由于剂量较小,不能显著降低胃镜检查的伤害性刺激及丙泊酚注射痛,故患者检查过程中出现了体动及呛咳明显,复合10 μg/kg阿芬太尼虽然能够有效抑制胃镜检查的伤害性刺激,但是由于剂量较大,循环较5 μg/kg阿芬太尼波动大。由于本研究例数较少,未采用脑电双频指数监测麻醉深度,对入睡时间判断存在主观偏移,对丙泊酚注射痛未进行疼痛分级,且没有对其他更细的分组进行比较,同时没有与其他阿片类药物进行对比观察,存在一定的局限性,需要更深入的研究,以进一步证实。同时也没有对年龄进行分层研究,在高龄及危重患者中的使用需要进一步研究。
综上所述,5 μg/kg阿芬太尼复合丙泊酚(2 mg/kg)用于胃镜检查安全有效,且能够减少丙泊酚注射痛的发生。

