ERCP治疗90岁以上高龄患者胆总管巨大结石疗效
张大涯,翟亚奇,吴 浪,3,陈升鑫,3,李明阳
内镜逆行胰胆管造影术(endoscopic retrograde cholangiopancreatography,ERCP)对于老年胆总管结石患者,甚至是90岁以上患者均是安全有效的治疗方法[1,2]。然而,有10%~15%的患者无法通过常规 ERCP去除胆管结石,即称为困难性胆管结石,多与结石性质、结石位置、乳头解剖学改变和患者的一般身体状况等因素有关,而胆总管巨大结石(large common bile duct stones,LCBDS)(结石直径>1.5 cm)是困难取石的重要因素[3-5]。目前,ERCP治疗90岁以上患者LCBDS的相关研究较少。本研究回顾性分析我院收治的90岁以上患者LCBDS的相关资料,并与非老年患者(18~64岁)进行比较,旨在探讨ERCP的安全性和有效性。
1对象与方法
1.1 对象 回顾性分析2002-02至2022-06在解放军总医院第一医学中心消化内科收治的28例90岁以上(高龄组)和46例 18~64岁(非老年组)LCBDS的初始乳头患者的病例资料,收集患者ERCP术前、术中及术后情况,主要观察并比较两组年龄校正查尔森合并症指数(age-adjusted Charlson Comorbidity Index,aCCI)[6]、急性生理和慢性健康评分(acute physiology and chronic health evaluation,APACHE-II)[7]、美国麻醉医师协会(American society of anesthesiologists,ASA)麻醉分级[8]、急性胆管炎、结石数量、结石最大直径、壶腹周围憩室、术中取石具体方式、结石一次清除率和术后并发症等。纳入标准:(1)年龄≥90岁或18~64岁;(2)腹部超声、腹部CT或胰胆管水成像支持LCBDS,并通过ERCP证实。排除标准:(1)伴有严重心肺等器官功能不全,无法耐受ERCP;(2)既往有行乳头括约肌切开术(endoscopic sphincterotomy,EST)或内镜下乳头球囊扩张术(endoscopic papillary balloon dilation,EPBD)治疗史;(3)有上消化道狭窄、梗阻,内镜不能抵达十二指肠降段;(4)有消化道手术史如毕Ⅱ式重建或无法成功胆管超选;(5)单纯胰胆管造影;(6)基线资料不全者。所有患者在ERCP术前均签署知情同意书。本研究已通过解放军总医院伦理委员会批准(批准号:S2021-140-01),且严格按照赫尔辛基宣言的指导方针进行。
1.2 相关定义 多发结石:结石数目>1;临床成功:为内镜有效解除胆道梗阻。ERCP术后并发症及严重程度分级的评定依据相关指南进行[9-10]。
1.3 治疗方法 在局麻+基础麻醉下完成内镜手术,所有手术均使用工作通道为4.2 mm的标准十二指肠镜内窥镜(GIF-H260,奥林巴斯,日本)。成功胆管超选并造影确认胆总管结石后,以取石网篮和/或取石球囊取出结石。根据术中结石情况和患者一般情况,行EST、内镜下乳头大球囊扩张术(endoscopic papillary large balloon dilation,EPLBD)和碎石术。取石结束后,再次以球囊封堵胆道造影确认结石是否清除干净。对于ERCP无法一次取净结石或无法耐受ERCP取石治疗的患者,置入鼻胆引流管或胆道塑料支架后择期进行二次取石。如果内镜置入鼻胆引流管,5~7 d 后再进行第2次取石。如果放置胆管塑料支架,3个月后拔除并取石。术后常规予禁食补液、抑酸抗感染等对症支持治疗,密切关注患者腹部症状、生命体征及有无便血等。

2结 果
2.1 基线资料 两组患者的性别比例和aCCI,差异均无统计学意义。与非老年组相比,高龄组的APACHE-Ⅱ更高(P<0.001),ASA分级高(≥3)和急性胆管炎更常见(P<0.001,表1)。
2.2 ERCP结果 两组的胆管巨大结石(直径>2.0 cm)、多发结石、壶腹周围憩室、乳头括约肌预切开、EST、EPLBD、取石球囊术、取石网篮术、碎石术、胆道支架置入、鼻胆引流管置入、一次取石率和临床成功率,差异均无统计学意义(表2)。
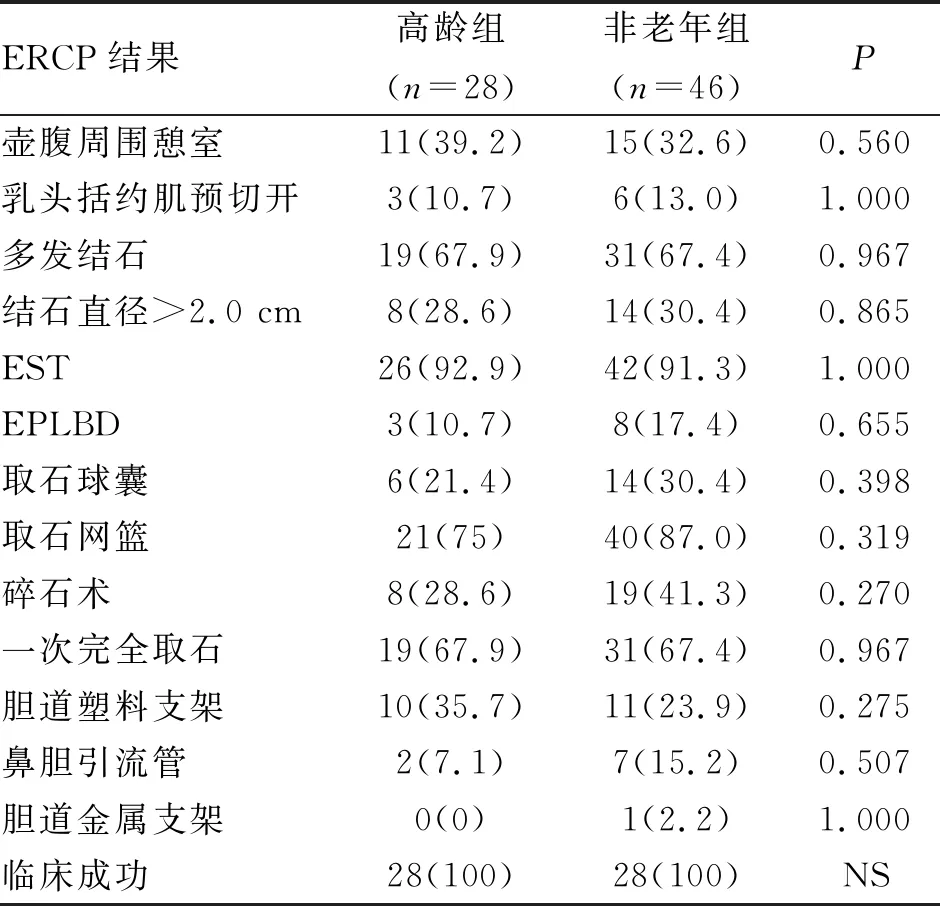
表2 两组胆总管巨大结石患者ERCP结果 (n;%)
2.3 术后并发症发生率 两组在胰腺炎、出血、穿孔及术后并发症发生率方面,差异均无统计学意义(表3)。

表3 两组胆总管巨大结石患者ERCP术后并发症 (n;%)
3讨 论
ERCP治疗老年患者胆结石的清除率可达94.9%[11,12],创伤小、恢复快、并发症少,往往是该人群的唯一治疗选择。少数患者会因为胆总管结石直径>1.5 cm、结石多发、结石为桶型且坚硬、结石嵌顿、乳头结构异常或胆总管远端狭窄而造成ERCP取石困难或取石失败[5]。同时,多数高龄患者发病时病情较严重,且合并有心肺等多系统基础疾病,因此,ERCP如何安全地处理困难的胆总管巨大结石成为了临床的挑战之一。
本研究高龄患者基础疾病多,身体状态差,有一半以上患者胆总管结石为多发,60.7%患者ASA分级≥3、壶腹周围憩室发生率达39.2%,但该人群一次取石成功率达67.9%,无法成功一次取石的患者都成功置入胆道支架,实现了有效的胆道引流,并且术后并发症发生率仅为3.6%。我们统计并分析了ERCP数据库另外5例既往有过ERCP手术史(乳头切开型)的复发型LCBDS患者的临床资料,发现ERCP一次取石成功率能达80%,且均无术后并发症。高龄组患者与非老年组进行了对比,高龄组患者的APACHE-Ⅱ更高,ASA高分级(≥3)和急性胆管炎发生率更高(P<0.001),但两组ERCP一次取石成功率、临床成功率及术后并发症发生率均无统计学差异。综上,我们的研究说明了ERCP及其相关诊疗技术对不同情况下的90岁及以上患者的LCBDS仍然是安全有效的。
目前,针对LCBDS,主要通过单独EST、单独EPLBD 或EST结合EPLBD这三种技术来实现一次取石,必要时通过借助网篮机械碎石、胆管镜下碎石、体外震波碎石等碎石技术[3-4]。欧洲消化内镜学会推荐将EST联合EPLBD作为LCBDS的一线方法,原因是与单独的EST相比,碎石术减少了50%,取石成功率一致[13]。近期一项系统评价和荟萃分析显示,EST、EPLBD及EST联合EPLBD在治疗LCBDS的疗效上,三者没有明显差异性[14]。本研究大部分患者通过上述三种技术,伴/不伴碎石术,最终有效清除了LCBDS,但因样本量的限制,且病例在近20年间散在分布,故无法很好地说明LCBDS的最佳内镜取石策略。ERCP内镜医师在去除LCBDS的最佳策略上仍有争议,尤其针对高龄患者人群,仍需要更多的高质量临床研究。
研究已证实,ERCP在处理LCBDS时,仅仅行EST和胆道支架置入而择期再取石是一种有效的治疗策略,原因是支架和结石的长时间摩擦可降低胆总管结石大小,从而提高再次ERCP的结石清除成功率[4]。如何增强胆道支架的溶石碎石效果而提高二次取石的成功率以及延长支架畅通时间也成了临床关注的重点。Jang等[15]在胆总管巨大结石患者中放置不同规格的胆道支架,证明了胆道双猪尾7-Fr支架比10-Fr支架更能提高结石的完全清除率。胆道双塑料支架置入替代单支架、全覆膜的金属支架替代塑料支架以及胆道双支架置入联合熊去氧胆酸在改变胆总管巨大结石的二次清除效果及高成本与改善的收益方面,结果仍存在争议[15-18]。Lee等[18]证明了多根双猪尾巴胆管支架置入术是一种治疗LCBDS老年患者安全可行的方法,但加用利胆剂并未导致结石变小和提高结石二次清除率。孙燕等[19]在胆总管巨大结石患者中放置胆管双塑料支架联合口服熊去氧胆酸,并与单用支架组进行效果对比,证明了熊去氧胆酸能在降低结石直径和提高二次取石成功率上起到一定作用。
本研究初步证实了ERCP治疗90岁以上患者的LCBDS的安全性和有效性。本研究局限性:单中心回顾性研究,患者数量相对较少,偏倚是不可避免的;无法对ERCP术后的高龄患者进行有效随访,故长期结局不清楚。下一步将纳入多中心、大样本研究,验证高龄患者的胆总管巨大结石的内镜取石策略,以期达到更好的临床效果与社会效益。

