高频彩超对乳腺导管内占位病变的临床诊断价值
胡征华,黄 婕,叶 琼,孟丹艳,曾红艳(通信作者)
(广州市花都区人民医院超声科 广东 广州 510800)
随着彩超和钼靶在女性常规体检中的普及应用,早期乳腺导管内占位病变检出率明显提高,特别是乳腺导管原位癌检出率增长较快,有报道称其占新发乳腺癌的20%[1-2]。乳腺导管内占位病变可分为良性和恶性,最常见的为乳腺导管瘤、乳腺导管癌,好发于40~50岁人群。本文对近2年在广州市花都区人民医院就诊,行高频彩超检查同时经手术后病理证实的45例乳腺导管占位病变患者资料进行回顾性分析,总结其声像图特征,探讨高频超声对乳腺导管占位病变的诊断与鉴别诊断价值。
1 资料与方法
1.1 一般资料
选取2018年1月—2021年10月于广州市花都区人民医院经手术病理证实的乳头状瘤患者31例及乳头状癌患者14例,均为女性患者;年龄26~67岁,平均年龄43岁;病灶最大径为5~39 mm,平均(11.5±5.3)mm;就诊原因分析:乳头溢液29例,乳腺肿块11例,无明显临床症状行乳腺常规体检者5例。
纳入标准:①因乳头溢液就诊者;②常规彩超或钼靶检查发现乳腺导管内结节者;③触诊发现可疑乳腺结节者;④既往未接受乳腺手术及相关药物治疗者。排除标准:妊娠期及哺乳期妇女。
1.2 方法
仪器采用美国飞利浦EPIQ7、法国声科Alxplorer和日本阿洛卡ARIRTTA70型彩色多普勒超声检查仪,探头频率为(9~18)MHz。检查时患者取仰卧位,充分暴露双侧乳房,以乳头为中心做放射状和环状扫查,对可疑乳腺肿块区域及乳头-乳晕复合区进行重点扫查;发现结节后连续行横、纵、斜切面等多方位扫查,观察肿块的位置、大小、形态、边界、内部回声及与周围结构的关系,并详细记录:①肿块位置:以乳头为中心,以钟点法标记;②肿块大小(mm):长径×横径×前后径;③形态、方位及边界:形态(圆形、椭圆形、不规则形)、方位(平行位、垂直位)、边缘(光整、不光整);④回声类型:结节的物理性质(实性、囊性、囊实混合型)及回声表现(无、低、等或高回声);⑤内部及周边有无钙化;⑥内部有无血流信号显示,并测量血流峰值流速(Vmax)及阻力指数(RI)。采用美国放射学会的乳腺影像学和报告数据系统(breast imaging and reporting date system,BI-RADS)诊断分类,确定病灶的BI-RADS分类,可分为 0~6类;BI-RADS 4类可疑恶性:细分4a(低度)、4b(中度)、4c(高度)。
1.3 统计学方法
采用SPSS 21.0软件进行数据分析。以手术或穿刺病理结果为金标准。计量资料以均数±标准差()表示,行t检验;计数资料以频数(n)、百分率(%)表示,行χ2检验。P<0.05为差异有统计学意义。
2 结果
2.1 超声检查与手术病理结果对比
45例乳腺导管占位病变患者中,乳头状瘤31例,彩超诊断正确27例,误诊4例;乳头状癌14例,彩超诊断正确11例,误诊3例。彩超检查共7例误诊:1例误诊为纤维腺瘤,3例误诊为乳腺腺病,3例误诊为乳腺导管扩张症;检查准确率为84.4%,误诊率为15.6%。
2.2 高频超声声像图表现
45例患者彩超声图像表现可以分为三种类型:①实性结节型:共16例(35.6%),肿块较清晰,形态规则或不规则,低至中等回声,包膜光整或欠完整,未见明显主导管或远端导管扩张。②囊实混合型:共24 例(53.3%),部分肿块表现为囊状扩张导管内的实性结节,呈类圆形、菜花状或不规则形;部分肿块表现为囊实混合回声,边界清晰,内部回声不均匀,内部和边缘见不规则无回声或弱回声区。③囊性结节型:共5例(11.1%),肿块区乳腺导管明显扩张,局部呈囊状或蜂窝状,囊内未见明显实性回声。

图1 实性结节型(乳头状癌)
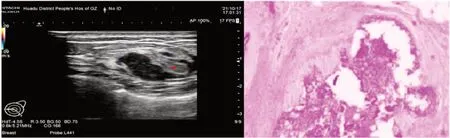
图2 囊实混合型结节(乳头状瘤)
对于较大的实性结节或囊实混合型结节,部分实性病灶内可见钙化灶,特别是多发微小钙化者,通常被认为恶性征象;可探及结节内部血流信号的,行彩色多普勒测量其Vmax及RI;本组6例乳头状癌RI 0.81~0.93,3例乳头状瘤RI 0.50~0.74。
结节的方位、边缘、内部血流、后方回声分布在良性病灶、不典型病灶及恶性病灶中差异均有统计学意义(P<0.05),而结节的形态、内部回声类型差异无统计学意义(P>0.05)。见表1。
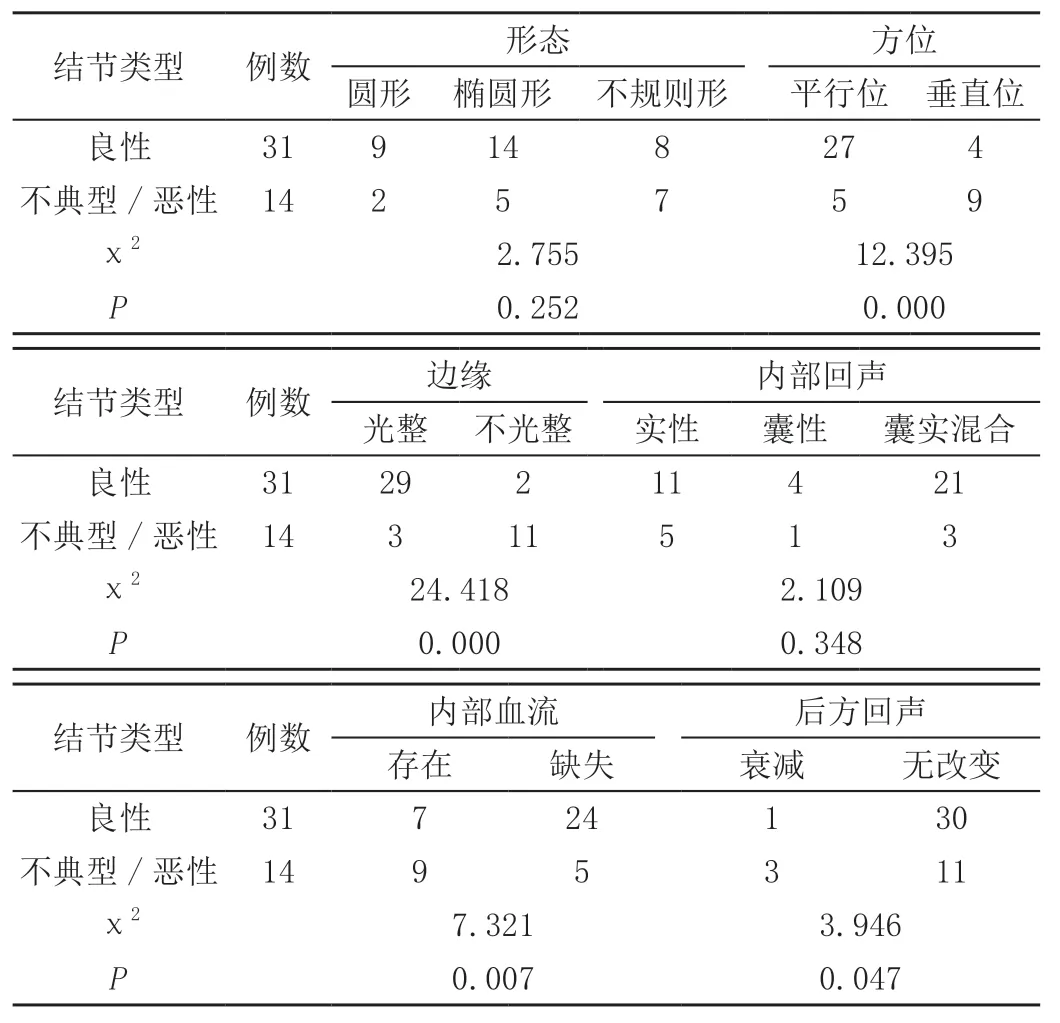
表1 不同病理性质乳腺导管内占位病变的超声特征 单位:例
参照BI-RADS分类标准,45例乳腺结节:BI-RADS 4a类28例,良性病变62.2%(28/45),与病理结果比较准确率为82.4%(28/34);BI-RADS 4c类9例,恶性病变20.0%(9/45),与病理结果比较准确率为81.8%(9/11);17.8%病灶(8/45)不能确定良恶性,归类BI-RADS 4b类。表明BI-RADS分类在良、恶性乳腺导管占位病变中差异具有统计学意义(χ2=15.568,P=0.000<0.05)。
3 讨论
乳腺导管占位病变多数发生在乳头下方及乳晕区较大乳管内,单发多见[3]。高频彩超所见肿块多位于乳晕区,以囊实混合型居多,表现为无回声或弱回声的背景中衬以低回声或中等回声结节,此型多伴有导管扩张,较典型,易于诊断[4];实性结节次之,囊性结节较少见。对乳腺导管彩超检查时,要求探头轻放轻压,尽量不要挤压乳头及病灶区域,保留乳管内存在液体,有利于乳腺导管及其管腔内病变的显示,可提高导管内微小病灶的检出率。
3.1 单纯乳腺导管扩张症的超声特点
扩张导管多壁薄、光整、透声好。而乳管内占位病变显示远端导管不规则中断现象、扩张导管内壁增厚、毛糙、不光滑。
3.2 实性结节占位鉴别
以实性结节出现的乳腺导管内病灶,需要与导管外的实性占位鉴别。如乳腺纤维腺瘤,乳腺叶状肿瘤等常见病位于导管外。分辨病灶是否位于导管内,是诊断准确的关键因素。
3.3 常见有结节感乳腺腺病的超声特点
边界不清,无包膜,结节较软、活动性较大,超声所见结节多为脂肪组织延伸至乳腺腺体内,表现为形态不规则的、与脂肪组织相似的片状回声区,而周边及内部未见扩张乳腺导管。
3.4 导管乳腺状瘤与乳头状癌的超声特点
部分导管内乳头状瘤与乳头状癌声像图很难鉴别,后者可以由乳头状瘤恶变而[5]。它们具有很多相似超声表现:均位于导管内,边界可以规则或不规则,可以呈实性、囊性、囊实混合型等不同形式声像,血流也可以呈少血供型等。
孙琳等[6]认为鉴别乳腺导管内良恶性病灶应重视肿块及其局部乳腺的结构是否紊乱,以及二者是否伴或不伴有微小钙化等重要征象。国内外有学者认为可以从免疫分子学的研究方向寻找良恶性肿块的鉴别证据[7]。
乳腺导管内占位病变彩超表现比较复杂,仅从形态、边界、内部回声、后方回声、结节内部血供等观察,有时无法评判病灶的良恶性。恶性结节的异常形态、不同形式的内部回声、结节后方声影或声衰减现象,也可以在良性结节病灶中出现;如良性结节内部的部分坏死物质堆积,后期纤维化改变;或者积乳囊肿内乳汁奶酪样改变,结节周边呈环状钙化等均可对超声波声能进行吸收、反射,导致结节后方产生声影和声衰减。也有部分恶性病灶超声表现出良性结节的征象,如乳腺小叶浸润癌和黏液腺癌,超声表现为形态规则、边界清晰,后方回声无改变或增强等良性病变征象;而部分恶性病灶内可出现不规则无回声区,声像图可以仅呈囊性改变,病理表现为肿瘤的出血、坏死及退行性变[8]。
通过回顾性分析:良、恶性结节超声声像特征确实存在部分交叉现象,实际工作中诊断及鉴别会带来一定困难,需要进一步研究探讨。对于具有良性征象的结节,通常BI-RADS分类被分为4a类[9-10];对于较恶性征象结节,超声表现形态不规则、垂直生长、边界不清晰、内部可见点状钙化,结节内部多可以探及不规则血流信号等,通常BI-RADS分类被分为4b或4c类;这与既往关于乳腺良恶性结节的鉴别报道相符[10-11],临床上主要病理类型是乳腺导管癌、导管内乳头状瘤癌变及其他类型的乳腺癌。
高频超声检查乳腺导管病变具有安全、方便、无创无痛、可重复、定位准确等优点,难点在于部分结节声像图不典型及良恶性结节有部分声像表现出交叉现象,需要加以甄别。充分询问病史及临床症状,观察肿块位置及其与导管关系,肿块形态、回声性质及其内部有无微钙化、血供分布情况,优化扫查手法技巧等,我们认为彩超仍然是首先检查手段。目前超声弹性成像、超声造影以及三维成像技术等应用,可对乳腺病变诊断提供更多更优信息。

