DCE-MRI 及DWI 评估强直性脊柱炎骶髂关节炎的价值观察
黄 雷 王俏萍 胡燕子
台州市温岭中医院放射科,浙江台州 317500
强直性脊柱炎(ankylosing spondylitis,AS)是临床常见脊椎疾病,骶髂关节是病变的主要部位,而后逐渐向上累及至周围组织,导致脊柱骨性强直,严重时会导致全身性瘫痪的发生,限制了患者关节活动度,使其日常生活能力降低[1]。AS 发病较为隐匿,早期多表现为腰背部、骶髂部明显疼痛、僵硬,缺乏特异性症状,易导致漏诊、误诊现象[2]。有研究指出,通过MRI、CT 对患者进行诊断,或可提高诊断准确率[3]。动态增强磁共振(dynamic contrast enhanced magnetic resonance imaging,DCE-MRI)、扩散加权成像(diffusion weighted imaging,DWI)是目前应用较为广泛的MRI 技术,DCE-MRI 可较为清晰地显示组织的血流灌注情况,DWI 可用于显示局部水分子运动状况,但目前尚无报道明确指出其在AS 骶髂关节炎中的应用价值,故本研究通过分析稳定期、活动期AS 骶髂关节炎患者的DCE-MRI、DWI 图像,旨在探究其对AS 骶髂关节炎的诊断鉴别价值。
1 资料与方法
1.1 一般资料
选取2019 年9 月至2021 年7 月台州市温岭中医院收治的113 例AS 骶髂关节炎患者为研究对象,根据Bath 强直性脊柱炎疾病活动指数(Bath ankylosing spondylitis disease activity index,BASFI)[4]将其分为稳定期组(n=60)及活动期组(n=50)。纳入标准:①符合《新编临床骨关节病学》[5]关于AS骶髂关节炎的诊断标准;②患者知情同意且签署同意书;③下腰背痛持续时间>3 个月。排除标准:①严重心、肝、肾功能异常者;②合并恶性肿瘤患者;③存在MRI 检查禁忌证者;④对造影剂过敏者;⑤风湿及类风湿关节炎者;⑥哺乳期或妊娠期妇女;⑦急慢性感染性疾病患者;⑧肝炎活动期患者;⑨近期内有骶髂关节手术史者。其中,男71 例,女42 例;年龄21~53 岁,平均(38.59±7.13)岁;病程5 个月~7 年,平均(3.51±0.67)年。本研究经台州市温岭中医院伦理委员会审批通过(伦理学审批号:20190916A)。
1.2 方法
1.2.1 DCE-MRI、DWI 检查 患者取仰卧位,应用西门子1.5T MRI 机进行检查(体外线圈),行双侧骶髂关节斜冠状位扫描,扫描参数为:层距0.5~1.0mm;层厚4.0mm;T1WI 参数为TR=500ms、TE=15ms;T2WI 参数为TR=4000ms、TE=90ms;Fast SPQR 参数为TR=3000ms、TE=40ms;STIR 参数为TR=4800ms、TE=68ms。行DCE-MRI 扫描时选择三维容积插入式屏气检查序列,扫描参数为TR=4.6ms、TE=1.4ms,层厚为3.0mm,层距为0mm,FOV 值为342mm×328mm;DWI 参数为TR=5800ms,TE=60ms,采用高压注射器在患者肘静脉或桡静脉处注射钆喷酸葡甲胺盐造影剂,注射速率为2.0ml/s,T1WI 扫描间隔时间为15s,共进行15 次动态扫描,将所获得的的图像传至工作台进行处理,测量骶髂关节表观扩散系数(apparent diffusion coefficient,ADC)(信号正常时取患者两侧骶髂关节骶骨侧和髂骨侧的平均值),并计算增强因子(enhancement factor,Fenh)、增强斜率(enhancement slope,Senh)值。
1.2.2 分组 根据BASFI 进行分组,主要包括过去1 周疲劳、脊柱痛、外周关节痛、局限性压痛、晨僵时间和程度6 个项目,每个项目无症状记为0 分,非常严重为10 分,总分=得分相加总和/6,平均分≤4 定义为稳定,平均分≥6 定义为活动。
1.2.3 骨髓水肿SPARCC 评分[6]取骶髂关节抑脂序列第4~9 个扫描层面进行评分,累计范围:每个层面的每一侧骶髂关节划分为4 个象限,有高信号骨髓水肿计1 分,无计0 分,6 个层面双侧骶髂关节总分为0~48 分;水肿程度:每个层面每一侧骶髂关节水肿信号接近或超过同层静脉信号强度加1 分,总分为0~12 分;水肿深度:每个层面每一侧骶髂关节水肿深度超过1cm 加1 分,总分为0~12 分,总得分为累计范围记分+水肿强度记分+水肿深度记分,分值范围为0~72 分。
1.3 观察指标
①比较两组ADC、Fenh、Senh 值及SPARCC 评分。②分析患者骨髓水肿SPARCC 评分与ADC、Fenh、Senh 值的相关性。③采用受试者操作特征(receiver operator characteristic,ROC)曲线分析ADC、Fenh、Senh 值联合诊断对稳定期、活动期AS 骶髂关节炎的鉴别价值,并比较各诊断指标及联合诊断对稳定期、活动期AS 骶髂关节炎的鉴别效能。
1.4 统计学方法
采用SPSS17.0 统计学软件对数据进行处理分析,计量资料以均数±标准差()表示,组间比较采用t检验,计数资料采用例数(百分比)[n(%)]表示,组间比较采用χ2检验,P<0.05 为差异有统计学意义。
2 结果
2.1 ADC、Fenh、Senh 值及SPARCC 评分比较
活动期组的ADC、Fenh、Senh 值及SPARCC 评分大于稳定期组,差异均有统计学意义(P<0.05),见表1。
表1 两组ADC、Fenh、Senh 值及SPARCC 评分比较( )
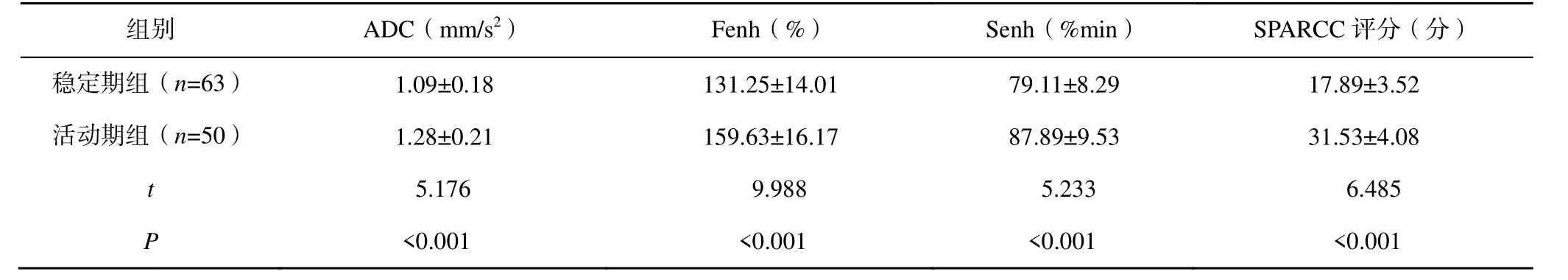
表1 两组ADC、Fenh、Senh 值及SPARCC 评分比较( )
2.2 患者SPARCC 评分与ADC、Fenh、Senh 值的相关性分析
患者SPARCC 评分与ADC、Fenh、Senh 值呈正相关(P<0.05),见图1、表2。

表2 患者ADC、Fenh、Senh 值与SPARCC 评分的相关性分析
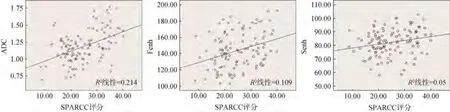
图1 患者SPARCC 评分与ADC、Fenh、Senh 值相关性的散点图分析
2.3 ADC、Fenh、Senh 值及联合诊断对稳定期、活动期AS 骶髂关节炎的鉴别价值分析
联合诊断鉴别稳定期、活动期AS 骶髂关节炎的曲线下面积(area under the curve,AUC)高于ADC、Fenh、Senh 值单独诊断,差异有统计学意义(P<0.05),见图2、表3。
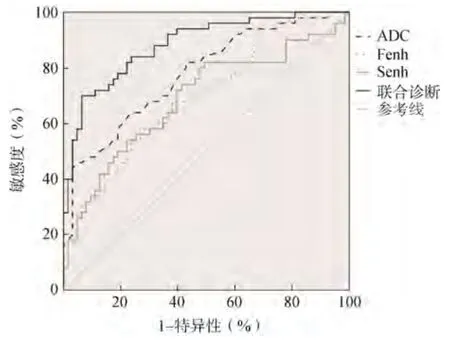
图2 ADC、Fenh、Senh 值及联合诊断鉴别稳定期、活动期AS 骶髂关节炎的ROC 曲线分析
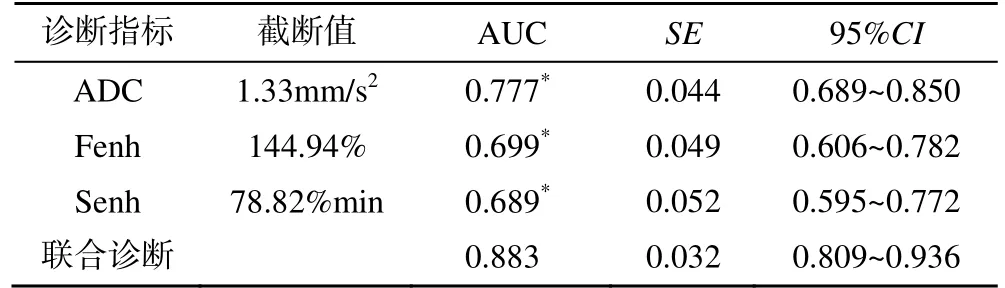
表3 ADC、Fenh、Senh 值及联合诊断对稳定期、活动期AS 骶髂关节炎的鉴别价值分析
2.4 ADC、Fenh、Senh 值及联合诊断对稳定期、活动期AS 骶髂关节炎的鉴别效能分析
联合诊断鉴别稳定期、活动期AS 骶髂关节炎的敏感度高于ADC,特异性高于Fenh、Senh,差异有统计学意义(P<0.05),见表4。
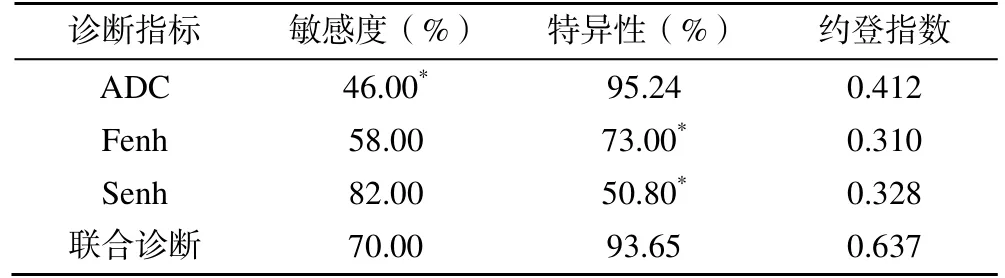
表4 ADC、Fenh、Senh 值及联合诊断对稳定期、活动期AS 骶髂关节炎的鉴别效能分析
3 讨论
临床上诊断AS 时,患者须同时具有双侧二级或以上的骶髂关节炎,但患者发生二级关节炎病变时就已经出现了明确的骨骼侵蚀及破坏,常诱发出现晚期脊柱强直,严重时会导致患者残疾,故对AS 骶髂关节炎进行早期诊断对于改善患者预后极为重要[7-9]。目前临床上多采用X 线及CT 诊断骨科疾病,但AS骶髂关节炎异常征象出现较晚,可能会影响早期诊断,延误最佳治疗时期[10-12]。
随着MRI 技术的不断发展,DCE-MRI 及DWI的适用范围也越来越广,DCE-MRI 是一种时间分辨率较高的MRI 技术,可通过分析血管内外对比剂分布情况,反应组织内外血流灌注状况[12-14];DWI 可反映组织内水分子流动、扩散现象,能够观察到患者关节腔内骨髓水肿的改变[15-17]。正常骨关节腔内自由水分子成分较少,在出现AS 骶髂关节炎时,活动期患者骨关节腔内自由水分子含量增大,导致ADC 值增加[18,19]。本研究对活动期及稳定期AS 骶髂关节炎患者的DCE-MRI、DWI 指标进行分析,发现活动期组ADC、Fenh、Senh 值大于稳定期组,这主要与AS 活动期患者关节腔内病理炎症较为严重有关,提示可通过检测DCE-MRI、DWI 指标来区分活动期及稳定期AS。另外,本研究发现,活动期组SPARCC 评分大于稳定期组,患者SPARCC 评分与ADC、Fenh、Senh 值呈正相关,表明ADC、Fenh、Senh值与患者关节水肿程度及深度有关,与孔龙等[20]、杜明珊等[21]研究结果相同,故可通过检测ADC、Fenh、Senh 值来对患者关节水肿情况进行判断。
骶髂关节炎活动期炎性细胞和血管源性水肿导致的血流灌注增加,微血管结构被破坏,病变处血管源性水肿导致局部水分子运动异常[22],故可通过DCE-MRI 及DWI 图像对AS 骶髂关节炎进行诊断,但DCE-MRI 检查时信噪比偏低、血管壁不易显示,会影响临床诊断[23];DWI 诊断时,易受组织水肿的影响,导致误诊、漏诊的现象出现[24],而DCE-MRI对软骨损伤、骨髓水肿等情况尤为敏感,可减少客观因素的干扰[25],提示或可采取联合检查的方式进行诊断。本研究经ROC 曲线分析显示,联合诊断鉴别稳定期、活动期AS 骶髂关节炎的AUC 高于ADC、Fenh、Senh 值单独诊断,联合诊断鉴别稳定期、活动期AS 骶髂关节炎的敏感度高于ADC,特异性高于Fenh、Senh,表明DCE-MRI 及DWI 联合诊断可用于检测稳定期、活动期AS 骶髂关节炎。
综上所述,DCE-MRI 及DWI 联合诊断对稳定期、活动期AS 骶髂关节炎具有较高的鉴别价值,且敏感度、特异性较高。

