气囊辅助小肠镜对狭窄型小肠克罗恩病与其他非感染性良性小肠狭窄的鉴别诊断价值
刘荣雨,李白容,孙 涛,银 新,李 静,宁守斌
1. 空军特色医学中心消化内科,北京 100142
2. 安徽医科大学空军临床学院消化内科,合肥 230032
在众多导致小肠狭窄的病因中,炎症性疾病最为常见,其次为恶性肿瘤[1]。炎症性小肠狭窄最常见的病因为克罗恩病(Crohn’s disease,CD)[1],其次为小肠结核(small intestinal tuberculosis,SITB)、隐源性多灶性溃疡性狭窄性小肠炎(cryptogenic multifocal ulcerous stenosing enteritis,CMUSE)、非甾体抗炎药(non-steroidal anti-inflammatory drug,NSAID) 相 关 小 肠 炎、放射性小肠炎、缺血性小肠炎、肠型白塞病、SLCO2A1基因相关慢性肠病(chronic enteropathy associated withSLCO2A1gene,CEAS)等,这些疾病在临床上与小肠CD 难以鉴别。
各种良性疾病导致的深部小肠狭窄均可出现肠梗阻、消化道出血、腹痛及腹泻等症状,且它们的影像学表现多有相似之处,因此病因误诊时有发生。文献报道,CD 的误诊率约为10.0%、SITB 误诊率约为11.1%[2],CMUSE 患者也常被误诊为炎症性疾病[3]。近年来随着气囊辅助小肠 镜(balloon-assisted enteroscopy,BAE) 的 应用,小肠疾病尤其是良性小肠疾病的诊断更为直观、可靠。BAE 克服了计算机断层扫描小肠造影(computed tomography enterography,CTE)和胶囊内镜的不足,不仅可以直视观察病变,还有组织活检和内镜治疗的优势,对小肠疾病的诊断有较高的准确性。对于疑似小肠出血和其他小肠疾病的患者,BAE 的诊断率为60%~80%[4];对于可疑小肠肿瘤患者,BAE 的阳性诊断率为81.1%[5];对已经明确和可疑为小肠CD 的患者,BAE 的诊断率达83.0%[6]。良性小肠狭窄病因的诊断对后续治疗至关重要,不当的治疗可能会加重狭窄、加速疾病进展,不利于患者临床转归。关于BAE 对良性小肠狭窄的鉴别诊断价值目前较少有文献提及。
本研究通过回顾性分析空军特色医学中心良性小肠狭窄患者的临床资料及随访信息,评估BAE对良性小肠狭窄病因的鉴别诊断价值,并总结分析狭窄型小肠CD 和其他非感染性良性小肠狭窄的内镜特点。
1 资料和方法
1.1 研究对象2014 年1 月至2021 年6 月空军特色医学中心经BAE 诊断为小肠狭窄的患者共84 例。纳入标准:(1)因各种原因行BAE 检查提示不同程度的小肠狭窄患者;(2)有完善的临床资料(病史、胃肠镜检查、常规实验室和影像学检查、诊治经过)。排除标准:(1)BAE 检查后临床诊断恶性肿瘤相关小肠狭窄者;(2)无法随访诊治结局者;(3)随访证实为恶性肿瘤相关狭窄者。其中良性小肠狭窄患者67 例(2014 年10 月至2021 年6 月),通过随访患者诊治结局有4 例患者失访、2 例患者纠正诊断为淋巴瘤,最终61 例良性小肠狭窄患者(2015 年5 月至2021 年6 月)纳入本研究。随访终点时间为2021 年10 月30 日。本研究通过空军特色医学中心伦理委员会审批。
1.2 器械与方法小肠检查采用日本富士能EN-450P5 型双气囊小肠镜、日本奥林巴斯SIF-Q260型单气囊小肠镜。小肠镜进镜终点为因成角等原因无法继续进境或因狭窄无法继续进镜,狭窄病变常规进行多段、多部位组织活检。经口小肠镜检查前禁食8~12 h、禁水4~6 h;经肛小肠镜检查前1 d进流质饮食,检查前4~6 h 服用复方聚乙二醇电解质散溶液进行肠道准备,无法耐受一次性服用者可考虑分次服用[7]。
1.3 相关定义基于BAE 的临床诊断是指内镜医师根据BAE 下表现(包括病变的分布、形态学特点等)及内镜组织活检结果,综合临床表现、常规实验室和影像学检查结果做出的病因诊断。
CD 的诊断参考2018 年中华医学会消化病学分会炎症性肠病学组修订的《炎症性肠病诊断与治疗的共识意见(2018 年·北京)》[8]和世界胃肠组织推荐的6 个诊断要点:(1)非连续性或节段性改变;(2)卵石样外观或纵行溃疡;(3)透壁性炎症反应改变;(4)非干酪性肉芽肿;(5)裂隙溃疡、瘘管;(6)肛周病变[9]。
CMUSE 的诊断要点有以下5 条:(1)青少年、中年患者不明原因多发、短节段的小肠狭窄,狭窄病变之间的间隔长度为2~10 cm;(2)局限于黏膜层、黏膜下层的浅表溃疡,以横行/环形溃疡为主;(3)外科手术切除后小肠慢性或复发性溃疡性狭窄;(4)没有全身炎症的迹象;(5)对糖皮质激素敏感[10]。
SITB 的诊断要点主要有以下4 条:(1)肠壁或肠系膜淋巴结有干酪样坏死性肉芽肿;(2)病变组织病理检出结核分枝杆菌或结核分枝杆菌培养阳性;(3)病变处取材进行动物接种有结核样改变;(4)诊断性抗结核治疗有效[11-12]。
缺血性小肠炎的诊断要点:(1)以腹痛、便血、腹泻为主要表现,可伴梗阻症状;(2)内镜狭窄病变以系膜缘为重,有溃疡形成;(3)数字减影血管造影(digital subtraction angiography,DSA)、计算机断层扫描动脉造影(computed tomography arteriography,CTA)或外科手术病理发现血栓/狭窄[13-14]。
放射性小肠炎国内尚无统一的诊治共识或指南,查阅文献[15-16]后总结为以下5 条诊断要点:(1)有肿瘤放射治疗史;(2)便血、里急后重、穿孔或梗阻症状,缺乏特异性;(3)内镜下表现为黏膜充血糜烂、质地脆且易出血,回肠末端多发小溃疡,可伴有狭窄;(4)病理提示黏膜萎缩、隐窝紊乱不规则、闭塞性动脉内膜炎、黏膜下层间质纤维化;(5)排除其他疾病。
NSAID 相关小肠炎的诊断要点为既往长期服用NSAID 类药物治疗,以消化道出血、蛋白质丢失、穿孔和梗阻为主要表现,膜性狭窄常见。
嗜酸性粒细胞性肠炎的诊断要点:(1)存在消化道症状;(2)组织学证据表明1 处或多处肠道组织有嗜酸性粒细胞浸润;(3)除外寄生虫感染、嗜酸性粒细胞增多症、炎症性肠病、自身免疫病及药物过敏等导致组织、血液中嗜酸性粒细胞增多的疾病[17]。
CEAS 的诊断要点:(1)胃肠道持续性隐匿性失血(术后状态除外);(2)通过内镜、影像学或病理检查确定肠道存在特征性病变;(3)存在预期致病的纯合子或复合杂合子SLCO2A1基因突变[18]。
最终诊断:在基于BAE 的临床诊断基础上,根据后续诊治结果(部分患者包括外科手术及手术病理)和随访信息决定是否对基于BAE 的临床诊断进行修正。综合临床表现、实验室检查、影像学检查、胶囊内镜和BAE 表现及随访信息仍无法明确病因者定义为病因不明良性小肠狭窄。
小肠镜下狭窄的描述包括狭窄部位、多发狭窄(2 处及以上为多发)、狭窄形态(膜性、短节段、长节段)、狭窄程度、狭窄性质(炎性、纤维性、混合性)、狭窄处溃疡形态(横行、非横行)、是否合并非狭窄性溃疡、是否存在回盲瓣病变及是否存在结肠病变。BAE 下小肠狭窄定义为外套管无法通过,重度狭窄指小肠镜镜身无法通过。小肠炎性狭窄是指肠壁充血水肿导致肠壁增厚和管腔面积显著减小,通常可见新鲜溃疡;纤维性狭窄是指肠壁纤维化,无活动性炎症和深大溃疡表现;混合性狭窄是指同时存在炎性狭窄和纤维性狭窄的表现。根据狭窄形态分为膜性狭窄、短节段狭窄(狭窄病变长度为1~<5 cm)和长节段狭窄(狭窄病变长度≥5 cm)[19-21]。同时存在2 种及以上形态者为多形态狭窄。
1.4 统计学处理应用SPSS 26.0 软件进行数据统计分析。符合正态分布的计量资料以±s表示,不符合正态分布的计量资料以中位数(范围)表示,计数资料以例数和百分数表示。计数资料的比较采用χ2检验,当理论频数<5 时采用Fisher 确切概率法。检验水准(α)为0.05。
2 结 果
2.1 一般资料纳入61 例良性小肠狭窄患者,男38 例(62.3%)、女23 例(37.7%),发病年龄为4~74 岁,平均发病年龄为(43.8±17.3)岁,发病年龄≤45 岁的患者有32 例(52.5%)。病程为26(0.2~636)个月,病程≥1 年者占67.2%(41/61)。61 例患者中有不完全肠梗阻症状者24 例(39.3%),有非特异性腹痛者(无梗阻相关特异性症状)23 例(37.7%),有消化道出血者20 例(32.8%),有消瘦者9 例(14.8%),有其他临床表现(腹泻、乏力、贫血)者4 例(6.6%);其中有6 例患者同时存在多种临床表现。61 例患者中合并心脑血管疾病者15 例(24.6%),合并肛周病变者4 例(6.6%),既往有腹部手术史者20 例(32.8%),长期使用NSAID 药物者12 例(19.7%)。BAE 检查前实验室检查提示贫血42 例(68.9%)、低蛋白血症31例(50.8%)。前期CT 检查发现小肠狭窄和/或梗阻者36 例(59.0%),肠壁增厚28 例(45.9%),腹腔淋巴结肿大16 例(26.2%),CT 阴性17 例(27.9%)。21 例行胶囊内镜检查者中发现小肠狭窄合并溃疡8 例(38.1%),非狭窄性溃疡8 例(38.1%),阴性5 例(23.8%)。61 例患者共行小肠镜检查90 例次,行经口小肠镜者9 例(14.8%),行经肛小肠镜者23 例(37.7%),行双侧(经肛+经口小肠镜)检查者29 例(47.5%),完成对接实现全小肠检查者7 例(11.5%)。截至随访终点,61 例患者随访时间为28(4~73)个月,1 例患者因结核播散治疗无效死亡。根据患者外科手术治疗结果、药物治疗反应和随访中病情变化,61 例患者中最终明确病因者58 例(其中行外科手术者25 例),至随访终点仍有3 例患者未能明确狭窄病因(2 例内镜表现为可疑CEAS)。
2.2 患者基于BAE 的临床诊断与最终诊断的一致性通过总结内镜下表现、其他检查手段及随访信息,61 例良性小肠狭窄患者的病因分别为CD(62.3%,38/61)、CMUSE(11.5%,7/61)、SITB(6.6%,4/61)、 缺 血 性 小 肠 炎(4.9%,3/61)、放射性小肠炎(3.3%,2/61)、NSAID 相关小肠炎(1.6%,1/61)、嗜酸性粒细胞性小肠炎(1.6%,1/61)、梅克尔憩室相关小肠狭窄(1.6%,1/61)、肠型白塞病(1.6%,1/61)和病因不明(4.9%,3/61),最终诊断依据见表1。

表1 61 例良性小肠狭窄患者的最终病因诊断和诊断依据Tab 1 Final etiological diagnosis and diagnostic basis of 61 patients with benign small bowel stenosis
基于BAE 的临床诊断和最终诊断的总体一致率为80.3%(49/61)。38 例CD 患者中有1 例曾被基于BAE 的临床诊断误诊为CMUSE;7 例CMUSE 患者中有1 例曾被基于BAE 的临床诊断误诊为CD;4 例SITB 患者中有2 例曾被基于BAE的临床诊断误诊为CD,另2 例基于BAE 的临床诊断为病因不明小肠狭窄;3 例缺血性小肠炎患者中有1 例曾被基于BAE 的临床诊断误诊为CD,1 例基于BAE 的临床诊断为病因不明小肠狭窄;放射性小肠炎、NSAID 相关小肠炎和梅克尔憩室相关小肠炎患者基于BAE 的临床诊断均与最终诊断一致;1 例嗜酸性粒细胞性小肠炎患者基于BAE 的临床诊断为病因不明小肠狭窄;3 例病因不明小肠狭窄患者中有2 例基于BAE 的临床诊断为可疑CEAS,另1 例基于BAE 的临床诊断和最终诊断均未能明确病因。
BAE 对狭窄型小肠CD 诊断的灵敏度、特异度和总符合率分别为97.4%(37/38)、82.6%(19/23)、91.8%(56/61)。BAE 诊断为CD 者中有4 例在后续诊治和随访中被证实为误诊,分别为SITB 2 例、缺血性小肠炎1 例和CMUSE 1 例。1 例BAE 检查诊断为CMUSE 的患者经手术病理证实为CD。4 例SITB 患者在BAE 检查中均被误诊,后经手术病理诊断2 例,结核播散后治疗无效死亡1 例,另1 例在随访中通过诊断性抗结核治疗后疗效显著被纠正诊断为SITB。内镜表现类似CEAS 者2 例,但未经基因检测证实。61 例患者均进行了BAE 下组织活检,组织活检病理为病因诊断提供充分依据者2 例(3.3%)。
2.3 狭窄型小肠CD 和其他非感染性良性小肠狭窄患者的内镜特点比较除外4 例SITB 患者,将57 例非感染性良性小肠狭窄患者分为狭窄型小肠CD 组(38 例)和其他非感染性良性小肠狭窄组(19例),比较两组患者的内镜下特点,结果如表2 所示。狭窄型小肠CD 患者中空肠和回肠均有狭窄者2 例。57 例非感染性良性小肠狭窄患者中有50 例狭窄处可见溃疡,狭窄型小肠CD 组BAE 下狭窄处出现非横行溃疡的患者比例高于其他非感染性良性小肠狭窄组[53.1%(17/32)vs 16.7%(3/18),P=0.016]。狭窄型小肠CD 组和其他非感染性良性小肠狭窄组在狭窄的部位、程度、形态、类型及是否多发狭窄等方面差异均无统计学意义(P均>0.05)。非感染性良性小肠狭窄患者中行经肛小肠镜检查者49 例,狭窄型小肠CD 组回肠合并非狭窄性溃疡的患者比例高于其他非感染性良性小肠狭窄组[38.9%(14/36)vs 0,P=0.010]。
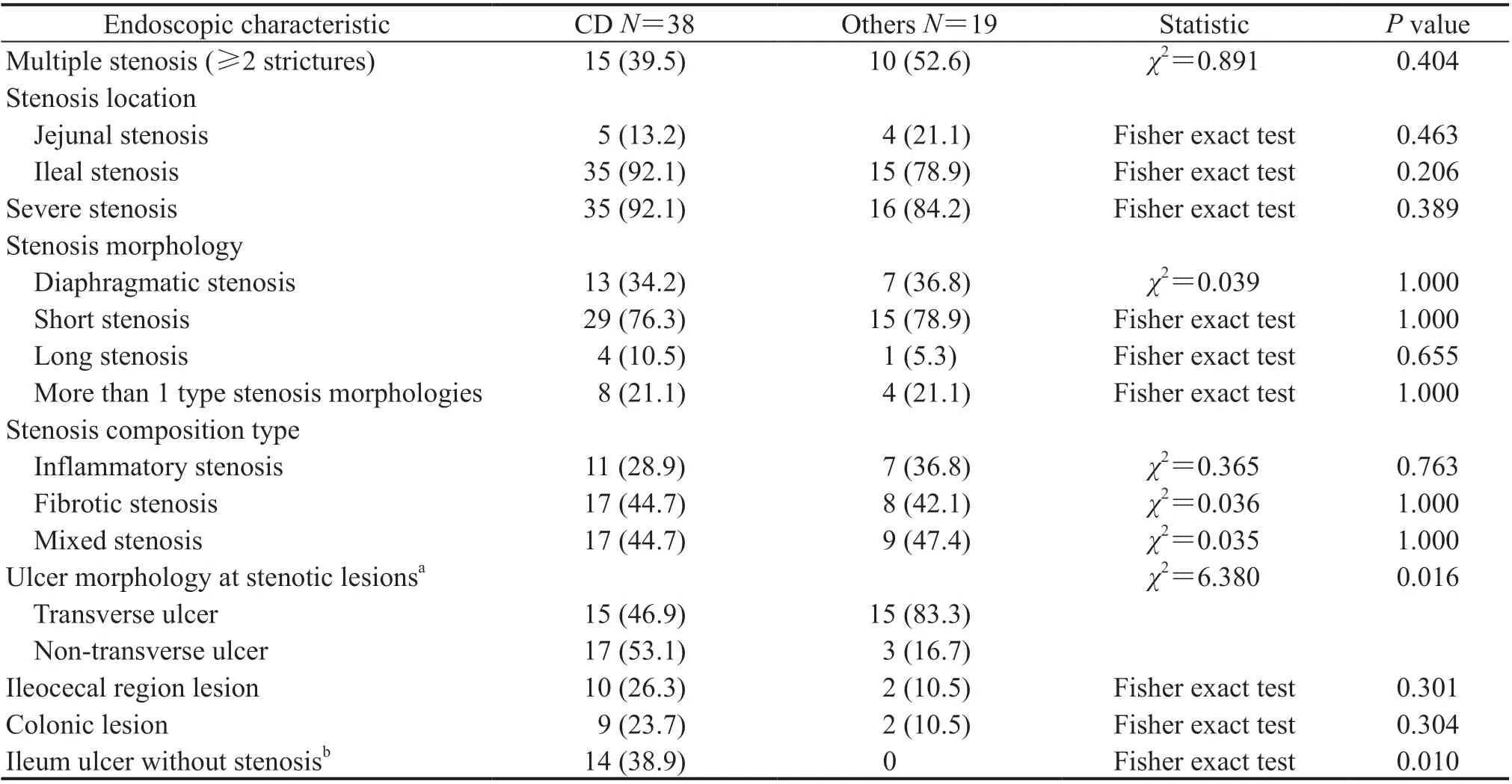
表2 狭窄型小肠CD 和其他非感染性良性小肠狭窄患者的内镜特点比较Tab 2 Comparison of endoscopic characteristics between small bowel stenostic CD group and other non-infectious benign small bowel stenosis group n (%)
3 讨 论
小肠镜可较为准确地定位病变、对病变进行直观观察并提供组织活检标本,相较于CTE、磁共振肠道造影、胶囊内镜具有一定的优势,是目前国内外指南共识推荐的小肠疾病诊治的核心手段[4,7,22-23]。小肠镜对小肠出血的检出率为68%~74%[24-25],对疑似小肠肿瘤的阳性诊断率为81.1%[5]。日本一项多中心回顾性研究发现,小肠镜对小肠狭窄的诊断准确率为87.1%(156/179)[1]。虽然小肠镜对狭窄性病变的检出率很高,但是针对良性小肠狭窄病因的鉴别诊断并没有系统的结论。一项回顾性研究结果显示,在100 例疑似CD 的患者中,通过小肠镜综合其他检查结果初步诊断CD患者45 例,最终诊断为CD 患者38 例[26]。该研究中小肠镜对CD 诊断的准确率为84.4%(38/45)。本研究中BAE 对良性小肠狭窄病因诊断的准确率为80.3%(49/61),对狭窄型小肠CD 诊断的灵敏度、特异度分别为97.4%、82.6%,可见BAE 对CD 和其他良性小肠狭窄的病因鉴别有重要价值。
小肠良性狭窄以CD 最常见,其他病因包括CMUSE、SITB、缺血性小肠炎、放射性小肠炎、NSAID 相关小肠炎、嗜酸性粒细胞性小肠炎、梅克尔憩室相关小肠狭窄、肠型白塞病等。本研究中小肠良性狭窄病因分布和日本的研究结果[1]基本一致。虽然临床上CMUSE 病例并不常见,但本研究中其占比为11.5%(7/61),仅次于CD(62.3%,38/61),这与该病多发溃疡并狭窄的特征有关。本研究中SITB 仅占6.6%(4/61),虽然我国为结核感染高发国家,但单纯SITB 的发病率相对较低,国内一项纳入1 291 例小肠疾病患者的单中心回顾性研究仅发现1 例SITB[27];另外,可能多数SITB 患者在发展至小肠狭窄前已明确诊断并进行干预治疗。
本研究中,CD 患者狭窄处非横行溃疡更多见,其他非感染性良性小肠狭窄患者狭窄处横行溃疡常见,且前者合并回肠非狭窄性溃疡病变较多,但CD患者和其他非感染性良性小肠狭窄患者在内镜下狭窄部位、程度、形态、类型及是否存在多发狭窄方面差异均无统计学意义。因此,在临床工作中对于非感染性良性小肠狭窄患者,若狭窄处合并非横行溃疡或合并回肠非狭窄性溃疡更应该考虑CD。笔者认为CD 患者较多合并回肠非狭窄性溃疡与小肠CD 发病部位常见于回肠有关。由于成角或狭窄等原因,本研究的良性小肠狭窄患者仅部分完成全回肠检查,回肠非狭窄性溃疡的检出也可能与进镜深度有关,在未能窥见的深部回肠是否还有其他的非狭窄性溃疡尚不明确,因此仅依靠内镜下狭窄病变的特点很难将CD 和其他非感染性良性小肠狭窄区分开来。
本研究中最终诊断为SITB 的4 例患者在BAE中均被误诊,导致后续抗结核治疗延误。SITB 发展至小肠狭窄病程通常较长,随着病情迁延,结核分枝杆菌与机体相互作用并趋于不活跃状态,常规结核分枝杆菌检查结果可能为阴性,反复溃疡修复、肠壁纤维化及继发出现的肠道梗阻等也会使病变失去原本典型的内镜特点(典型横行溃疡、污浊苔附着),导致SITB 容易被误诊为其他小肠狭窄性疾病。因此,针对狭窄性小肠疾病患者,建议行双侧小肠镜检查,以更有效地发现并观察非狭窄性溃疡等内镜下早期病变,从而帮助鉴别病因。
小肠镜下组织活检是BAE 检查的显著优势,但笔者经验及文献数据均显示小肠镜下组织活检很少能为病因的鉴别诊断提供确切证据。文献报道组织活检对回结肠疾病和可疑小肠CD 的诊断率约为8%[26,28]。目前尚无专门针对小肠镜下活检的数据。本研究中内镜组织活检能为病因诊断提供充分依据的患者仅占3.3%,且最终随访诊断为SITB 的4 例患者BAE 下组织活检均未发现结核分枝杆菌感染的特征性组织病理改变。因此,良性小肠狭窄的病因鉴别不能过度依赖组织活检,同时也应该从取材(部位、深浅)、病理认识及与病理医师沟通等多个方面探索如何提高内镜下活检的阳性率。
本研究存在以下局限:(1)研究设计为单中心回顾性研究。但空军特色医学中心是国内大型小肠镜诊疗中心之一,病例数相对较多,研究结果具有一定说服力。(2)超过半数患者只进行了单侧小肠镜检查,可能存在其他小肠狭窄病变未被发现的情况,这可能导致对小肠狭窄内镜特点总结不充分。(3)部分患者随访时间较短,随着随访时间的延长最终诊断可能出现转折。为此,笔者团队建立了小肠狭窄患者微信群以实时随访、追踪患者的转归。
综上所述,BAE 对良性小肠狭窄的总体诊断准确性高,多数患者可通过BAE 检查明确病因,但仍需结合临床表现、其他检查手段和长期随访治疗的结果综合判断,还需要长期积累内镜下形态学、组织活检经验以进一步提高BAE 对良性小肠狭窄病变的鉴别诊断能力。

