年龄和D-二聚体联合终末期肝病模型对HBV相关慢加急性肝衰竭患者预后的预测价值
董少雨,孙长宇,乔芳芳,刘 笑,张建营
1 郑州大学第一附属医院 感染科,郑州 450052;2 郑州大学 公共卫生学院,郑州 450001
慢加急性肝衰竭(ACLF)是在慢性肝病的基础上出现的急性肝功能失代偿,伴随肝外器官衰竭、高病死率的复杂临床综合征[1-2]。在我国,HBV感染是ACLF的主要病因[3]。HBV相关慢加急性肝衰竭(HBV-ACLF)病情凶险,进展快,短期病死率高,目前除肝移植外,尚无有效治疗措施[4-5]。因此,准确评估其预后对于临床决策的制订尤为重要。大量研究[6-7]证实,肝衰竭患者凝血和纤溶功能复杂,D-二聚体(D-D)异常增高,且与病情严重程度正相关。Qi等[8]研究证实,D-D与ACLF短期预后相关,入院时D-D高水平患者具有更高的28 d病死率。本研究旨在探索年龄、D-D联合MELD评分对HBV-ACLF预后的预测价值,以期为早期准确评估HBV-ACLF预后提供更充分的理论依据。
1 资料与方法
1.1 研究对象 收集2019年12月—2021年10月在郑州大学第一附属医院住院的111例HBV-ACLF患者的临床资料。HBV-ACLF患者入院时的诊断标准:(1)慢性乙型肝炎诊断符合《慢性乙型肝炎防治指南(2019年版)》[9],肝硬化诊断符合2019版《肝硬化诊治指南》[10]标准;(2)慢加急性(或亚急性)肝衰竭诊断符合《肝衰竭诊治指南(2018年版)》[1]标准。排除标准:(1)未成年及妊娠;(2)HBV以外其他病因所致的肝衰竭,如自身免疫性、酒精性、药物性、遗传代谢性及其他不明原因;(3)合并其他肝炎病毒感染;(4)合并恶性肿瘤;(5)诊断ACLF前合并弥漫性血管内凝血、心、脑、肾、呼吸功能衰竭;(6)合并心脑血管疾病;(7)近期存在抗凝溶栓治疗者。
1.2 研究方法 收集患者入院时的资料,包括年龄、性别、慢性乙型肝炎/肝硬化,清晨空腹实验室指标:ALT、AST、TBil、Alb、D-D、PT、纤维蛋白原(FIB)、PTA、INR、SCr、血清钠(Na),并计算MELD评分。采用免疫比浊法检测患者的血浆D-D含量(正常参考值为0~0.3 mg/L)。MELD评分=0.957×ln(肌酐mg/dL)+0.378×ln(胆红素mg/dL)+11.2×ln(INR)+0.643×(病因:胆汁淤积性和酒精性肝硬化为0,其他原因为1)。随访时间为90 d,根据预后分为生存组(49例)和死亡组(62例)。死亡组包括住院期间死亡、病情恶化放弃医学治疗自动出院及肝移植者。
2 结果
2.1 一般资料 生存组49例患者中,男38例,女11例,平均年龄(43.33±9.69)岁;死亡组62例患者中,男46例,女16例,平均年龄(48.78±12.28)岁。两组年龄、TBil、D-D、PT、PTA、INR、SCr、Na、MELD评分比较差异均有统计学意义(P值均<0.05)(表1)。

表1 HBV-ACLF患者入院情况
2.2 HBV-ACLF患者预后因素的Logistic分析 单因素Logistic回归分析显示,年龄、D-D、PT、PTA、INR、TBil、Na、MELD评分与患者预后有关(P值均<0.05)(表2);选取上述有意义的指标进行多因素Logistic回归分析发现,年龄(OR=1.088,95%CI:1.001~1.183,P=0.047)、D-D(OR=1.521,95%CI:1.078~2.145,P=0.017)和MELD评分(OR=1.892,95%CI:1.408~2.543,P<0.001)是影响HBV-ACLF患者预后的独立危险因素。
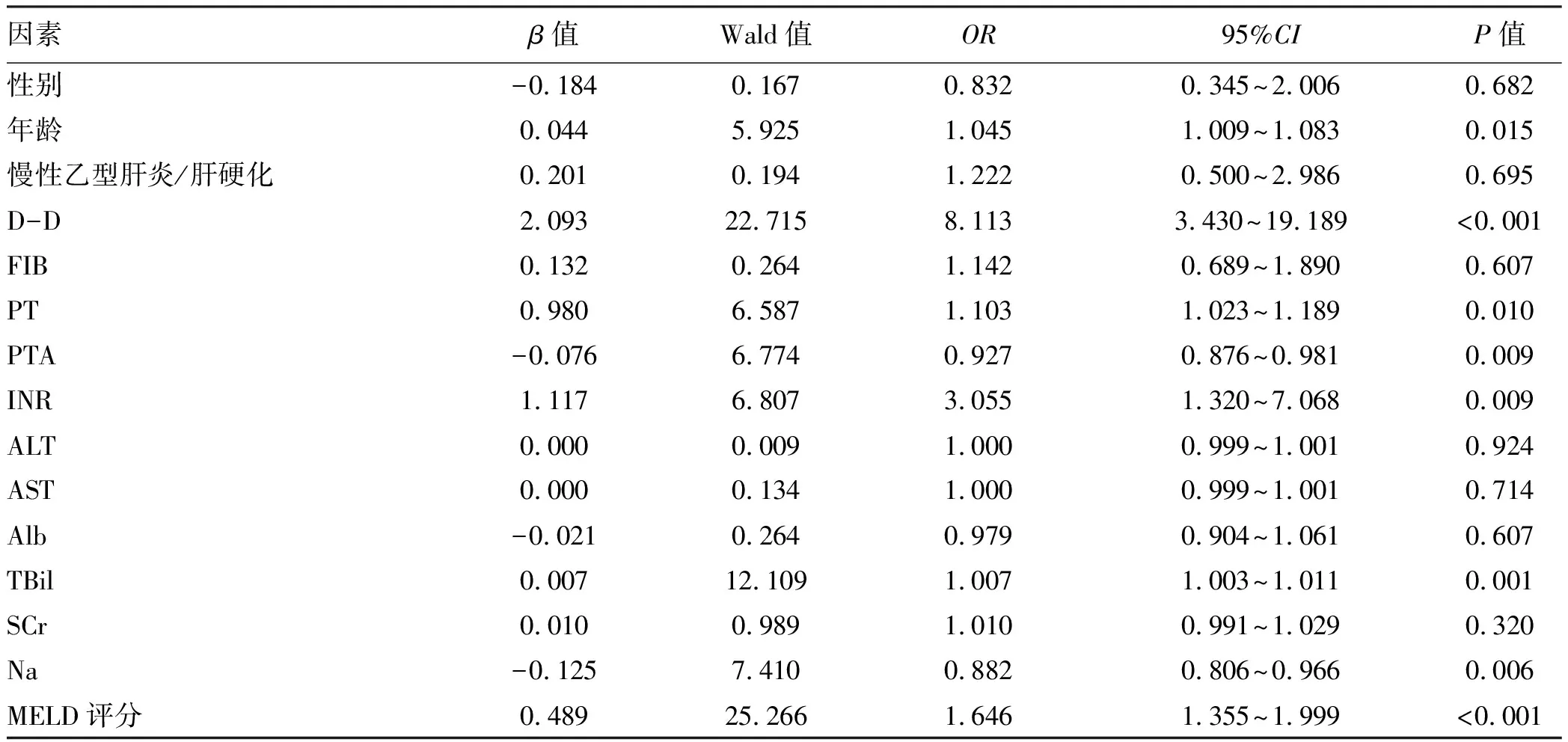
表2 预后危险因素的单因素Logistic回归分析
2.3 年龄、D-D、MELD评分对HBV-ACLF预后的预测价值 年龄、D-D、MELD评分三者联合预测HBV-ACLF预后的AUC与年龄、MELD评分、D-D、D-D联合年龄、年龄联合MLED评分的AUC相比,差异均有统计学意义(Z值分别为5.970、3.078、3.017、2.964、2.621,P值均<0.05),与D-D联合MELD评分的AUC相比,差异无统计学意义(Z=0.978,P>0.05)。提示年龄、D-D、MELD评分三者联合对HBV-ACLF预后预测价值更高(图1,表3)。
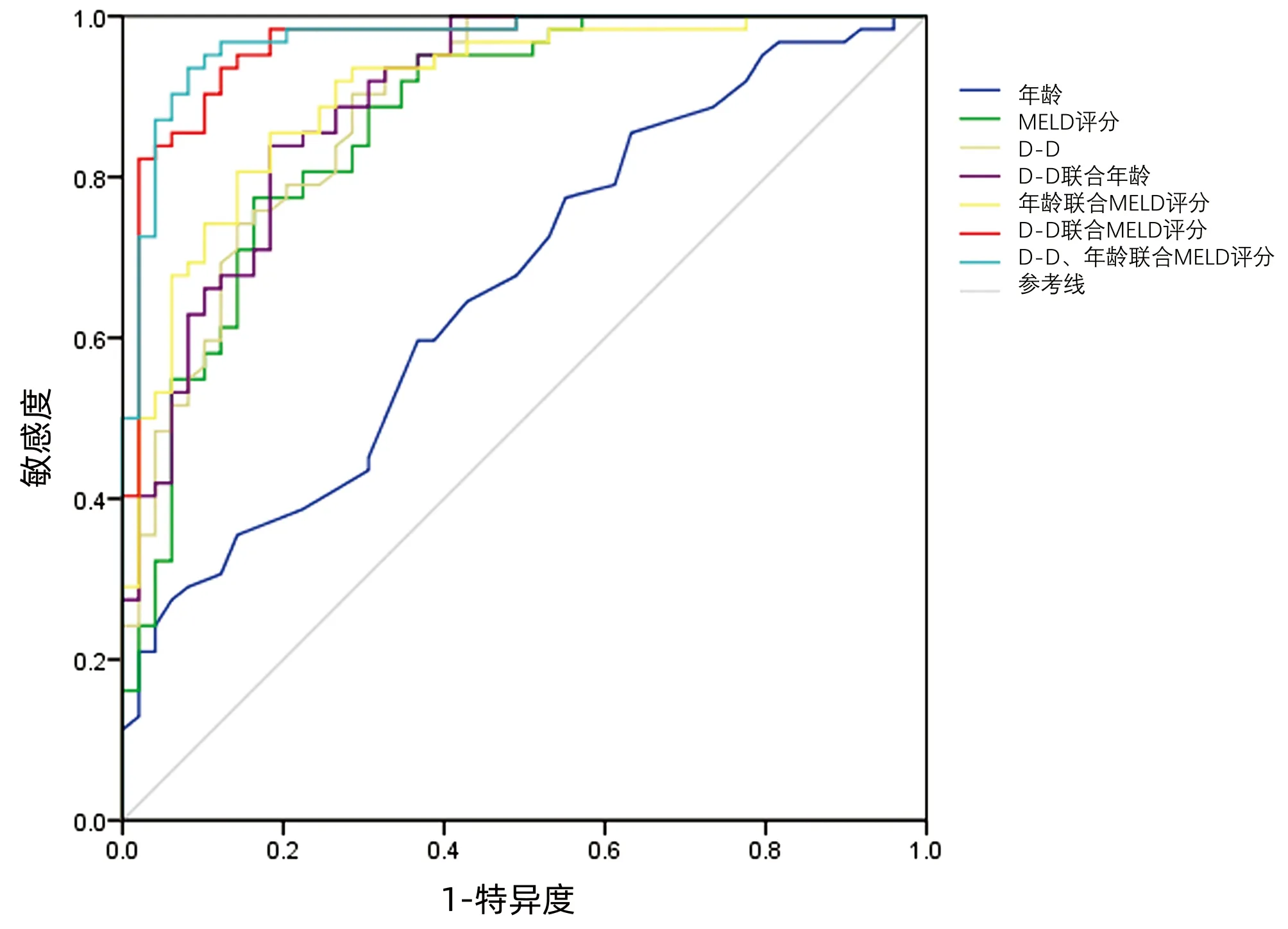
图1 年龄、D-D及MELD评分对HBV-ACLF预后预测的ROC曲线
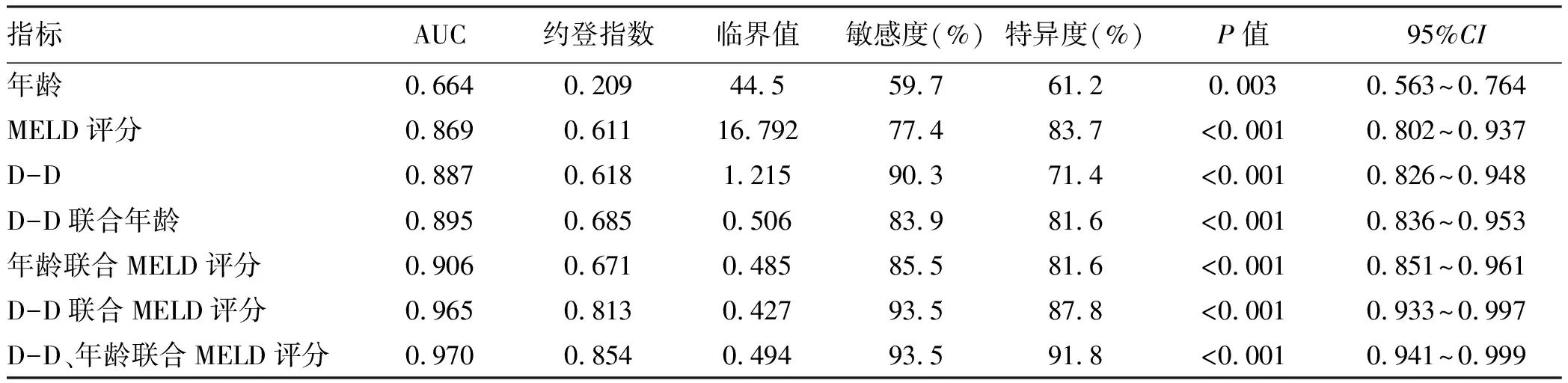
表3 年龄、D-D及MELD评分对 HBV-ACLF 预后的预测价值
3 讨论
HBV-ACLF并发症多,发病机制复杂,治疗困难,病死率高。肝移植虽可在一定程度上降低病死率,但存在肝源紧缺、治疗费用昂贵等问题[1]。因此,早期准确预测HBV-ACLF预后对合理配置医疗资源、优化治疗方案、降低病死率至关重要。
D-D是交联纤维蛋白被纤溶酶分解后形成的特异性降解产物,其水平升高提示体内存在纤溶亢进[11]。研究[12-13]表明,D-D在肝衰竭等慢性肝病时均可升高。龙鼎等[14]发现,纤溶程度和肝病的严重程度之间呈正相关,D-D水平升高提示预后不良,这与本研究结果一致。据文献[15]报道,免疫系统过度激活引发的全身性炎症反应与ACLF的发生发展密切相关。HBV-ACLF状态下,除了肝细胞损伤导致其合成的凝血因子和纤溶酶抑制物减少,凝血和纤溶系统的动态平衡被打破,导致凝血和纤溶异常,引起D-D水平升高外[16],还可能由于早期炎症反应侵及血管内皮导致凝血异常,激活纤溶系统和局部微血栓形成,从而引起大量D-D形成[17-18]。本研究发现年龄越大的HBV-ACLF患者死亡风险越高,这与已有报道一致[19]。
MELD评分建立于2000年,由于其具有客观性、连续性、简便性等优点,现广泛应用于终末期肝病的预后评估[20],其分值越高提示预后越差。本研究中,死亡组MELD评分显著高于生存组,其AUC为0.869,与近期研究[21]的预测效能相近。然而,MELD评分预测HBV-ACLF预后准确性仍有待提高[22-23],研究[24]证实,联合多种无创性指标可提高其评估预后的能力。本研究Logistic回归分析发现,高龄、高D-D水平和高MELD评分为HBV-ACLF患者死亡的独立危险因素。ROC曲线分析显示,年龄、D-D、MELD评分的AUC分别为0.644、0.887、0.869,D-D联合年龄、年龄联合MELD评分、D-D联合MELD评分的AUC分别为0.895、0.906、0.965,三者联合对HBV-ACLF患者预后的预测价值最高(AUC=0.970),优于单一指标及任意二者联合,提高了MELD评分对HBV-ACLF预后的评估能力,提示D-D和年龄联合MELD评分具有良好的临床价值。
综上所述,D-D和MELD评分对HBV-ACLF患者预后的预测效能较好;相较于MELD评分,年龄、D-D、MELD评分三者联合具有较高的预测价值。然而本研究尚存在一定的局限性,如采用回顾性观察研究方法、纳入的样本例数较少,且为单中心研究,今后可开展前瞻性、大样本、多中心的研究,建立更准确的预测模型,提高对HBV-ACLF患者预后的评估能力,更好地指导临床。
伦理学声明:本研究方案于2022年9月7日经由郑州大学第一附属医院伦理委员会审批,批号:2022-KY-0999-001。所纳入患者均签署知情同意书。
利益冲突声明:本研究不存在研究者、伦理委员会成员、受试者监护人以及与公开研究成果有关的利益冲突。
作者贡献声明:董少雨负责课题设计,资料分析,撰写论文;乔芳芳、刘笑负责收集数据和统计分析;张建营负责指导数据统计分析;孙长宇负责拟定写作思路,指导撰写文章并最后定稿。

