孕晚期孕妇分娩恐惧风险预测模型的构建及验证
闫高慧,燕美琴,任永莲,曹馨月,费也珊
1.山西医科大学护理学院,山西 030001;2.山西省妇幼保健院;3.山西大同大学
分娩恐惧(fear of childbirth,FOC)是女性怀孕期间以及分娩前因担心胎儿受伤、分娩镇痛、分娩不良影响或并发症,对自身分娩过程中的无力感和不能较好地控制自己感到焦虑和恐惧,引起孕妇身心上的一种障碍感和应对困难[1],孕晚期孕妇更甚。由于地域、文化、医疗条件、评价方法和样本量的差异,分娩恐惧的患病率为23%~76%[2-3],其中有2.2%~25.3%的分娩恐惧较为严重[4-6]。严重的分娩恐惧不仅危害孕妇的个人健康,还会导致产程延长、难产、产后抑郁、创伤后应激障碍等,且增加分娩干预、剖宫产率等[7-8]。目前,国内外高度重视孕晚期孕妇心理健康,国外相关指南推荐女性应在产前及产后(产后6~12 周)接受至少1 次或2 次的心理评估,必要时增加评估次数[9]。《中国妇女发展纲要(2011—2020 年)》[10]也明确提出要针对孕晚期孕妇开展分娩恐惧常规筛查并纳入健康体检内容。因此,提升对孕晚期孕妇心理状况的关注度,提高分娩恐惧筛出率显得尤为重要。构建分娩恐惧风险预测模型是识别和预防分娩恐惧发生的有效措施,然而目前尚未检索到针对孕晚期妇女分娩恐惧风险预测模型的研究。本研究调查分析孕晚期孕妇发生分娩恐惧的影响因素,构建风险预测模型并进行检验,以期为临床医护人员早期识别分娩恐惧风险提供评估工具,及时预防分娩恐惧的发生。
1 对象与方法
1.1 研究对象 便利选取2021 年4 月—6 月在山西省某三级甲等医院规律产检的孕晚期孕妇为研究对象。纳入标准:①年龄≥18 岁;②孕周≥28 周;③在本院规律产检;④知情同意自愿配合调查。排除标准:①先天发育不良者;②已确诊有精神疾病者;③回收资料填写不完整;④转院分娩者。本研究共纳入31 个危险因素,每个因素需要孕晚期孕妇5~10 例,根据Molgora等[11]的研究结果,分娩恐惧的发生率为76%,同时假设失访率为10%,预计建模组样本量为[12]:(31×10/0.76)/0.9=453 例。因此,本研究共纳入566 例孕晚期孕妇,其中建模组453 例,验证组113 例。
1.2 研究方法
1.2.1 资料收集方法 在研究开始前,对资料收集者进行统一的理论培训,培训以我国《孕前和孕期保健指南(2018)》[13]、《孕产妇心理健康管理专家共识(2019年)》[14]为理论依据,严格筛选研究对象。综合国内外相关文献[15-17]以及专家指导意见,在预调查的基础上,充分考虑其实用性及有效性,制定分娩恐惧相关因素调查表,共31 个相关因素。①一般资料:年龄、婚姻状况、是否独生子女、户口、有无医保、是否有慢性病、文化程度。②临床资料:是否对自己不自信、是否要求女医生检查、是否首次妊娠、孕周、是否有人工流产史、是否有自然流产史、是否有不孕经历、有无计划妊娠、孕期有无运动、有无产前培训、有无自然分娩打算、是否有妊娠合并症、孕前是否肥胖;与丈夫关系、丈夫意见是否影响分娩结局、有无使用孕育类APP、孕期有无经济来源、对配偶的支持是否满意、产时服务模式、与助产士关系、是否听过负面经历、是否有咨询史、自评健康状况、有无专人照顾。
1.2.2 分娩恐惧判定标准 依据孕妇入组时分娩恐惧量表(Childbirth Attitude Questionnaire,CAQ)得分结果,将其分为分娩恐惧组(得分≥28 分)和非分娩恐惧组(得分<28 分)[18]。
1.2.3 统计学方法 应用SPSS 25.0 统计软件进行数据分析,满足正态分布的定量资料以均数±标准差(±s)表示,组间比较采用独立样本t检验;不满足正态分布要求的定量资料以中位数及四分位数[M(P25,P75)]表示,组间比较采用非参数Wilcoxon 检验。定性资料采用例数、百分比(%)表示,组间比较采用χ2检验或非参数Wilcoxon 检验。采用Logistic 回归分析构建风险预测模型,Hosmer-Lemeshow 检验对所建立模型进行拟合优度检验,用受试者工作特征(ROC)曲线评价模型预测价值,检验水准α=0.05。
2 结果
2.1 影响孕晚期孕妇发生分娩恐惧的单因素分析 建模组453 例,发生分娩恐惧290 例,发生率为64%。经单因素分析,分娩恐惧组和非分娩恐惧组孕晚期孕妇是否对自己不自信、是否了解产时服务模式、与助产士关系、是否有咨询史、自评健康状况比较差异均有统计学意义(P<0.05),见表1。
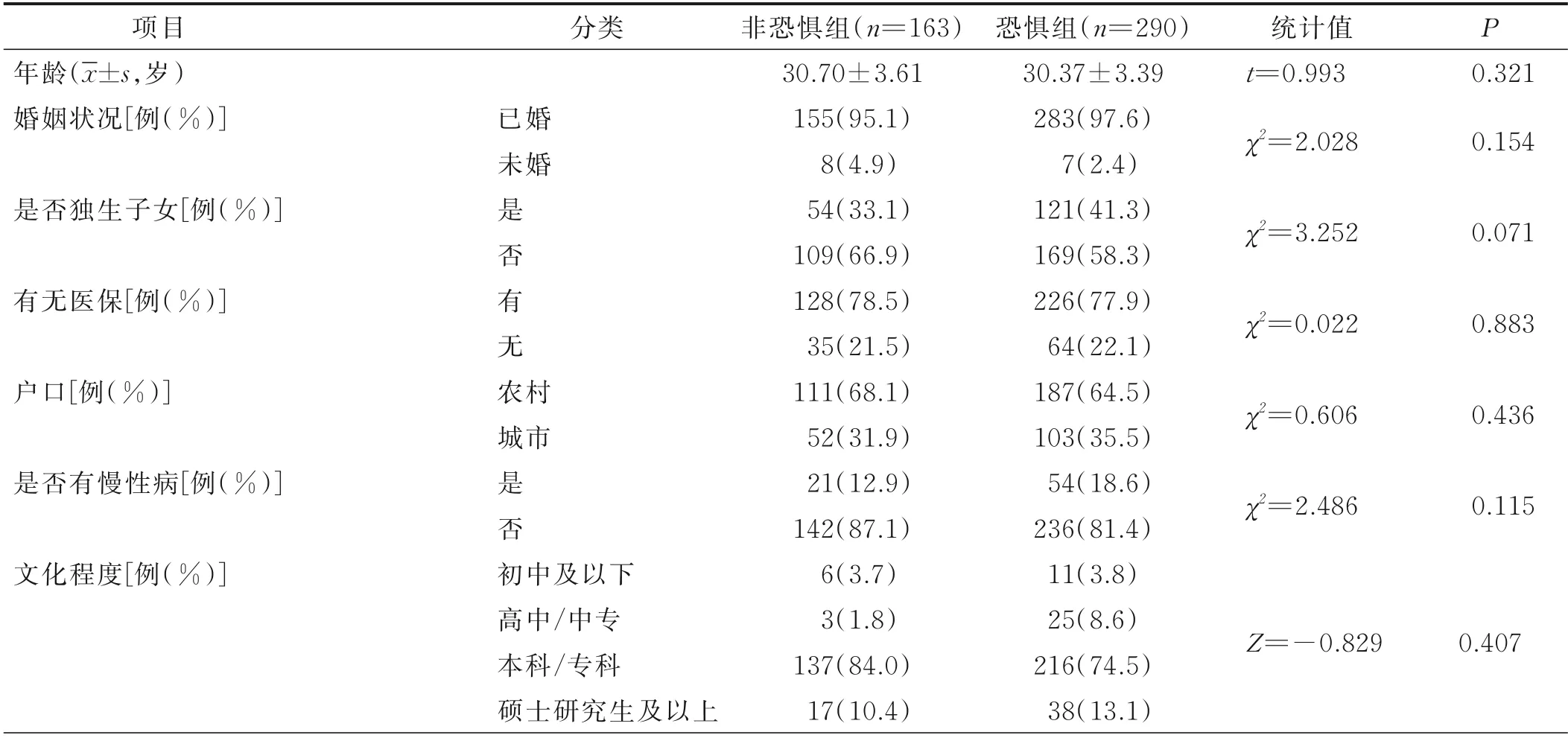
表1 影响孕晚期孕妇分娩恐惧发生情况的单因素分析
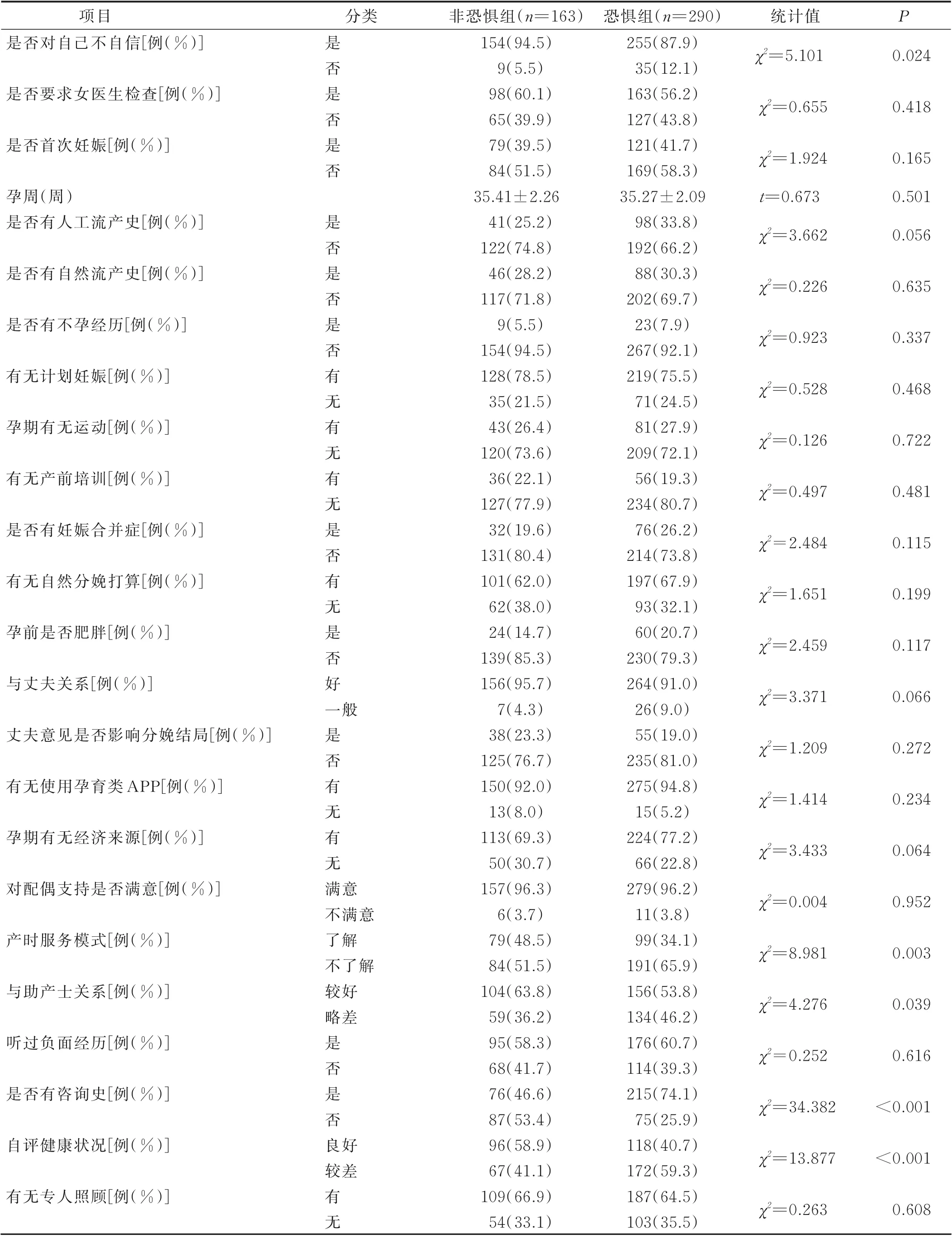
(续表)
2.2 影响孕晚期孕妇发生分娩恐惧的多因素分析 选择既往研究[19-20]中提出的危险因素及本研究中危险因素作为自变量,以孕晚期孕妇是否发生分娩恐惧作为因变量,进行Logistic 回归分析。孕晚期孕妇分娩恐惧各项危险因素赋值,是否独生子女:否=0,是=1;是否有慢性病:否=0,是=1;是否对自己不自信:否=0,是=1;是否首次妊娠:否=0,是=1;是否有人工流产史:否=0,是=1;是否有自然流产史:否=0,是=1;孕期有无运动:有=0,无=1;是否有妊娠合并症:否=0,是=1;孕前是否肥胖:否=0,是=1;有无使用孕育类APP:有=0,无=1;是否了解产时服务模式:了解=0,不了解=1;与助产士关系:较好=0,略差=1;是否听过负面经历:否=0,是=1;是否有咨询史:否=0,是=1;自评健康状况:良好=0,较差=1。结果显示,自评健康状况较差(OR=2.841)、不了解产时服务模式(OR=2.023)、有咨询史(OR=5.991)是孕晚期孕妇发生分娩恐惧的独立危险因素。根据预测模型公式:P=1/[1+exp(-Z)],最终得到预测模型:Z=1.044×自评健康状况+0.705×是否了解产时服务模式+1.790×是否有咨询史-1.328。见表2。
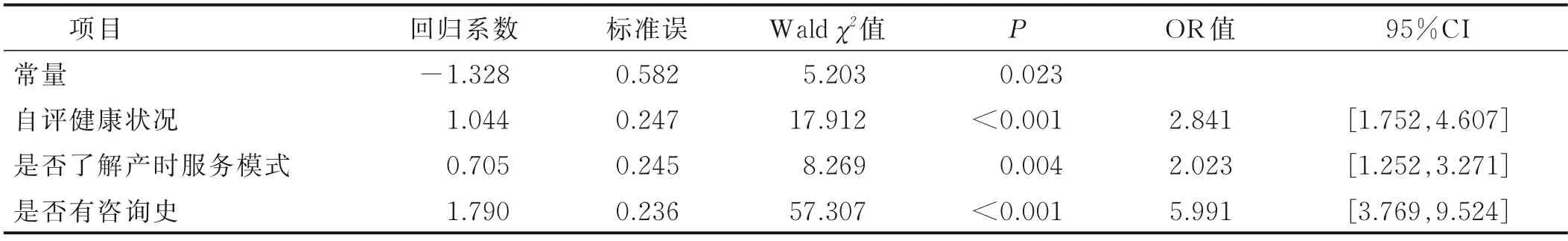
表2 影响孕晚期孕妇分娩恐惧的Logistic 回归分析
2.3 孕晚期孕妇分娩恐惧风险预测模型预测效果 采用Hosmer-Lemeshow 检验和ROC 曲线下面积验证模型的拟合优度和区分度。其中Hosmer-Lemeshow 检验结果为:χ2=8.579,P=0.379,提示模型能较好地拟合孕晚期孕妇分娩恐惧发生情况;根据预测模型公式,图1 显 示ROC 曲 线 下 面 积(AUC)=0.788,95%CI[0.744,0.832],P<0.001。以约登指数最大值为预测模型的最佳临界值,约登指数最大值为0.486,灵敏度为0.731,特异度为0.755。
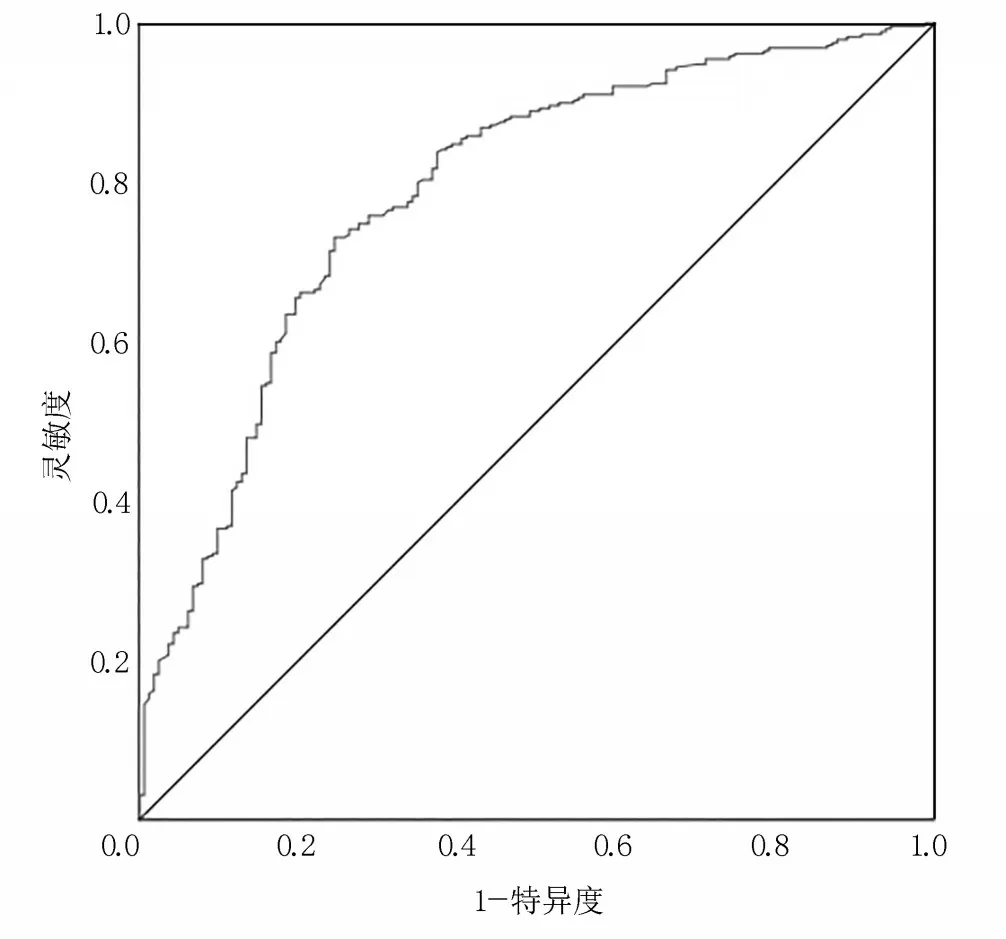
图1 孕晚期孕妇分娩恐惧预测模型的ROC 曲线
2.4 孕晚期孕妇分娩恐惧预测模型临床应用效果检验 选取验证组113 例孕晚期孕妇作为研究对象,年龄19~39(30.40±3.93)岁,孕周31~40(35.05±1.86)周。根据本研究预测模型公式,当P≥0.349 时认为孕晚期孕妇可能会发生分娩恐惧。本预测模型预测96 例孕晚期孕妇发生分娩恐惧,17 例未发生;实际结果为93 例发生分娩恐惧,20 例未发生。预测结果与实际结果相比,本预测模型ROC 曲线下面积为0.905,灵敏度为0.951,特异度为0.650,正确率为95.83%。
3 讨论
3.1 构建的孕晚期孕妇分娩恐惧风险预测模型具有科学性和实用性 医护人员作为产前咨询的指导者,往往依靠自身经验对孕晚期孕妇进行评估[21],但医护人员的认识和经验不同,较难给予准确的判断与健康指导。现有的评估量表虽由专家讨论形成[18],其评估内容、条目的赋值以及判断的界值也有统一的标准,但常常由于需要孕妇自评、病耻感及隐私等原因导致依从性不高,使其在应用中存在一定的局限性。本研究通过Logistic 回归分析,得到了分娩恐惧影响因素,并建立了分娩恐惧影响因素的预测模型。将分娩恐惧的影响因素和分娩恐惧的关系直观地展示在所得的公式中,相比既往的分娩恐惧评估量表更为客观和简便,本模型有助于准确预测孕晚期孕妇分娩恐惧发生的风险,为临床医护人员的治疗与干预提供参考。
3.2 孕晚期孕妇分娩恐惧的影响因素
3.2.1 自评健康状况差的孕晚期孕妇发生分娩恐惧的可能性较高 本研究结果显示,自评健康状况差的孕晚期孕妇更容易发生分娩恐惧,与赵雨馨[22]的研究结果一致,原因可能与孕晚期孕妇担心自己平时不良的生活习惯、工作环境会对自身和胎儿造成一定的影响有关。也有研究指出,自评健康状况差会增加分娩恐惧的发生率[11],可能与孕晚期孕妇先天性焦虑的人格特质有关。因此,在孕晚期孕妇来院产检时,助产士询问其自评健康状况十分重要。此外,助产士可现场或基于手机APP 定期为孕妇推送孕期保健相关内容[23],用临床上一些成功顺利分娩的案例来引导孕晚期孕妇,给予希望。针对孕晚期孕妇当前心理状态,运用适当的非语言沟通技巧从多学科、多层面的角度与孕妇交流,缓解其焦虑状态[24]。
3.2.2 不了解产时服务模式的孕晚期孕妇发生分娩恐惧的可能性较高 本研究结果显示,不了解产时服务模式的孕晚期孕妇更容易发生分娩恐惧,与O'Connell等[25]的研究结果一致。原因可能是孕晚期孕妇对陌生环境的未知、对各产程不了解和对产房工作人员缺乏信任或担忧、怕自己不能良好配合医生遭到呵斥以及不清楚分娩中一些决策过程等,从而引起该孕晚期孕妇对自己应对分娩的能力产生怀疑[26]。有研究表明,以助产士为主导的健康管理模式可以让产妇了解分娩时相关知识、熟悉产房的服务模式,并且掌握一定的分娩技巧,降低产妇分娩恐惧的发生率,改善分娩结局[21]。因此,助产士应充分发挥助产士的作用,从专业角度出发,制订有特色的健康教育课程,普及更多产时服务模式相关知识,解答其对分娩过程的疑惑,同时应密切关注孕晚期孕妇情绪的变化,经常性给予孕妇一定的肯定,必要时可以进行分娩预演练[27],使产妇提前熟悉分娩过程,缓解分娩恐惧的程度,增强自然分娩的信心。
3.2.3 有咨询史的孕晚期孕妇发生分娩恐惧的可能性较高 本研究结果显示,有咨询史的孕晚期孕妇发生分娩恐惧的风险是无咨询史的5.991 倍,与既往研究结果[28]基本一致,原因可能与妊娠期缺乏正确的指导、正面的鼓励及丈夫的支持有关[29]。因此,助产士进行心理评估时要重点关注孕晚期孕妇的既往咨询史。通过评估及时发现在妊娠期受错误指导及负面故事干扰的孕晚期孕妇,从而通过采取相对应的健康指导来纠正孕晚期孕妇对分娩的错误认识,使之能够积极地面对分娩。同时,应做好孕妇家属尤其是配偶的健康宣教,处理好家庭成员与孕妇的关系,鼓励孕妇家庭成员尤其是配偶给予孕妇足够的支持[30]。配偶的支持对孕晚期孕妇的分娩恐惧来说是一个保护性因素,因此,在孕期保健中要鼓励孕妇配偶给予尽可能多的支持,如陪妻子参加产检、一同参加孕妇学校等,以减轻孕妇的分娩恐惧[31]。
4 小结
本研究构建了分娩恐惧风险预测模型,包括自评健康状况、不了解产时服务模式、咨询史3 个因素,可以对孕晚期孕妇分娩恐惧发生风险早期预测,早期识别分娩恐惧的高危人群,将预防分娩恐惧措施前移,以降低分娩恐惧发生率。本研究不足在于研究对象仅来源于1 所三级甲等医院,样本量相对较少,因此,还需开展前瞻性、多中心、大样本的研究,以便进一步完善该模型,为临床早期识别高风险孕晚期孕妇并给予针对性的干预措施提供参考依据。

