89例接受3D-CRT治疗NSCLC患者急性放射性食管炎危险因素的Logistic回归分析
夏新叶,王启鸣,王雯
(1.开封市肿瘤医院 放疗科,河南 开封 475000;2.河南省肿瘤医院 肿瘤内科,河南 郑州 450000;3.河南省肿瘤医院 放疗科,河南 郑州 450000)
非小细胞肺癌(non-small cell lung cancer,NSCLC)为常见恶性肿瘤,NSCLC 早期就具有扩散性,病情进展较快;因其对放化疗较为敏感,故放射治疗为NSCLC 重要治疗手段[1-2]。三维适形放疗(three-dimensional conformal radiotherapy,3D-CRT)为NSCLC 常用放疗方案,可抑制病情进展,提高患者生存率[3]。但由于食管解剖关系,食管不可避免3D-CRT 照射,易引发急性放射性食管炎(acute radiation esophagitis,ARE),导致不同程度吞咽疼痛、胸骨后烧灼感、进食困难等,影响3D-CRT 治疗及患者预后[4]。基于此,本研究分析开封市肿瘤医院89 例接受3D-CRT 治疗NSCLC患者临床相关因素,以探讨发生ARE 的危险因素。现报告如下。
1 资料与方法
1.1 一般资料
选取2019 年8 月至2021 年10 月开封市肿瘤医院收治的89 例接受3D-CRT 治疗NSCLC 患者,其中男57例,女32例,年龄50~68岁,平均(58.62±4.27)岁。本研究经开封市肿瘤医院伦理委员会审批通过。
1.2 纳入及排除标准
纳入标准:符合NSCLC 相关诊断标准[5];3D-CRT 治疗前化疗<2 个周期;患者及家属均了解本研究并当面签订知情同意书。排除标准:既往有胸部疾病放射治疗史;伴有肺阻塞性疾病;存在其他内科疾病。
1.3 方法
1.3.1 3D-CRT 治疗 行层厚5 mm 胸部增强CT扫描,扫描资料传输至3D-CRT 治疗计划系统进行三维重建,纵隔窗勾画引流区淋巴结,肺窗勾画肺内病灶。计划靶体积(PTW):临床靶体积(CTV)上下外扩1 cm,前后左右外扩0.5 cm;CTV:大体肿瘤体积(GTV)外扩0.6 cm。采用后程加速超分割照射,前半程2 Gy/次,1 次/d,5 d/周,照射剂量36~50 Gy。后半程1.5 Gy/次,2 次/d,2 次间隔6 h,5 d/周,照射剂量24~40 Gy。方案经主任及以上医师审核、验证后执行。
1.3.2 ARE 评估标准 按照美国肿瘤放射治疗协作组(RTOG)放射损伤标准分级,放疗开始后评估1 次/周,随访至放疗结束后3 个月。瘘道形成、穿孔、溃疡,完全梗阻为4 级;伴脱水或体重降低15%以上,重度吞咽困难,需静脉输液或鼻胃饲营养补充为3 级;中度吞咽困难,需流质进食或麻醉药镇痛为2 级;轻度吞咽困难,需进半流饮食或药物镇痛为1 级;无症状为0级。根据是否发生ARE 分组,未发生ARE 为非ARE组,发生ARE 为ARE组。
1.3.3 临床资料 以收集病历资料、跟踪检查结果等方式进行资料收集,包括性别、年龄、Karnofsky 功能状态(KPS)评分(计分0~100分,分值越高表示生存质量越高)、TNM 分期、同步化疗、放疗增敏、病灶位置、后程超分割放疗、合并糖尿病、合并高血压、总剂量、治疗前体重下降、射野内食管长度、食管最大剂量、食管平均剂量。
1.4 统计学方法
采用SPSS 23.0 对数据进行分析,计量资料以均数±标准差()表示,t检验;计数资料以百分率(%)表示,χ2检验。采用Logistic 回归进行影响因素分析,采用受试者操作特征(ROC)曲线分析预测价值。P<0.05 为差异有统计学意义。
2 结果
2.1 NSCLC 患者接受3D-CRT 治疗后发生ARE的单因素分析
本研究89 例接受3D-CRT 治疗NSCLC 患者未发生ARE 61例,发生ARE 28 例(1 级8例,2 级14例,3 级5例,4 级1 例);两组同步化疗、放疗增敏、病灶位置、后程超分割放疗、合并糖尿病、治疗前体重下降、食管最大剂量、食管平均剂量比较,差异有统计学意义(P<0.05)。见表1。
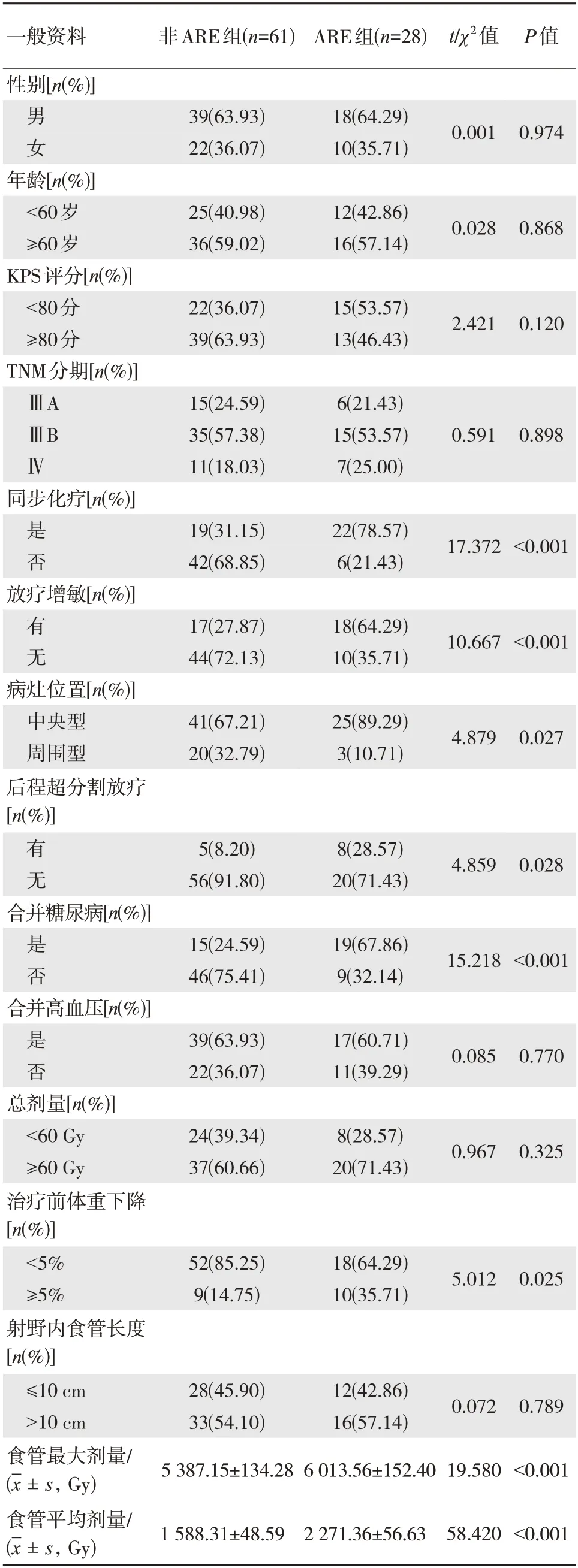
表1 NSCLC 患者接受3D-CRT 治疗后发生ARE 的单因素分析
2.2 接受3D-CRT 治疗NSCLC 患者发生ARE的Logistic 回归分析
以是否发生ARE 为因变量,以单因素分析中P<0.05 的因素为自变量,自变量赋值见表2(食管最大剂量、食管平均剂量以89 例的平均值为界:≤平均值=1,>平均值为2)。Logistic 回归分析结果显示,同步化疗、放疗增敏、病灶位置(中央型)、后程超分割放疗、合并糖尿病、治疗前体重下降(≥5%)、食管最大剂量(>5 697.24 Gy)、食管平均剂量(>1 835.46 Gy)为接受3D-CRT 治疗NSCLC患者发生ARE 的危险因素(P<0.05)。见表3。

表2 自变量赋值

表3 尿毒症维持性血液透析患者动静脉内瘘感染的Logistic 回归分析
2.3 Logistic 回归模型对接受3D-CRT 治疗NSCLC 患者发生ARE 的预测价值
用Logistic 回归模型统计分析数据集,得到接受3D-CRT 治疗NSCLC 患者发生ARE 发生的预测概率P。根据预测值和真实值绘制ROC 曲线,结果表明,AUC 为0.921(95%CI:0.887~0.956),敏感度为85.71%,特异度为78.69%。
3 讨论
放疗是NSCLC 等胸部肿瘤主要治疗方式,近年3D-CRT 等技术的应用,一定程度可加强正常组织保护,降低食管受照辐射剂量;但治疗过程中难以将正常食管完全排除于照射视野外,进而引发ARE 等并发症[6-7]。黏膜上皮基底细胞是ARE靶细胞,对3D-CRT 治疗较敏感,ARE 发生后出现黏膜溃疡、萎缩,造成吞咽疼痛、困难,影响NSCLC 患者近远期预后[8]。
Logistic 回归分析结果显示,同步化疗、放疗增敏、病灶位置(中央型)、后程超分割放疗、合并糖尿病、治疗前体重下降(≥5%)、食管最大剂量(>5 697.24 Gy)、食管平均剂量(>1 835.46 Gy)为接受3D-CRT 治疗NSCLC 患者发生ARE 的危险因素(P<0.05);经分析,同步化疗多应用于晚期NSCLC 治疗,含铂类、紫杉类同步化疗方案可改变肿瘤细胞增殖周期,促使放射敏感性增加,相对于单纯3D-CRT 而言,同步化疗有利于提高临床肿瘤控制作用[9-10]。但同时同步化疗也加重正常食管放射性损伤,促使ARE 发生率明显增加,且ARE 持续时间加长,吞咽疼痛等症状更为显著,甚者需暂停3D-CRT 方案进行ARE 对症治疗[11]。中央型病灶NSCLC 患者,食管与病灶较近,3DCRT 靶区勾画难以避免食管照射[12]。本研究结果中可见食管最大剂量、平均剂量超过一定值,可直接影响ARE 发生率;刘玲等[13]关于胸部放疗患者ARE 发生的影响因素持相似观点,表示食管平均剂量是影响ARE 发生的独立危险因素,预防ARE 需综合考虑剂量学因素。对于治疗前体重大幅下降、合并糖尿病的NSCLC 患者,其自身内分泌功能、糖脂代谢异常,促使放疗耐受性降低,因此3D-CRT 方案的制定需更为严谨;后程超分割放疗因缩短总治疗时间、降低分次剂量,可能加大ARE 发生风险[14-15]。此外本研究发现,Logistic回归模型对接受3D-CRT 治疗NSCLC 患者发生ARE 的预测敏感度为85.71%,特异度为78.69%,可见对ARE 发生具有一定预测价值,有利于减少ARE 发生率,保证3D-CRT 疗程正常进行,改善NSCLC 患者预后。
综上所述,NSCLC 患者3D-CRT 治疗后ARE的发生情况受同步化疗、放疗增敏、病灶位置、后程超分割放疗、合并糖尿病、治疗前体重下降、食管剂量等多种因素影响,临床应充分综合分析考虑相关因素,优化放疗方案,降低ARE 发生风险。

