人工股骨头置换术应用于超高龄股骨粗隆骨折的治疗
郑炜 陈建文 夏龙斌 邹善琪
随着社会老龄化及生活水平的提高,我国人口平均寿命不断提高。年龄的增长导致骨质疏松性骨折的高发,目前排名前三位的是腰椎骨折、髋部骨折、桡骨远端骨折,而髋部骨折分为股骨颈骨折、股骨粗隆骨折,是最严重的骨质疏松性骨折[1]。以往对于股骨粗隆骨折主要予以闭合复位髓内钉内固定术,此法对于骨折的固定疗效确切,患者固定后能自主活动,但不能下地负重行走,需等待骨折愈合后下地行走,一般需2~3 个月。超高龄患者因卧床时间较长,心肺功能得不到有效锻炼,长久卧床又导致钙质的几何倍数的丢失,因此,因骨质疏松引起的全身疼痛感明显增加,生活质量明显降低,并且加速了老年人的死亡。我院近两年尝试对超高龄股骨粗隆骨折患者进行人工股骨头置换术,术中选取加长春立160 生物柄人工关节进行远端固定,患者术后即可在助行器辅助下下地行走,疗效满意,现报道如下。
1 资料与方法
1.1 一般资料 2019 年1 月至2020 年12 月衢州市第二人民医院收治的股骨粗隆骨折患者26 例,其中男性9 例、女性17 例;年龄85~94 岁,中位年龄87.00 岁。纳入标准为:年龄大于85 岁;轻度贫血以上;单侧骨折;外伤前生活能自理;手术方案选择人工股骨头置换。排除标准为:多发骨折;有各种在心、肝、肾、肺等器官器质性病变导致不能耐受手术;手术方案选择内固定术;治疗依从性较差,未能配合完成治疗及随访。患者术前均明确手术适应证,被详细告知病情及手术方式的优劣。本次研究经医院伦理委员会批准通过,所有患者知情同意并签署知情同书。
1.2 方法 患者均给予腰麻,患侧在上侧卧位,手术行髋关节后外侧入路,长12 cm,依次切开皮肤、皮下及筋膜,钝性分离臀大肌,见股骨粗隆间粉碎性骨折,大粗隆向远端,小粗隆向近端,分离移位明显,用克氏针临时固定大粗隆,小粗隆用钢丝打孔初步固定,沿大粗隆后缘切开外旋肌群,连同坐骨神经牵向后方,术中切开关节囊,显露股骨颈,于大粗隆基底与小粗隆上方约1.0 cm 连线处截骨取出股骨头,紧贴大粗隆开口后,逐一扩髓,试模稳定后,选用髋关节假体-微槽面160 型股骨柄加长假体,顺利插入髓腔,通过160 型股骨柄近端外侧6 个孔分3 股用细钢丝将骨折移位大粗隆固定在160 柄近端,此时重建大粗隆牢靠,小粗隆移位复位方便但不易稳定,予以克氏针固定维持复位,使前倾角容易把握,待股骨柄击入后取标准颈,头试模复位髋关节稳定后,此时小粗隆基本复位,取T 型球头及双级头装入,复位,术中屈伸、内收及外展等活动良好,C 臂机透视内固定在位稳妥,位置可,股骨粗隆间骨折端予以股骨头内松质骨植骨。冲洗切口后,放置1 根引流管,依次缝合关节囊、外旋肌群、筋膜、皮下及皮肤,加压包扎。术中粗隆骨折出血较多,为了达到远端固定需进行扩髓,导致出血更多,所以术中给予氨甲环酸1 g 配置成100 ml 溶液予以不间断的冲洗骨折处及髓腔,并配备自体血回输装置予以回输血液,在放入真柄前髓腔内也灌注氨甲环酸溶液,假体安装完毕在关节腔周围及皮下筋膜注射罗派及氨甲环酸的混合液。术后加用一次氨甲环酸静滴,以减少出血。
1.3 观察指标 记录所有患者的手术时间、术中出血量、输血情况、下地时间、术后并发症及深静脉血栓情况,并进行术后随访。
2 结果
2.1 手术时间、术中出血量、输血情况、下地时间及深静脉血栓情况 所有患者手术时间76~112 min,中位时间94 min,术中出血量220~410 ml,中位320 ml。根据术中出血及术前血色素情况决定是否输血,26 例患者中输血18 例,输血比例达69.23%。21 例患者术后3~4 d能借助助行器下地行走,无脱位发生。4 例患者因小粗隆处骨折有移位,下肢外旋明显,予以髋关节固定支具保护下借助助行器下地站立,1 例患者不能下地,卧床养伤。无1 例发生深静脉血栓。
2.2 术后随访 26 例患者中,有1 例患者术后1 个月内不明原因在家中死亡,2 例患者1年内因原发疾病死亡,2 例患者1 年内因其他部位骨折不能行走,其他患者术后均在执行器保护下行走,术后1 个月复查,有2 例患者小粗隆有移位加大,2 例患者大粗隆上移,4 例患者均不影响活动。21 例患者术后2 个月后均能自主行走。
2.3 超高龄股骨粗隆骨折患者人工股骨头置换术手术前后影像图见封三图6
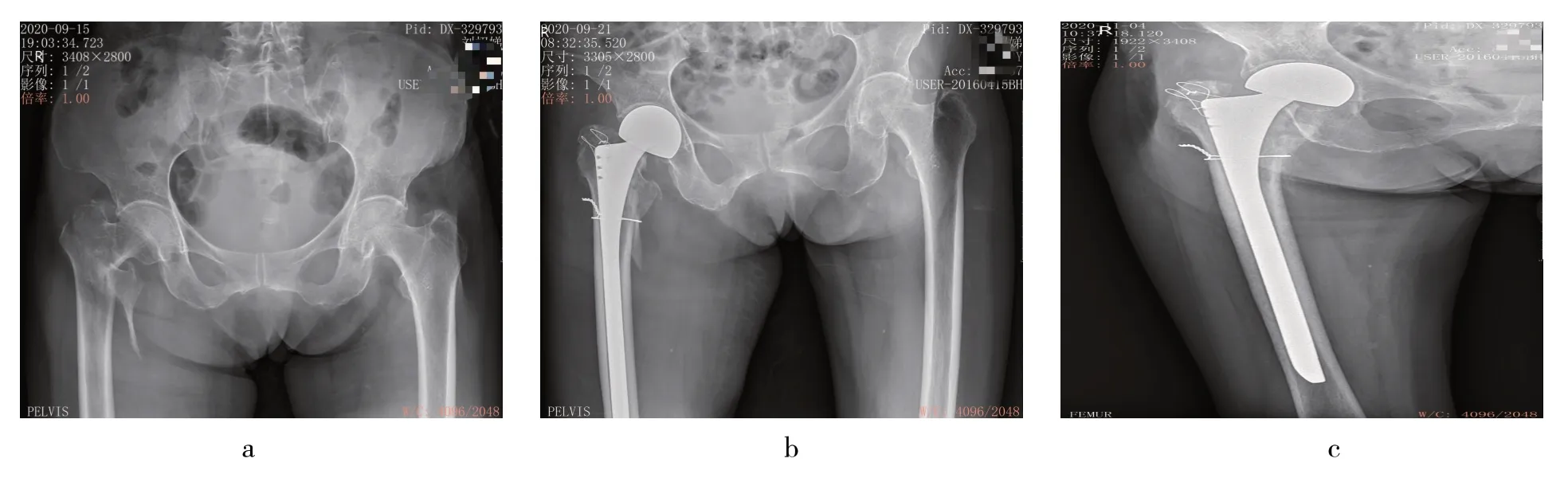
图6 超高龄股骨粗隆骨折患者人工股骨头置换术手术前后影像图
由封三图6 a 可见,患者右股骨粗隆骨折,Evans-Jensen分型Ⅴ型,包括了大小粗隆在内的4部分骨折。由封三图6 b 可见,术后6 d 复查,患者大粗隆用钢丝通过假体近端的孔与假体固定,小粗隆予以钢丝环扎固定。由封三图6 c 可见,出院后1个月复查,患者大小粗隆均已愈合,关节在位。
3 讨论
老年股骨粗隆骨折传统方法是闭合复位内固定术,临床上为老年股骨粗隆骨折选择治疗方法时,可以从以下方面仔细考量:①尽量保留髋关节;②活的骨头更能对抗感染;③使外展肌保留正常功能;④采用内固定可做到微创;⑤内植物存活久远,不需翻修;⑥内固定术并发症较少;⑦现有的循证医学证据更支持内固定治疗。但对于超高龄患者,骨质疏松明显,患者内固定术后不能下地活动,往往会导致患者余生只能长期卧床,近几年有部分学者进行人工股骨头置换的尝试,疗效满意。本次研究选取加长春立的160 柄双动关节,具有以下优点:①便于重建大粗隆,假体近端有6 个可供钢丝捆扎的小孔,通过钢丝捆扎,使骨折的大粗隆外侧与假体成为一个整体,稳定复位方便,可以先给予钢丝预留,待假体击入后预留钢丝收紧后缝合。②粗糙等离子喷涂微孔表面,使内固定稳定。③超高龄患者往往骨质疏松明显,髓腔粗皮质薄,两侧嵴状突起增加旋转稳定性,能够提供一个稳定的远端稳定。④12/14 通用标准锥度。⑤扁平化窄颈设计有更佳活动度,减少撞击。⑥具有专利的高抛光偏心柄尖设计避免外侧骨质撞击。本次研究发现,股骨粗隆骨折的复位可靠性不稳定,术中假体置入后骨折的移位会加大,术中下肢的长度无法掌控,只能靠术中的拍片把握,此时股骨距的重建就非常重要。王驭恺[1]将uthorn Bavonratanavech 教授的专题报告整理成文,也发表了类似观点。uthorn Bavonratanavech教授结合自己股骨粗隆骨折进行髋关节置换的经验,提出股骨近端骨折粉碎难以获得初始稳定固定;术中难以恢复患肢长度,转子区骨折块复位和固定在技术上存在困难;术后发生脱位的风险很高等。老年人的股骨粗隆骨折,大、小粗隆均有移位,特别是小粗隆的复位非常困难,复位后的固定也不牢靠,一般予以克氏针临时固定,待假体安放后去除克氏针,在小粗隆处打个洞,予以钢丝穿过小粗隆固定,此时远端已稳定,长度已恢复,臀中肌张力合适,股骨距是否复位已影响不大,所取的股骨头可进行适当植骨以促进骨折处的愈合,但此时需注意碎骨粒是否稳定,若活动髋关节后骨粒进入髋臼则予以去除。双动人工股骨头能够提供更好的活动度,减少磨损,使髋臼压力减少,患者活动良好。但本次研究患者术后复查,其中2 例因大粗隆的固定不稳定,术后拍片显示大粗隆上移。好在老年人对功能的要求不高,所有患者对功能均满意,但大粗隆的牢固固定还有待提高。小粗隆的移位应该同髂腰肌的牵拉有关,所以术后小粗隆移位明显的患者下肢外旋,本次研究予以髋关节固定支具固定,以促进小粗隆骨折处的愈合。
本次研究的结果表明,对于超高龄股骨粗隆骨折的患者,为了尽早使患者下地,远端稳定的加长生物柄人工股骨头置换可以不考虑股骨粗隆骨折的愈合情况,通过远端稳定获得一个基本满意的运动关节,患者能够早期下地行走,减少内固定卧床导致的并发症。本次研究选取的患者为骨质疏松性骨折患者,中国骨质疏松性骨折诊疗指南[2]认为骨质疏松性骨折的治疗特点及难点是:①患者多为老年人,常合并其他疾病,易发生并发症。②多为粉碎性骨折,内固定治疗稳定性差,内置物易松动、脱出,植骨易被吸收。③骨形成与骨痂成熟迟缓,易发生骨折延迟愈合,甚至不愈合。④卧床制动期将发生快速骨丢失,再骨折的风险明显增大。⑤致残率、致死率较高。⑥再骨折发生率高,髋部骨折后有超过20%的患者会在1 年内因各种并发症死亡[3],20%的患者将在1 年内再次骨折[4]。这也是本次研究对超过85 岁的老年人进行人工股骨头置换的主要原因。虽然全髋关节置换较人工股骨头置换有更好的远期疗效[5],但因本次研究选择的均为85 岁高龄患者,所以考虑的是近期疗效及术后脱位的发生率,有资料表明人工股骨头置换脱位的发生率小于全髋关节置换的发生率[6]。
综上所述,虽然治疗股骨粗隆骨折目前的主流是复位内固定,但对于超高龄的骨质疏松患者,为了能尽早下地行走,加长远端固定的生物型柄人工股骨头置换也是一种值得考虑的方法。

