多系统萎缩认知损害的危险因素分析
黄晶晶,冉维正,田文杨,赵倩煜,张新宁,郭冰玉,王垚,陈志刚
多系统萎缩(MSA)是一种罕见的成年期发病、进展性、多部位受累的神经系统变性疾病,临床特征包括帕金森综合征(PDS)、小脑损伤和自主神经功能障碍[1]。近年来,MSA患者的非运动症状受到越来越多的关注,认知障碍也是其非运动症状之一。尽管2008年第二次修订的MSA诊断标准提出重度认知障碍是其排除标准之一[2],但近年来越来越多的研究表明,MSA的认知障碍广泛存在,甚至可进展为重度认知障碍[3]。然而,对MSA患者认知损害危险因素的研究较少,多为小样本研究,且缺乏血管性危险因素的研究。
本研究采用较为敏感的蒙特利尔认知评估量表(MoCA)对MSA患者进行认知筛查,并探讨MSA患者认知损害的危险因素。
1 对象与方法
1.1 对象 连续收集2017年6月至2021年6月在北京中医药大学东方医院脑一科就诊的MSA患者。入组标准:(1)符合2008年MSA诊断标准中可能或很可能的MSA[2];(2)年龄30~80岁。排除标准:(1)有脑血管病史;(2)近6个月内的影像学提示有明显的大脑皮质萎缩改变,全脑皮质萎缩(GCA)量表≥2级[4];(3)合并严重心肝肾脏器功能障碍或恶性肿瘤;(4)有精神疾病或不能完成认知测试者。本研究获得了北京中医药大学东方医院伦理委员会的批准,所有患者和(或)家属均签署了知情同意书。
1.2 方法
1.2.1 病史采集 所有患者由神经内科专科医生进行临床诊断,并详细记录患者的一般资料及临床信息,包括性别、入组年龄、受教育年限、既往高血压、糖尿病、高脂血症、冠心病、头外伤病史和中毒史、吸烟史、饮酒史、PDS家族史、痴呆家族史,以及发病年龄、病程、临床分型、可能性、自主神经功能障碍(体位性低血压、尿潴留、尿失禁、性功能障碍)、卧位高血压。吸烟史、饮酒史分为无、已戒、现在仍在吸烟/饮酒3个等级。体位性低血压分以下2个等级(卧位与站立3 min后):收缩压差值≥30 mmHg(1 mmHg=0.133 kPa),和(或)舒张压差值≥15 mmHg(以下简写为≥30/15 mmHg);收缩压差值≥20 mmHg,和(或)舒张压差值≥10 mmHg(以下简写为≥20/10 mmHg)。性功能障碍定义为男性无勃起、女性不能进行性生活。
1.2.2 量表评估方法 于入组后由经过培训的神经内科医生进行统一MSA量表(UMSARS)、MoCA量表测评。UMSARS量表可反映MSA患者的病情严重程度及进展,由4部分组成:UMSARSⅠ病史回顾、UMSARSⅡ运动检查、UMSARSⅢ自主神经功能检查、UMSARSⅣ整体失能等级。MoCA量表是一个用来对认知障碍进行快速筛查的评定工具,敏感性较高,依据美国国家Alzheimer’s病研究中心(NACC)的建议[5],将MoCA分数的界值设定如下:正常组26~30,轻度认知障碍组22~25分,重度认知障碍组0~21分。

2 结 果
2.1 患者特征 最终纳入MSA患者100例,其中男性64例,女性36例;入组年龄40~78岁,平均56.29岁;受教育年限0~16年,平均11.51年。MoCA总分6~30分,平均22.36分,认知水平正常组27例、轻度认知障碍组35例、重度认知障碍组38例,有认知障碍者占比73.0%。既往高血压16例(16.0%),糖尿病8例(8.0%),高脂血症9例(9.0%),冠心病5例(5.0%);无吸烟史者69例、已戒烟者13例、现在仍在吸烟者18例,无饮酒史者59例、已戒酒者18例、现在仍在饮酒者23例;均无PDS家族史,有痴呆家族史者2例(2%)。发病年龄40~76岁,平均53.80岁;病程1~12年,平均2.98年;以小脑性共济失调为突出表现的临床亚型(C型)69例、以帕金森综合征为突出表现的临床亚型(P型)31例;可能的MSA 47例、很可能的MSA 53例;无体位性低血压者48例,血压差值≥20/10 mmHg者19例,≥30/15 mmHg者33例;有卧位高血压者31例(31.0%);尿潴留者39例(39.0%);尿失禁者34例(34.0%);性功能障碍者85例(85.0%)。UMSARSⅠ得分6~41分,平均21.39分;UMSARSⅡ得分2~44分,平均17.85分;UMSARS总分11~85分,平均39.24分;UMSARSⅣ中,1级30例、2级28例、3级16例、4级22例、5级4例。
2.2 MSA患者各认知域的比较及亚组分析 单因素分析(表1)显示,不同认知水平组间视空间与执行功能(H=50.394,P<0.001)、命名(H=18.801,P<0.001)、注意(H=24.836,P<0.001)、语言(H=33.235,P<0.001)、抽象(H=29.921,P<0.001)、延迟回忆(H=47.295,P<0.001)、定向力(H=13.907,P=0.001)均存在差异。进一步根据临床亚型和诊断等级进行亚组分析见表2、表3。分析结果显示,整体认知水平及各认知域差异均无统计学意义。
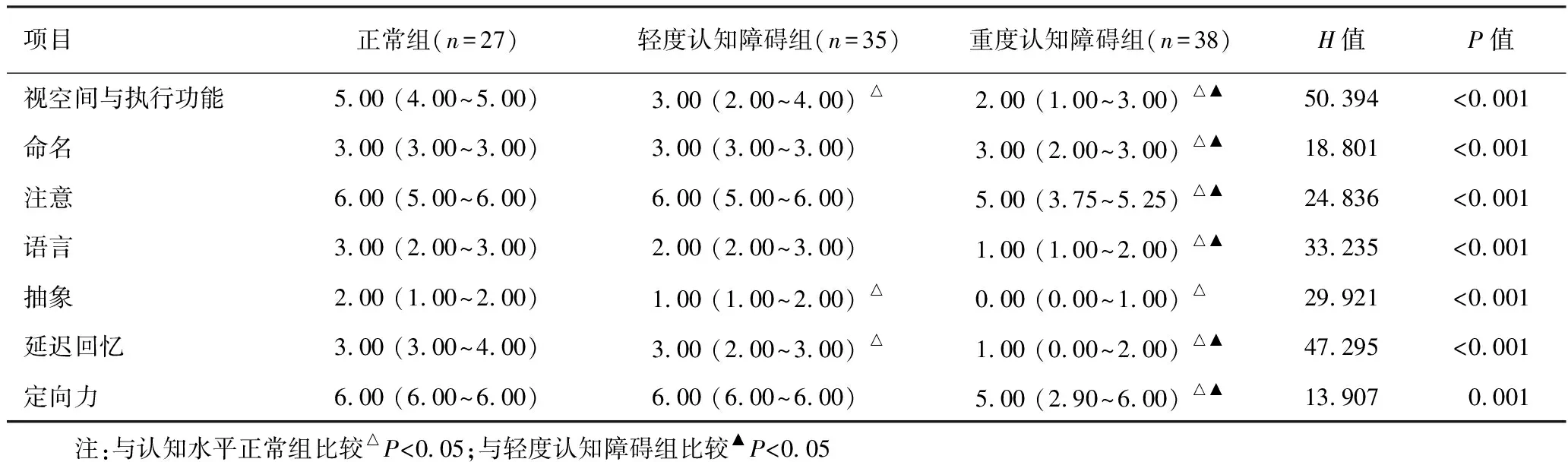
表1 不同认知水平MSA患者MOCA各子项得分比较[分,M(IQR)]

表2 不同临床分型MSA患者认知的比较[例(%),分,M(IQR)]
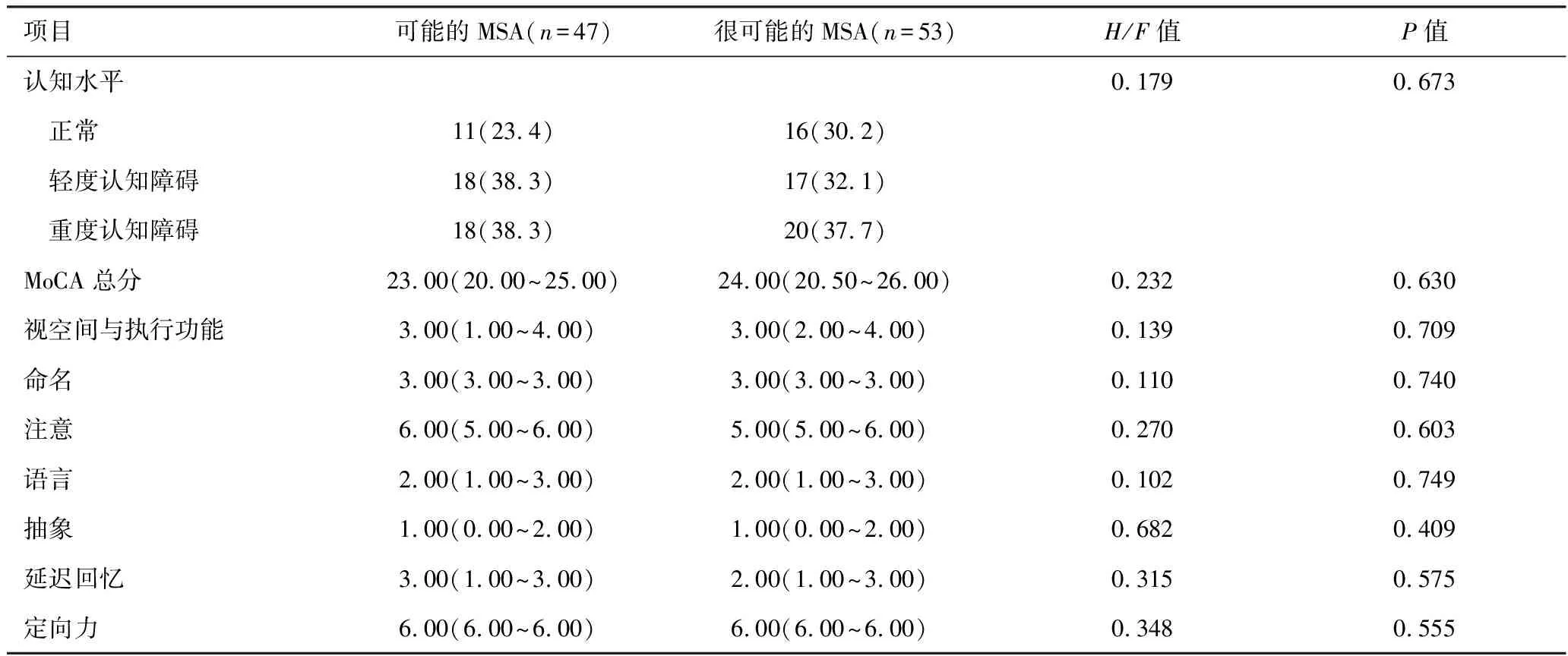
表3 不同诊断等级MSA患者认知水平的比较[例(%),分,M(IQR)]
2.3 不同认知水平MSA患者一般临床资料和血管性危险因素的比较 见表4。单因素分析显示,三组间性别(χ2=9.952,P=0.007)、入组年龄(F=9.347,P<0.001)、受教育年限(H=18.417,P<0.001)与MSA患者的认知水平相关;高血压史、糖尿病史、高脂血症史、冠心病史、头外伤史、中毒史、吸烟史、饮酒史、PDS家族史、痴呆家族史差异无统计学意义。
表4 不同认知水平MSA患者一般临床资料和血管性危险因素的比较[例(%),±s,M(IQR)]
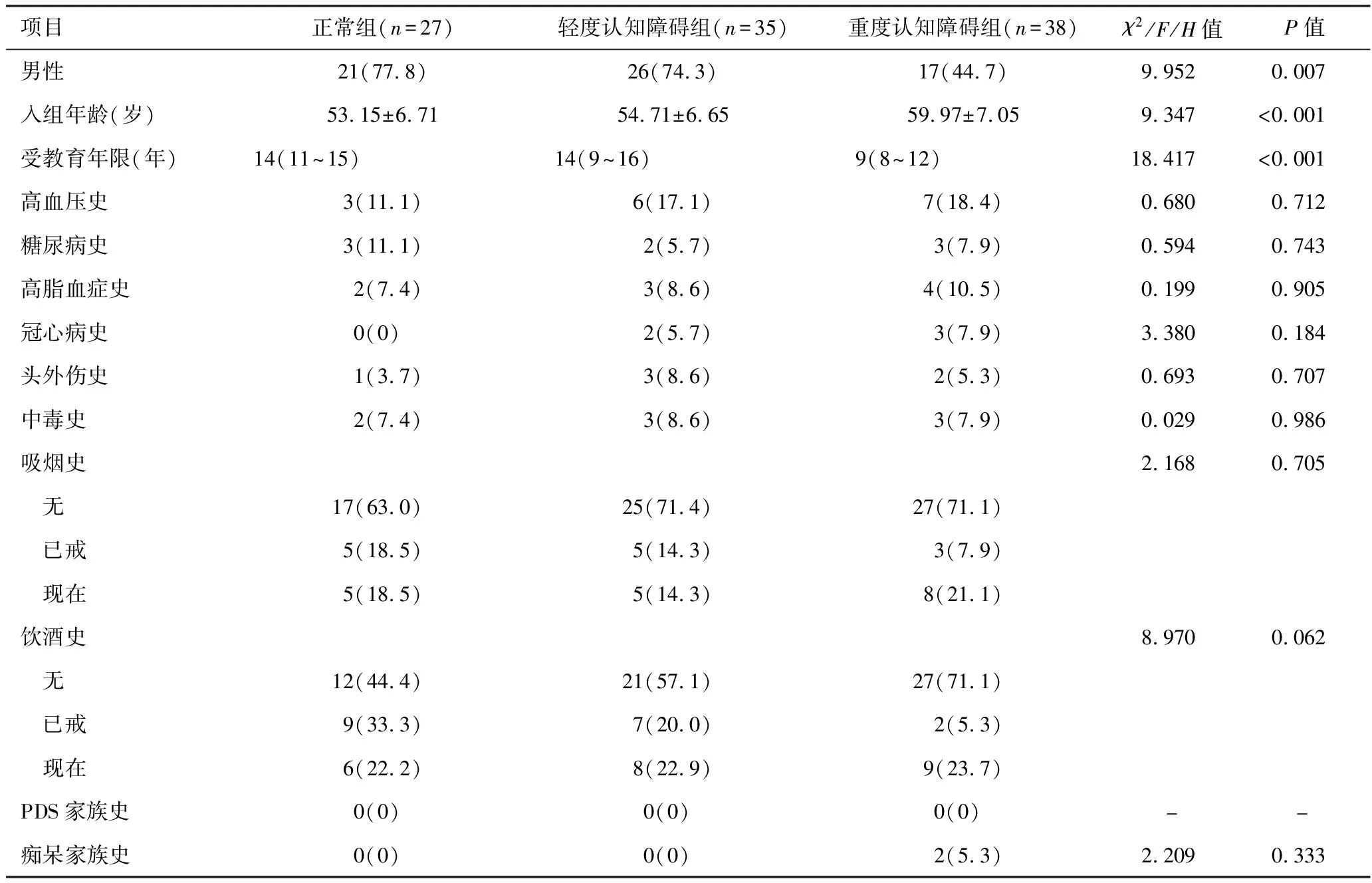
表4 不同认知水平MSA患者一般临床资料和血管性危险因素的比较[例(%),±s,M(IQR)]
项目正常组(n=27)轻度认知障碍组(n=35)重度认知障碍组(n=38)χ2/F/H值P值男性21(77.8)26(74.3)17(44.7)9.9520.007入组年龄(岁)53.15±6.7154.71±6.6559.97±7.059.347 <0.001受教育年限(年)14(11~15)14(9~16)9(8~12)18.417<0.001高血压史3(11.1)6(17.1)7(18.4)0.6800.712糖尿病史3(11.1)2(5.7)3(7.9)0.5940.743高脂血症史2(7.4)3(8.6)4(10.5)0.1990.905冠心病史0(0)2(5.7)3(7.9)3.3800.184头外伤史1(3.7)3(8.6)2(5.3)0.6930.707中毒史2(7.4)3(8.6)3(7.9)0.0290.986吸烟史2.1680.705 无17(63.0)25(71.4)27(71.1) 已戒5(18.5)5(14.3)3(7.9) 现在5(18.5)5(14.3)8(21.1)饮酒史8.9700.062 无12(44.4)21(57.1)27(71.1) 已戒9(33.3)7(20.0)2(5.3) 现在6(22.2)8(22.9)9(23.7)PDS家族史0(0)0(0)0(0)- - 痴呆家族史0(0)0(0)2(5.3)2.2090.333
2.4 不同认知水平MSA患者临床信息和病情严重程度的比较 见表5。单因素分析显示,三组间发病年龄(F=9.123,P<0.001)、UMSARSⅠ(H=7.866,P=0.020)、UMSARSⅡ(F=5.752,P=0.004)、UMSARS总分(H=10.293,P=0.006)、UMSARSⅣ(H=15.400,P<0.001)与MSA患者的认知水平相关;病程、临床分型、可能性、体位性低血压、卧位高血压、尿潴留、尿失禁、性功能障碍差异无统计学意义。
表5 不同认知水平MSA患者临床信息和病情严重程度的比较[例(%),±s,M(IQR)]

表5 不同认知水平MSA患者临床信息和病情严重程度的比较[例(%),±s,M(IQR)]
项目正常组(n=27)轻度认知障碍组(n=35)重度认知障碍组(n=38)χ2/F/H值P值发病年龄(岁)50.89±6.9952.09±6.1057.45±7.209.123<0.001病程(年)2(2~4)3(2~4)3(2~4)0.7830.676临床分型C型17(63.0)26(74.3)26(68.4)0.923 0.630很可能的MSA16(59.3)17(48.6)20(52.6)0.7020.704体位性低血压2.7900.594 无13(48.1)15(42.9)20(52.6) ≥20/10 mmHg3(11.1)9(25.7)7(18.4) ≥30/15 mmHg11(40.7)12(31.4)11(28.9)卧位高血压9(33.3)9(25.7)13(34.2)0.7090.702尿潴留10(37.0)10(28.6)19(50.0)3.5760.167尿失禁11(40.7)9(25.7)14(36.8)1.7540.416性功能障碍24(88.9)30(85.7)31(81.6)0.6830.711UMSARSⅠ(分)19.00(15.00~21.00)19.00(15.00~24.00)22.00(19.00~29.00)7.866 0.020UMSARSⅡ(分)14.15±5.7817.74±8.0220.58±8.155.7520.004UMSARS总分(分)33.00(26.00~40.00)35.00(27.25~45.75)42.50(32.75~54.25)10.2930.006UMSARSⅣ15.400<0.001 1级13(48.1)14(40.0)3(7.9) 2级9(33.3)7(20.0)12(31.6) 3级1(3.7)7(20.0)8(21.1) 4级3(11.1)7(20.0)12(31.6) 5级1(3.7)0(0)3(7.9)
2.5 MSA患者认知损害的有序Logistic回归分析 见表6。因UMSARS量表Ⅰ、Ⅱ部分及总分(Ⅰ+Ⅱ)均反映了病情的严重程度,存在相关性,因而只纳入UMSARSⅠ、Ⅱ。发病年龄与入组年龄也存在相互相关性,故分别将其单独与其他因变量进行有序Logistic回归。模型1纳入入组年龄分析显示,认知水平与入组年龄(OR=1.109,95%CI:1.037~1.187,P=0.003)、受教育年限(OR=0.770,95%CI:0.666~0.890,P<0.001)相关,饮酒史可能是其潜在的危险因素,已戒酒组MSA患者(OR=0.239,95%CI:0.064~0.885,P=0.032)出现认知损害的风险较仍在饮酒组低。模型2纳入发病年龄分析显示,认知水平与发病年龄(OR=1.115,95%CI:1.043~1.192,P=0.001)、受教育年限(OR=0.782,95%CI:0.677~0.904,P=0.001)相关,饮酒史可能是其潜在的危险因素,已戒酒组MSA患者(OR=0.230,95%CI:0.062~0.858,P=0.029)出现认知损害的风险较仍在饮酒组低。

表6 MSA患者认知损害的有序Logistic回归分析
3 讨 论
近年来,学界对MSA患者认知障碍的认识不断提高,研究[6]发现MSA患者存在广泛的认知损害。尽管2008年美国神经病学会MSA诊断标准[2]和2017年MSA诊断标准中国专家共识[7]均将“符合DSM-Ⅳ痴呆诊断标准”作为MSA诊断的不支持点,但认知障碍不应成为MSA诊断的排除标准。从病理学上讲,MSA的特点是神经胶质细胞内含有α-突触核蛋白为主要成分的包涵体,新皮质类似Lewy小体的包涵体与认知障碍之间有显著关联[8]。此外,血管性危险因素会增加痴呆的风险,和神经退行性病理过程可能相互作用,对认知损害具有累加效应[9]。
本研究显示,73.0%的MSA患者有不同程度的认知损害,较之前报道的32%~61%左右的比例高[6,10-11],这可能与量表的选择及样本量的大小有关。因此,在MSA患者中检测出认知障碍并不能排除诊断。进一步分析发现,MSA的认知障碍涉及的范围很广,其各认知域均出现不同程度受损。其中以视空间与执行、抽象、延迟回忆功能受损为主,轻度认知障碍即发生明显损害。这与之前的研究[3,10]基本一致,但本研究新发现抽象功能受损的可能,可能与MSA患者额叶纹状体环路失连接以及广泛的皮质下退行性变和小脑受累有关[3],但目前的研究[10]尚不能确定导致特定认知缺陷的区域。有研究[12]表明,MSA-P型较C型表现出更严重、更广泛的认知障碍。本研究并未发现P型和C型间有明显差异,这可能与本研究采用MoCA量表有关,其对认知障碍的检测更为敏感,但各子项尚不能完全代表相应认知域的表现。不同诊断等级的MSA患者间认知差异也无统计学意义。
既往有研究[13-14]显示,年龄与MSA患者的认知损害并不相关。但本研究发现,入组年龄和发病年龄均是其独立危险因素,随着年龄的增大,认知损害的风险不断增加。Cuoco等[15]研究发现,与男性相比,女性的认知水平更差。本研究显示不同性别MSA患者认知水平有显著差异,女性的认知损害较重,但经有序Logistic回归提示性别不是其独立危险因素。本研究发现,受教育年限长者认知水平较高,发生整体认知功能障碍的风险较低,且是其独立保护因素,这与既往研究结果[6,16]一致。
本研究结果显示,既往高血压、高血脂、糖尿病、冠心病病史与MSA患者的认知水平不相关,且MSA患者有以上慢性疾病的比例很低。虽然本研究排除了有脑血管病史的患者,但实际收集病例的过程中并未发现患者有卒中等脑血管病。体位性低血压、卧位高血压亦与MSA患者的认知水平不相关。这提示血管性因素在MSA认知损害中的作用较少。
多因素回归分析发现,饮酒是可能是MSA患者认知损害的潜在危险因素,已戒酒组比仍在饮酒组发生认知损害的风险更低;无饮酒史组比仍在饮酒组发生认知损害的风险也更低,但差异无统计学意义。其可能的机制是人饮酒后体内的酒精不能及时、完全代谢消除时,易产生自由基,与脑组织内富含的不饱和脂肪酸结合,导致生物膜结构破坏,引起膜结构功能障碍;酒精的代谢产物能与脑组织中的卵磷脂结合,产生沉积作用,直接损伤神经细胞;酒精的神经毒性和维生素 B1的缺乏均可降低神经元活动,干扰神经递质的合成、释放和再摄取[17]。有研究[18]显示,过量接触酒精可能导致氧化应激,从而引起神经退行性变。成年期长期过量饮酒、青少年间歇性酒精暴露,及其继发的维生素B1缺乏,都会导致基底前脑胆碱能神经元的缺失,海马神经形成减少,额叶皮质改变[19]。长期慢性饮酒在几个关键区域表现出脑体积的减少,包括额叶、颞叶、顶叶、扣带回和岛叶皮质、小脑、丘脑和海马[20-21]。目前尚无关于饮酒对MSA患者认知障碍影响的研究。一项针对中国老年人的研究[22]显示,重度饮酒对老年人认知有不利影响,而轻度饮酒可能起到保护作用。这提示饮酒可能是MSA患者认知损害的潜在危险因素,未来需要进一步研究饮酒量等与认知水平的关系。本研究未发现吸烟史与认知间的相关性。
现有研究[13,23]表明,MSA患者的病程越长认知损害越重。本研究未发现相关性,可能与选择偏倚有关。门诊就诊患者大多病程较短,处于疾病的中、早期,病程较长者常因病情严重甚至卧床不起而无法前来就诊。这也是MSA研究的普遍问题,今后研究可增加使用可远程电话随访的认知评估量表并对早中期患者进行长期随访。
关于MSA-P型与MSA-C型患者的认知水平是否存在差异的说法不一。Barcelos等[24]发现二者均损害了视空间执行功能,C型的注意力缺陷更为严重主要认知缺陷;Cao等[6]发现C型是前额叶功能的潜在预测因素;娄展等[25]则认为P型认知损害比C型更严重。本研究显示亚型与认知损害无明显相关性。这可能与临床中MSA患者多会同时有小脑症状和帕金森样症状有关,且有研究[26]显示在临床分型中C+P型、P+C型更为合理。
本研究单因素分析发现患者的病情严重程度(UMSARS各部分评分及总分)与认知损害有关,这与之前的研究[6]结果一致,但进一步行多因素回归未发现相关性,提示病情严重程度可能与年龄等其他因素存在交互或介导作用。
目前对运动障碍和自主神经功能障碍是否会影响认知仍存在争议。Cao等[6]研究发现自主神经功能障碍、严重的运动障碍会造成认知水平下降,且残余尿量是快速进展性认知障碍的预测因子;Sambati等[16]则认为认知损害与之无关。本研究在单因素分析中发现三组的运动功能(UMSARSⅡ)存在差异、自主神经功能障碍无明显差异,进一步行多因素回归则提示运动障碍不是认知损害的独立危险因素。
此外,影像学研究[27]表明,MSA患者有广泛的皮质(双侧额叶、枕颞区、顶区)和皮质下白质改变,伴认知障碍者通常表现为左侧背外侧前额叶皮质局灶性体积缩小。MSA患者额叶活性降低及其与楔前叶、顶下叶和脑岛功能连接的改变可能是MSA患者认知障碍的生物标志物[28]。一项研究[29]表明,MSA-C型患者有额叶、颞叶和顶叶的皮质改变以及双侧丘脑、左侧小脑和左侧海马的萎缩,与注意力、执行力和视觉空间功能障碍显著相关。MSA-P型患者有明显的双侧基底节、小脑、颞叶和额叶皮质萎缩,其认知障碍的严重程度与大脑皮质、小脑和纹状体的体积有关[30]。本研究多为主观量表评分,未来需要结合影像学指标综合分析。
综上所述,MSA患者可存在认知功能障碍,年龄是MSA患者认知损害的独立危险因素,受教育年限是其独立保护因素,饮酒可能是其潜在危险因素。MSA患者在疾病早期即可出现认知功能障碍,甚至进展为痴呆,临床诊疗中应予以重视。本研究为横断面研究,尚需纵向研究进一步研究认知水平与临床特征的确切关系。本研究仅对整体认知功能进行了评估,未来需要进一步进行更为全面的神经心理学评估以更清楚地描述认知损害具体方面的危险因素。饮酒量和饮酒习惯对MSA患者认知水平的影响尚不明确,需要进一步的研究。

