中国结直肠癌病人术后肠梗阻危险因素的Meta分析
宫笑颜,侯朝铭,高 静,柏丁兮,王 浩,陈 欢,何佳丽
成都中医药大学护理学院,四川611137
结直肠癌是临床最常见的消化道恶性肿瘤之一,其发病率在恶性肿瘤中排第3位,死亡率排第5位,且近年来发病率、死亡率均有上升趋势[1]。结直肠癌治疗以根治性切除术为主,术后肠梗阻(postoperative ileus,POI)是其主要并发症之一[2],发病率可高达19.6%~22.3%[3-4]。结直肠癌术后肠梗阻严重影响手术效果和病人预后,可引起病人肠管缺血、坏死,破坏肠黏膜屏障[5],增加病人术后感染性疾病发生风险、二次手术率和死亡率[6],延长住院时间,增加医疗费用[7]。因此,及早识别结直肠癌术后肠梗阻的危险因素对早期预防和干预具有重要意义。目前相关研究结果差异性较大,如郝治等[8-9]研究结果均显示性别、肿瘤TNM分期是结直肠癌术后病人并发肠梗阻的危险因素,而乔永海等[4]研究结果显示性别、TNM分期并非结直肠癌术后肠梗阻的危险因素。任彩琴等[10]认为术前贫血是结直肠癌术后肠梗阻的危险因素,而马晗等[11]却得出相反结论。因此,本研究拟通过Meta分析明确结直肠癌术后肠梗阻的危险因素,为临床医护人员及早识别相关危险因素提供依据,以利于进一步提高病人的生存质量。
1 资料与方法
1.1 纳入标准
①研究类型:包括病例对照研究和队列研究;②研究对象:进行结直肠癌手术的中国病人;③结局指标:结直肠癌术后并发肠梗阻。
1.2 排除标准
①非中文、英文文献;②重复发表的文献;③如不同研究数据来源于同一人群,选择报告最全面、最新的一篇;④设计方法不准确、可靠性低、数据不全的文献。
1.3 文献检索策略
计算机检索Web of Science、the Cochrane Library、PubMed、EMbase、中国知网(CNKI)、中国生物医学文献数据库(CBM)、万方数据库(WanFang Database)、维普数据库(VIP),搜集关于中国结直肠癌病人术后肠梗阻的病例对照研究和队列研究,检索时限均从建库至2021年12月31日。英文检索词包括intestinal obstruction、 ileus、intestinal neoplasms、intestines cancer、post operative period、surgical procedures、China;中文检索词包括肠梗阻、肠粘连、结直肠肿瘤、结直肠癌、手术、手术后期间、中国等。以PubMed为例,其具体检索策略如下。
#1 intestinal obstruction [MeSH]
#2 ileus [Title/Abstract]OR intestinal adhesion[Title/Abstract]
#3 #1 OR #2
#4 intestinal neoplasms [MeSH]
#5 intestinal cancer [Title/Abstract]OR colorectal carcinomas[Title/Abstract]
#6 #4 OR #5
#7 post operative period [MeSH]
#8 operative surgical[Title/Abstract]OR intraoperative procedure*[Title/Abstract]
#9 #7 OR #8
#10 China [MeSH]
#11 Chinese[Title/Abstract]
#12 #10 OR #11
#13 #3 AND #6 AND #9 AND #12
1.4 文献筛选和资料提取
由2名研究者独立筛选文献和提取资料,并进行交叉核对。如有分歧则与第3人讨论以决定是否纳入。文献筛选时首先阅读文章题目和摘要,排除明显不相关的文献后,阅读全文进行复筛,依据纳入和排除标准确定最终纳入文献。资料提取内容包括第一作者、发表时间、调查地区、研究类型、样本量、肿瘤TNM分期、术后随访时间、肠梗阻诊断标准,影响因素。
1.5 纳入研究的偏倚风险评价
本研究采用由Cochrane协作网推荐的纽卡斯尔-渥太华量表(NOS)进行文献质量评价。NOS由3个维度、8个条目组成,满分为9分。评价内容包括研究人群选择4个条目(4分)、组间可比性1个条目(2分)、结果/暴露因素测量3个条目(3分),评分为5~9分属于高质量研究,得分越高表示偏倚风险越低[12]。
1.6 统计学方法
本研究的统计分析均采用Stata 15.1软件进行。采用Q统计量检验与I2统计量检验相结合的方式对所纳入文献进行异质性检验,以各危险因素的OR值及95%CI作为效应量指标。若Q统计量检验所得结果为P>0.1且I2统计量检验所得结果为I2<50%时,可认为研究间无明显异质性,以固定效应模型进行分析;反之,P≤0.1且I2≥50%,则认为各研究间异质性明显,采用随机效应模型。临床异质性采用亚组分析或敏感性分析等方法进行处理,或只行描述性分析。Meta 分析的水准设为α=0.05。当单个危险因素分析纳入文献数≥10篇,采用 Stata 15.1 软件绘制漏斗图,并结合 Egger′s检验进行发表偏倚评价[13]。
2 结果
2.1 文献筛选流程及结果
初检共获得相关文献2 936篇,经剔重、初筛和复筛最终纳入16项[1,5,8-11,14-23]队列研究。文献筛选流程及结果见图1。
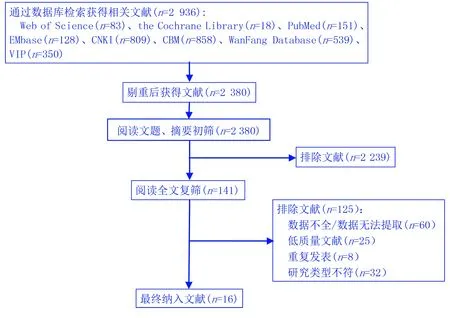
图1 文献筛选流程及结果
2.2 纳入研究的基本特征与偏倚风险评价结果
纳入研究的基本特征见表1,偏倚风险评价结果见表2。
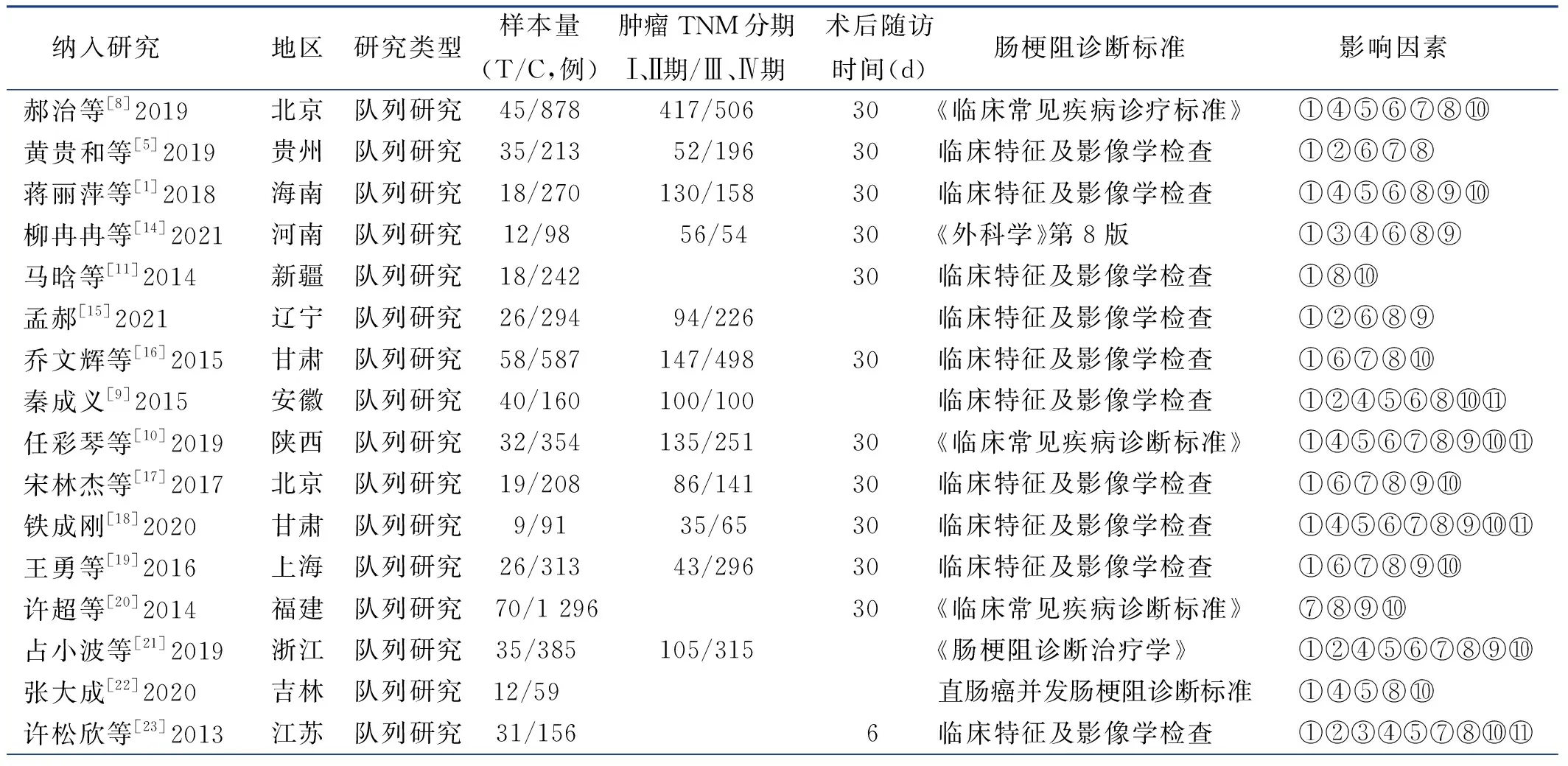
表1 纳入研究的基本特征

表2 纳入研究的NOS量表评分 单位:分
2.3 Meta分析结果
Meta分析结果见表3。森林图以年龄>60岁为例,见图2。
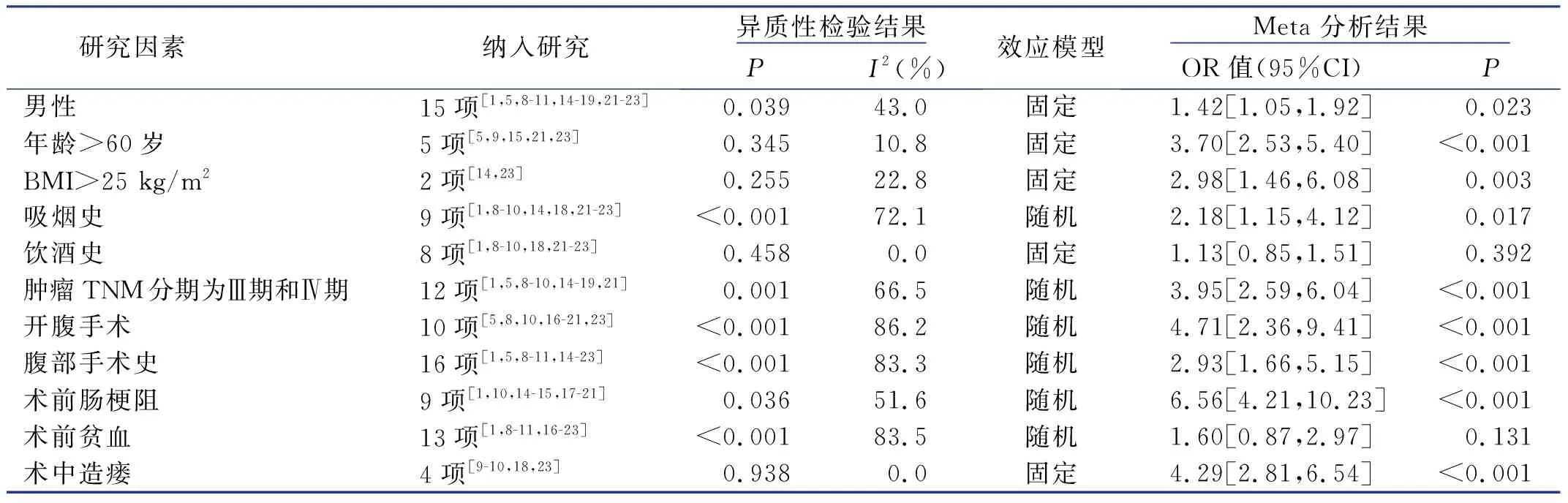
表3 中国结直肠癌病人术后肠梗阻危险因素的 Meta 分析结果

图2 年龄对结直肠癌病人术后肠梗阻影响的森林图
2.4 敏感性分析
将I2≥50%的危险因素进行敏感性分析。吸烟史、手术方式、腹部手术史、术前肠梗阻、术前贫血经敏感性分析,异质性未见明显改变;肿瘤TNM分期经敏感性分析发现孟郝[15]、王勇等[19]的研究是异质性主要来源,见图3。孟郝[15]研究中纳入的病人均进行腹腔镜手术,异质性的原因可能与进行腹腔镜手术的病人通常较进行开腹手术的病人肿瘤分期更低有关;在王勇等[19]的研究中,纳入的病人为老年人群,该研究异质性可能与老年病人的肿瘤分期较中青年病人更高有关。排除这2个文献后,各研究间异质性较小(I2= 34.5%,P= 0.132),采用固定效应模型进行 Meta 分析,其结果与剔除前一致[OR=3.87,95%CI(3.00,4.98),P<0.001];术前肠梗阻经敏感性分析发现任彩琴等[10]的研究是异质性主要来源,见图4,这可能与该研究的研究对象排除了肿瘤Ⅳ期的病人,导致研究对象的基线特征存在差异有关。排除此研究后,各研究间异质性较小(I2= 0.0%,P= 0.631),采用固定效应模型进行 Meta 分析,其结果与剔除前一致[OR=5.22,95%CI(3.82,7.14),P<0.001]。

图3 研究因素为肿瘤TNM分期的敏感性分析

图4 研究因素为术前肠梗阻的敏感性分析
2.5 发表偏倚评价
本研究采用 Stata 15.1 软件绘制漏斗图,并结合Egger′s检验对纳入文献≥10篇的单个研究因素进行发表偏倚评价,以男性为例,见图5。结果显示,男性(t=1.94,P=0.075)、肿瘤TNM分期Ⅲ期和Ⅳ期(t=0.14,P=0.894)、开腹手术(t=2.00,P=0.080)、腹部手术史(t=-0.58,P=0.572)、术前贫血(t=-0.04,P=0.965)均无明显的发表偏倚。
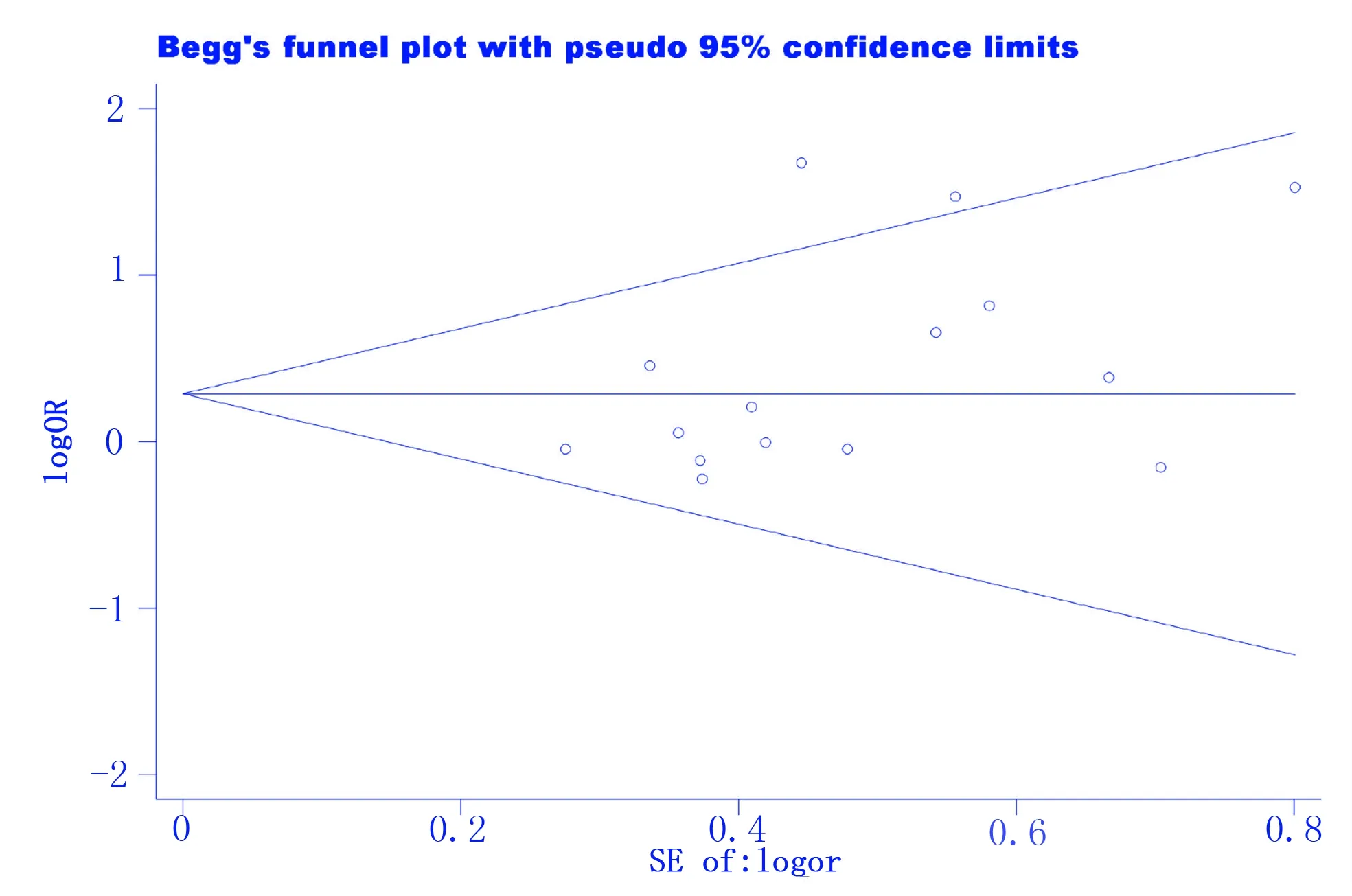
图5 研究因素为男性的发表偏倚漏斗图
3 讨论
本研究汇总分析了14个省(市、自治区)的 16项队列研究,样本量为6 090例,NOS评价结果显示纳入研究评分为 6~8 分,以中、高质量为主。本研究依据异质性分别应用固定效应模型或随机效应模型进行敏感性分析,并结合Egger′s检验对纳入文献≥10篇的单个研究因素进行发表偏倚评价,发表偏倚分析表明不存在明显的发表偏倚,说明相比于单一研究,本研究能更可靠地反映我国结直肠癌病人术后肠梗阻的危险因素。
结直肠癌术后肠梗阻在男性病人中发生率较高,这与Lee等[24]的研究结论一致。原因可能是男性骨盆较窄,术中可能损伤腹下神经、盆腔内神经或精索,手术难度高、时间长,提高了术后肠梗阻的发生风险[14];而女性病人术中可通过阴道引导分离直肠前壁,从而避免或减少腹下神经损伤,因此,女性肠梗阻发生率较男性低[25]。
结直肠癌术后肠梗阻在60岁以上的人群中发生率较高,Quiroga-Centeno等[26]的Meta分析也支持本研究的结论。可能是由于年龄>60岁的病人体质和免疫功能均相对较差,生理机能退化,新陈代谢速率减缓,结肠癌术后切口愈合时间较中青年缓慢[27]。此外,60岁以上病人进行手术时组织缺氧、氧化应激较严重,易导致纤维蛋白团形成,从而促进肠道粘连的发展[28]。
结直肠癌术后肠梗阻在BMI>25 kg/m2的病人中发生率较高,其原因可能为BMI 较高病人易合并糖尿病、高血压等疾病,同时肠壁及盆壁的脂肪组织较肥厚,术中手术野显露相对困难,术中组织切割过多会影响肠壁血液循环[29]。但Lee等[24]的Meta分析中认为BMI并不是术后肠梗阻的影响因素。本研究的研究对象为中国病人,Lee等研究对象为国外病人,结果的差异可能与研究地域、研究人群的不同有关,基于目前证据认为BMI是中国结直肠癌病人术后肠梗阻的危险因素。结直肠癌术后肠梗阻在吸烟病人中发生率较高,与美国学者Murphy等[30]的研究结论一致,可能是由于吸烟者更易患周围血管疾病,不利于肠壁静脉回流,吸烟会在体内产生大量活性自由基,促进体内过氧化氢的生成,引发氧化应激损伤,甚至可能引起肠壁充血水肿,从而进一步导致肠梗阻的发生[31-32]。
结直肠癌术后肠梗阻在肿瘤TNM分期为Ⅲ期和Ⅳ期的病人中发生率较高。肿瘤TNM分期越高,手术切除区域相对增大,术后的炎性反应越重,易引起肠道粘连[25]。此外,Ⅲ期及以上病人需行大范围淋巴结清扫,手术时间更长,易损伤淋巴管,导致淋巴回流障碍,肠梗阻风险升高[33]。肿瘤临床分期较高时,通过手术无法进行根治性切除,为防止术后吻合口复发梗阻常进行造瘘[34],这两个危险因素之间存在交互关系,可能因此术中造瘘的肠梗阻发生率也相应较高。
开腹手术病人肠梗阻发生率较高,这与王君辅等[35]结论一致。原因可能是开腹手术破坏了胃肠道运动的正常生理机制,对机体免疫系统刺激较大,多种炎症介质的释放造成肠壁充血水肿、 纤维蛋白渗出、肠蠕动障碍,引起腹腔感染、粘连[28,36]。Stommel等[37]研究发现腹腔镜结直肠癌手术相比开腹手术有更低的腹壁粘连发生率,支持本研究的结论。相对于开腹手术而言,腹腔镜手术创伤小、渗出少,局部炎症介质产生减少,而且避免了麻醉药物引起的肠麻痹时间延长,病人术后康复更快[38]。
有腹部手术史的病人发生肠梗阻的概率较高,这与吴彩虹[39]的Meta分析结论一致。可能是由于既往手术史破坏了病人正常的肠道生理解剖结构,如肠道吻合术会破坏肠管浆膜形成腹膜创面,吻合的缝合线等异物会刺激肠道发生粘连[16]。此外,反复手术操作的动度可造成大量出血,导致大量纤维蛋白原和纤维蛋白聚集、沉积、凝固成大片的粘连带,与肠管间、腹膜间相互黏附,形成腹腔粘连[40]。
术前合并肠梗阻的病人术后发生肠梗阻的概率更高,可能与以下因素有关:术前肠梗阻造成肠腔内压力升高,肠壁静脉回流受阻,淋巴管和毛细血管淤积,肠壁炎症渗出并充血水肿[41],从而增加术后肠梗阻的发生概率。若术前肠梗阻部位在术区则可引起该区域炎症介质的积聚,炎症因子的大量合成与分泌会影响纤维蛋白原的溶解和释放,造成纤维蛋白沉积诱发肠粘连,使术后肠梗阻发生风险升高[42]。
本研究尚未发现结直肠癌病人术后肠梗阻与饮酒史的关联性。但谌秀仪等[43]指出大量饮酒会破坏肠道屏障完整性,使血液中毒素增加,从而促进炎症发生。因此,医务工作者应为病人做好相关的健康指导。本研究显示术前贫血与结直肠癌病人术后肠梗阻的发生无相关性,刘彩彦等[38]的研究结论与本研究一致,而范现政[44]认为术前贫血是结直肠癌病人术后发生动力性肠梗阻的影响因素。造成矛盾结论可能是因为术前贫血与其他危险因素之间存在复杂的交互作用,例如BMI、肿瘤分期等。还可能是由于贫血与结直肠癌的因果关系不明确,该病病人的胃肠功能异常,可因营养不良出现贫血症状,或是病程中慢性失血导致贫血[45]。术前贫血是否为结直肠癌病人术后肠梗阻的危险因素仍需进行更多相关高质量研究进行探讨。
本研究的局限性:①个别危险因素纳入文献数量较少,可能会对 Meta 分析的结论存在一定影响;②受纳入研究设计所限,其研究设计、选择性偏倚可能对研究结果存在影响;③各危险因素及与其他因素之间存在复杂的交互关系,影响结论的准确性。
4 小结
当前证据表明,男性、年龄>60岁、BMI>25 kg/m2、吸烟史、肿瘤TNM分期为Ⅲ期和Ⅳ期、开腹手术、腹部手术史、术前肠梗阻、术中造瘘是中国结直肠癌病人术后肠梗阻的危险因素。受纳入研究数量和质量的限制,上述结论尚待更多高质量研究予以验证。

