血清PGE-2和血乳酸水平与急性上消化道出血病情严重程度及预后的相关性分析*
杨威,钟德金,王力涛,陈昱宇
(1.厦门长庚医院 消化内科,福建 厦门 361028;2.厦门大学附属翔安医院,福建 厦门 361101)
急性上消化道出血(acute upper gastrointestinal bleeding, AUGB)多表现为呕血(鲜红色的呕吐物或咖啡渣样呕吐物)、便血或黑便,还可能出现晕厥、疲劳、虚弱等继发失血症状,严重者可发生周围循环衰竭征象。成年人AUGB年发病率为每10 万人中有100~180 人[1],病死率为2%~15%[2]。早期评估AUGB 患者病情严重程度,指导临床早期开展急救管理,对降低AUGB 患者死亡风险、改善预后意义重大。目前国内外研究[3-5]多依据Rockall 评分、Glasgow-Blatchford 评分等评估AUGB 患者病情及预后情况,但是其准确度有限,临床迫切需求更安全、高效、客观预警严重AUGB 患者病情及预后的生化标志物。
近期已有研究[6]证实前列腺素 E-2(Prostaglandin E-2, PGE-2)可通过上调血管内皮生长因子的表达、激活PGE-2 受体4 刺激血管生成,对胃溃疡、小肠病变具有促进愈合的作用。AUGB患者因出血引起低血容量,组织呈缺氧状态,阻碍葡萄糖进行三羧酸循环反应,使葡萄糖参与糖酵解反应被还原成乳酸,导致厌氧条件下产生过量的乳酸,AUGB 患者血乳酸水平可定量反映AUGB 患者缺氧和器官功能障碍状况[7]。基于前人研究,笔者推测血清PGE-2 和血乳酸水平与AUGB病情严重程度及预后有关,适合作为评估AUGB 病情及预后的敏感指标。目前尚缺乏血清PGE-2 和血乳酸水平与AUGB 病情严重程度及预后的关系验证,以及其预警效能的前瞻性研究报告。
1 资料与方法
1.1 一般资料
选取2018年5月—2021年10月厦门长庚医院收治的211 例AUGB 患者为研究对象。其中,男性125 例,女性86 例;年龄20~71 岁,平均(45.06±8.26)岁。本研究经医院医学伦理委员会审批通过。纳入标准:①符合《急性上消化道出血急诊诊治流程专家共识》[8]的AUGB 诊断标准;②年龄>18 岁;③发病至入院时间≤12 h;④研究对象知情同意。排除标准:①伴有全身感染、大肠疾病史、血友病史、消化道手术史者;②口、鼻、呼吸道出血者;③入院治疗前行大量输血治疗者;④重要脏器功能严重障碍者;⑤伴有严重免疫缺陷、血液系统疾病、恶性肿瘤、心脑血管意外者;⑥妊娠、哺乳者;⑦既往有外科分流、断流手术或血管介入手术史者;⑧医患沟通障碍者、失访者。
1.2 方法
1.2.1 治疗方案所有患者入院后参照《急性上消化道出血急诊诊治流程专家共识》[8],依据个体情况给予气道管理、禁食、补液,纠正水电解质及酸碱失衡,抑胃酸、止血、保护脏器功能,抗感染、静脉通路扩容、输血等对症治疗。
1.2.2 资料收集收集所有患者基本资料及可能影响预后的生化指标,包括性别、年龄、体质量指数、基础疾病、吸烟史、饮酒史、肝硬化病史、血小板药物服用史、幽门螺旋杆菌感染情况、AUGB 原因、AUGB 次数,治疗前凝血酶原时间(prothrombin time, PT)、凝血酶时间(thrombin time,TT)、活化部分凝血活酶时间(activated partial thromboplastin time, APTT)、血小板(Platelets, PLT)计数、血红蛋白、白蛋白、国际标准化比值(international normalized ratio, INR)、改良早期预警评分(modified early warning score, MEWS)[9]、体温校正休 克 指数(adjust shock index, ASI)[10]、Rockall 评分[11]、丙氨酸氨基转移酶(alanine aminotransferase,ALT)、天门冬氨酸氨基转移酶(aspartate aminotransferase, AST)、总胆红素、血肌酐、血尿酸、血清PGE-2、血乳酸,质子泵抑制剂治疗、输注红细胞、使用生长抑素治疗、介入治疗、气管插管、使用血管活性药物情况。
1.2.3 血清PGE-2、血乳酸水平检测患者治疗前抽取静脉血液3 mL,3 000 r/min 离心5 min 收集血清,采用酶联免疫吸附试验检测血清PGE-2、血乳酸水平,试剂盒购自美国BD 公司。
1.2.4 AUGB 病情严重程度判断方法根据AUGB患者入院治疗前失血量将其分为轻度AUGB 病情组(失血量<500 mL)、中度AUGB 病情组(500 mL≤失血量≤1 000 mL)、重度AUGB 病情组(失血量>1 000 mL)。
1.2.5 近期预后情况所有AUGB 患者入院治疗后随访30 d,根据患者的生存状况分为死亡组与生存组。
1.3 统计学方法
数据分析采用SPSS 18.0 统计软件。计量资料以均数±标准差(±s)表示,比较用t检验或方差分析,进一步两两比较用LSD-t法;计数资料以构成比或率(%)表示,比较用χ2检验;绘制受试者工作特征(ROC)曲线;影响因素的分析采用多因素Logistic回归分析模型。P<0.05 为差异有统计学意义。
2 结果
2.1 不同病情严重程度AUGB 患者血清PGE-2、血乳酸水平比较
211 例AUGB 患者中,轻度AUGB 病情患者51 例(24.17%),中度AUGB 病情患者118 例(55.92%),重度AUGB 病情患者42 例(19.91%)。轻度、中度、重度AUGB 病情组血清PGE-2、血乳酸水平比较,经方差分析,差异有统计学意义(P<0.05);重度AUGB 病情组血清PGE-2 水平低于轻度和中度AUGB 病 情 组(P<0.05),中度AUGB 病情组血清PGE-2 水平低于轻度AUGB 病情组(P<0.05);重度AUGB 病情组血乳酸水平高于轻度和中度AUGB 病情组(P<0.05),中度AUGB 病情组血乳酸水平高于轻度AUGB 病情组(P<0.05)。见表1。
表1 不同病情严重程度AUGB患者血清PGE-2、血乳酸水平比较 (±s)
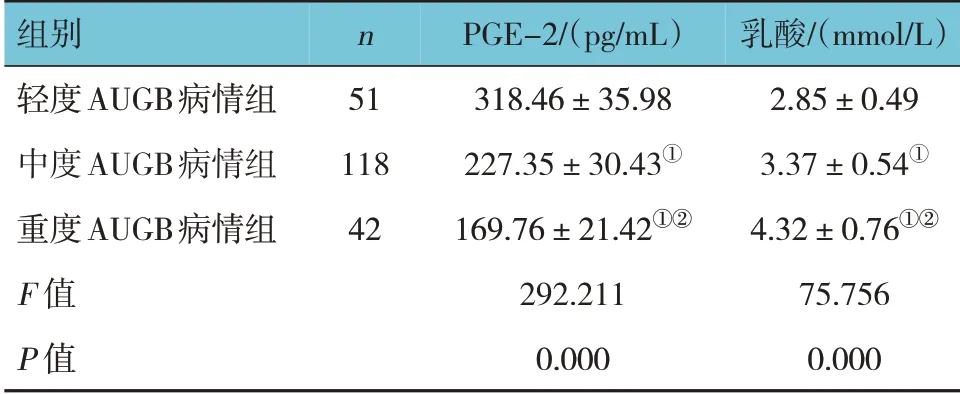
表1 不同病情严重程度AUGB患者血清PGE-2、血乳酸水平比较 (±s)
注:①与轻度AUGB 病情组比较,P <0.05;②与中度AUGB 病情组比较,P <0.05。
乳酸/(mmol/L)2.85±0.49 3.37±0.54①4.32±0.76①②75.756 0.000组别轻度AUGB病情组中度AUGB病情组重度AUGB病情组F 值P 值n 51 118 42 PGE-2/(pg/mL)318.46±35.98 227.35±30.43①169.76±21.42①②292.211 0.000
2.2 AUGB患者预后情况
211 例AUGB 患者随访期间死亡20 例(9.48%,20/211),其余191 例(90.52%,191/211)生存。
2.3 死亡组与生存组患者基本资料比较
死亡组与生存组患者的性别构成、年龄、体质量指数、基础疾病、吸烟史、饮酒史、肝硬化病史、血小板药物服用史、幽门螺旋杆菌感染、AUGB 原因、PT、TT、APTT、PLT、白蛋白、INR、ALT、AST、总胆红素、血肌酐、血尿酸及质子泵抑制剂治疗、输注红细胞、使用生长抑素治疗、介入治疗、气管插管、使用血管活性药物比较,差异无统计学意义(P>0.05),死亡组AUGB 次数、MEWS、ASI、Rockall 评分、血乳酸高于生存组(P<0.05),死亡组的血红蛋白、血清PGE-2 低于生存组(P<0.05)。见表2。
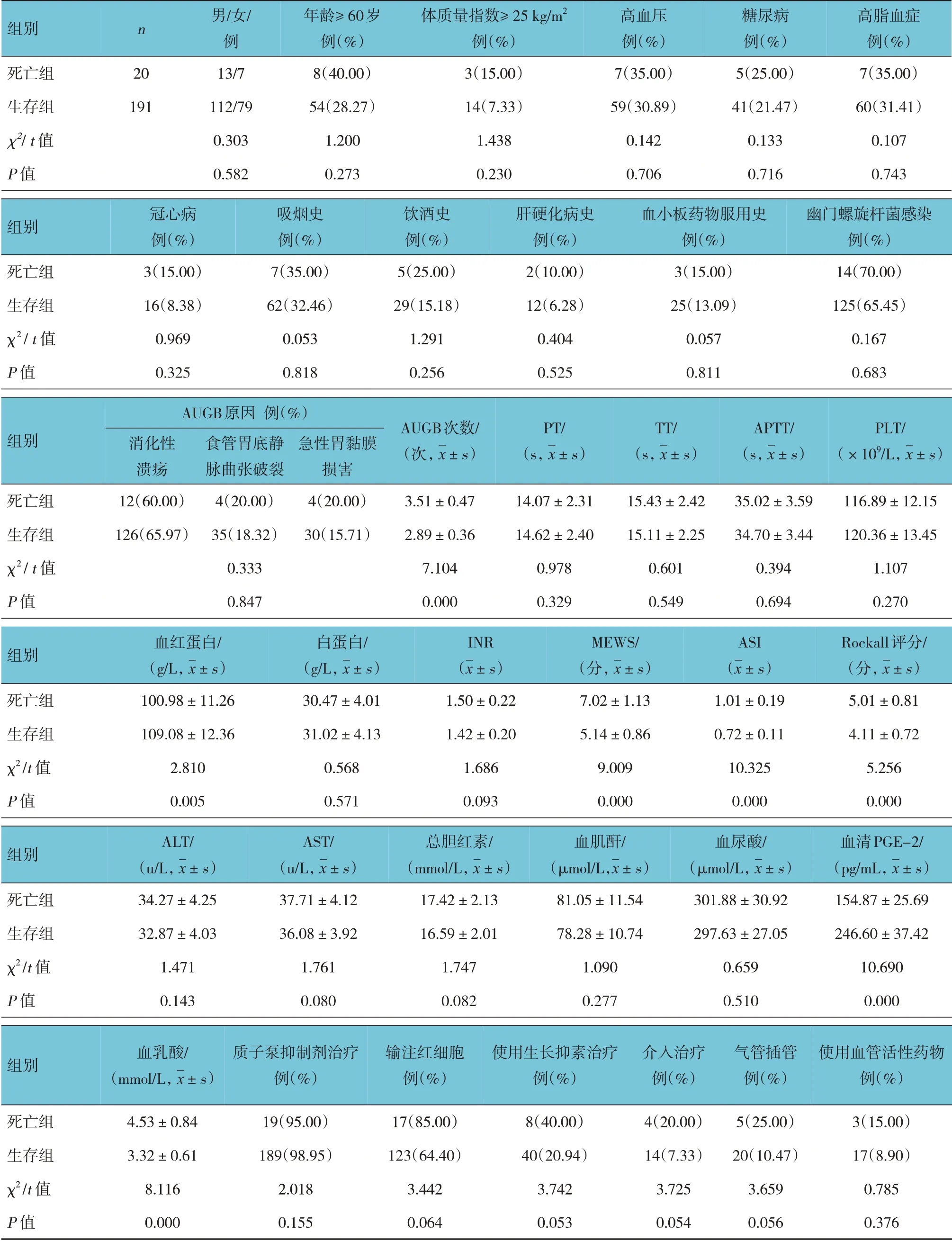
表2 死亡组与生存组患者基本资料比较
2.4 影响AUGB 患者预后的多因素Logistic 回归分析
以AUGB患者预后为因变量(生存=0,死亡=1),以AUGB 次数、MEWS、ASI、Rockall 评分、血乳酸、血红蛋白、血清PGE-2 为自变量(赋值为原始数值) ,进行多因素Logistic 回归分析(α入=0.05,α出=0.10),结果显示:AUGB 次数[=4.063(95%CI:1.672,9.875)]、MEWS[=6.080(95%CI:2.502,14.776)]、Rockall 评分[=6.855(95%CI:2.821,16.660)]、血乳酸[=4.175(95%CI: 1.718, 10.145)]、 血 清PGE-2[=3.927 (95%CI:1.616,9.545)]是影响AUGB 患者预后的危险因素(P<0.05)。见表3。
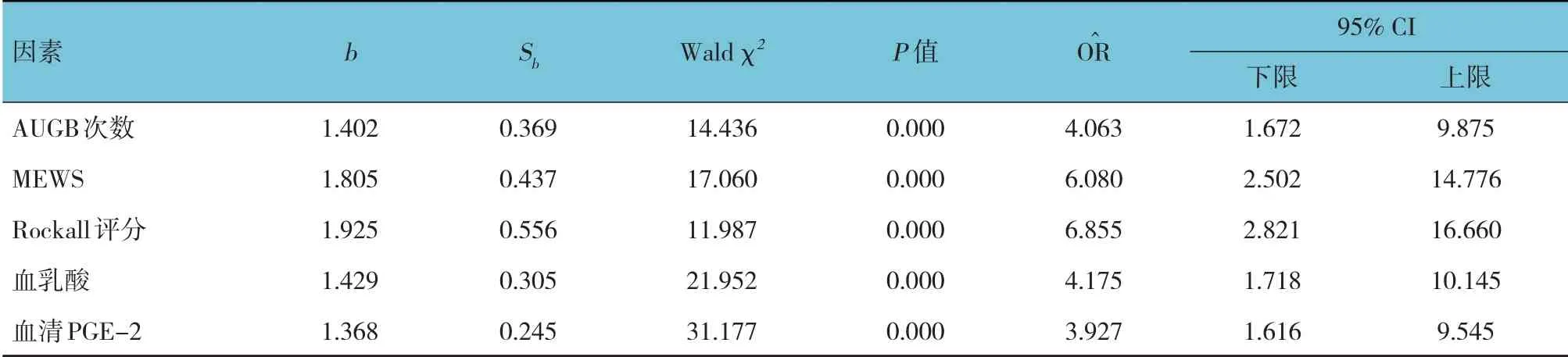
表3 影响AUGB患者预后的多因素Logistic回归分析参数
2.5 血清PGE-2、血乳酸预测AUGB 患者预后的价值
ROC 曲线分析结果显示,血清PGE-2、血乳酸及二者联合预测AUGB 患者预后的敏感性分别为75.00%(95%CI:0.506,0.904)、70.00%(95%CI:0.457,0.872)和70.00%(95%CI:0.457,0.872),特异性分别为80.10% (95%CI:0.736,0.854)、77.49%(95%CI:0.708,0.831)和90.05(95%CI:0.847,0.938),AUC 分别为0.772(95%CI:0.660,0.884)、 0.766 (95%CI: 0.671, 0.861) 和0.907(95%CI:0.847,0.968)。见表4与图1。
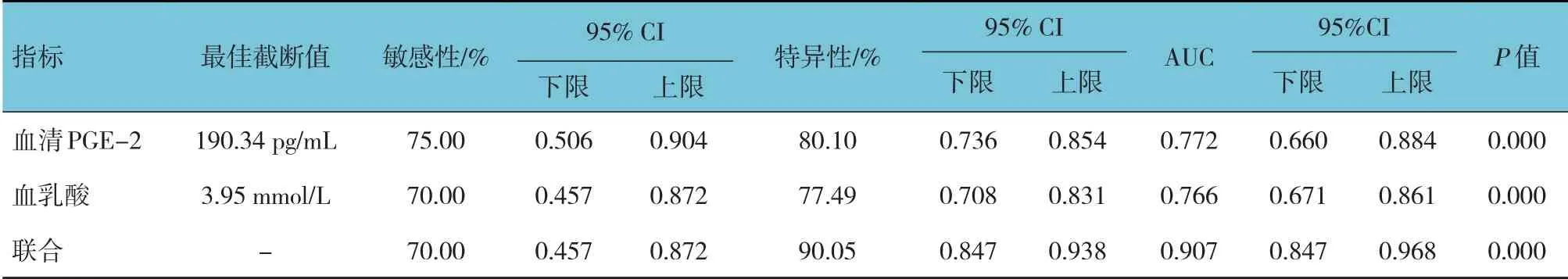
表4 血清PGE-2、血乳酸预测AUGB患者预后的效能分析

图1 血清PGE-2、血乳酸预测AUGB患者预后的ROC曲线
3 讨论
目前AUGB 患者的治疗仍较棘手,在给予输血、液体复苏、抗感染、保护脏器等对症治疗的情况下,其病死率仍居高不下[12-13]。临床医师精确评估AUGB 患者病情,尽早采取对症、高效的治疗措施,是控制AUGB 病情进展、改善预后、降低AUGB病死率的重要保障。AUGB 患者可因失血、应激反应、代谢变化等一系列生理病理变化诱导外源性凝血系统启动,继而引发凝血功能异常、组织低灌注及肝肾肺等重要器官损伤,甚至可造成休克,危及患者生命安全[14-15]。目前临床采取多种评分系统[3-5]评估AUGB 患者病情及预后情况,但存在一定主观性,临床迫切需求更多安全、高效、客观的生化标志物辅助早期预测AUGB 患者预后情况,以便辅助临床早期指导治疗。目前有研究[6-7]显示,血清PGE-2、血乳酸与消化系统疾病发生相关,笔者推测血清PGE-2 及血乳酸水平与AUGB 病情严重程度及预后有关,但关于血清PGE-2 及血乳酸水平与AUGB 病情严重程度及预后的关系验证的报道尚缺乏。鉴于此,本研究通过开展前瞻性研究探讨了该问题,希望寻找出早期预测AUGB 患者预后的敏感指标,便于临床尽早实施防治措施,进而改善AUGB 患者预后。
本研究显示,重度AUGB 病情组血清PGE-2 水平低于轻度和中度AUGB 病情组,中度AUGB 病情组血清PGE-2 水平低于轻度AUGB 病情组,重度AUGB 病情组血乳酸水平高于轻度和中度AUGB 病情组,中度AUGB 病情组血乳酸水平高于轻度AUGB 病情组,说明AUGB 患者血清PGE-2、血乳酸水平与其病情有关。211 例AUGB 患者随访期间死亡20 例(9.48%),提示AUGB 患者预后不良风险较高。刘霜等[16]回顾性分析了1 072 例AUGB 患者的临床资料,显示117 例(10.91%)患者死亡,与本研究AUGB 患者病死率接近。
本研究多因素Logistic 回归分析结果显示,AUGB 次数、MEWS、Rockall 评分、血乳酸、血清PGE-2 是影响AUGB 患者预后的危险因素,印证了血乳酸、血清PGE-2 与AUGB 患者预后有关。PGE-2 属于胃肠道黏膜合成前列腺素,主要在胃、十二指肠黏膜合成,其可促进胃黏液分泌碳酸氢盐,增加胃肠黏膜血流,促进上皮细胞再生,保护胃黏膜,PGE-2 水平低的AUGB 患者胃肠黏膜屏障功能减弱,降低胃肠黏膜抗酸效果,影响胃肠黏膜血供、细胞再生与修复,可能诱发血管内凝血、胃肠血液循环障碍等不良事件,AUGB 患者预后不良风险增高。NA 等[17]研究指出PGE-2 及其受体在肠道巨噬细胞促进肠道干细胞生态位及受损上皮细胞再生中具有重要作用。高乳酸血症多出现在组织缺氧和器官功能障碍等患者中,肠道对低灌注较敏感,AUGB 患者由于肠系膜反射血管收缩,肠道氧摄入量受到影响,由出血引起的低血容量可导致组织缺氧,在厌氧条件下,丙酮酸被乳酸脱氢酶转化为过量乳酸,并发展为高乳酸血症,高乳酸可影响的AUGB 患者各组织器官功能代谢,感染、休克等不良事件的发生风险高,严重影响患者预后情况。BERGER 等[18]研究指出AUGB患者即使脉搏、血压等血流动力学参数因有效的液体、血液复苏而得到改善,但肠系膜反射血管收缩也会导致组织缺氧并继续存在。ROC 曲线结果显示,血清PGE-2、血乳酸及二者联合预测AUGB 患者预后的敏感性分别为75.00%、70.00%和70.00%,特异性分别为80.10%、77.49%和90.05%,AUC 分别为0.772、0.766 和0.907,二者联合预测AUGB 患者预后的特异性和AUC 最大,提示血清PGE-2 联合血乳酸预测AUGB 患者预后效能良好,作为早期预测AUGB 患者预后的客观生物标志物具有一定价值。
综上所述,血清PGE-2、血乳酸不仅与AUGB患者病情有关,也与AUGB 患者预后有关,且血清PGE-2 联合血乳酸预测AUGB 患者预后效能良好。血清PGE-2、血乳酸简单易得,临床需加强对血清PGE-2、血乳酸异常表达AUGB 患者的监测,早期可通过强化治疗改善预后。本研究不足之处为单中心研究,后期希望能够扩大样本量进一步佐证本研究结论。

