超声引导下右肾穿刺活检术后血肿发生率及相关因素分析
李荐德,方兴奋,邵丽梅,朱永康,王小兵
(陇南市第一人民医院功能科,甘肃 陇南 746000)
在临床中,肾病类型较为复杂和多样化,早期准确诊断有益于患者治疗和改善预后[1]。目前肾脏组织切片病检最常用经皮穿刺肾活检(percutaneous renal biopsy,PRB)技术[2],被临床医生作为一种金标准广泛应用在肾小球疾病诊断方面[3]。在肾脏活检取材方面,尽管PRB在超声实时引导下具有较高的安全性和取材成功率,但是仍然会对患者造成一些潜在术后并发症,例如周围器官不同程度损伤、出现血尿、感染及血肿发生,其中血肿尤为常见[4-6]。血肿出现可在一定程度上延长患者住院时间和监护时间,增加患者家庭医药负担,严重者需进行手术止血,处理不当甚至会导致患者死亡[7]。目前,如何有效降低肾病患者术后血肿发生扔是临床所面临的巨大挑战。国内部分研究[8]表明,患者术后血肿发生率接近50%,但是国外报道[9-10]指出行PRB后的肾病患者血肿发生率较低。因此,相关血肿并发症出现情况,目前尚存在一定争议,临床流行病学尚未达成一致。再者,关于PRB术后单纯发生血肿相关影响因素研究报道较少,以往对PRB术后出血并发症分析多聚焦于血肌酐、高血压及血蛋白等[11-12]。基于此,本研究拟分析慢性肾脏病(chronic kidney disease,CKD)分期、肾脏深度等因素与血肿发生关系。
1 资料与方法
1.1 一般资料
回顾性选取2019年6月至2021年4月陇南市第一人民医院收治的80例行超声引导下右肾穿刺活检术患者作为研究对象,根据术后48 h是否出现血肿分为非血肿组(n=44)和血肿组(n=36)。纳入标准:(1)年龄≥18岁;(2)均符合PRB适应征[13],例如出现不明原因蛋白尿或血尿、由原发性肾小球疾病所致的肾病综合征、慢性生功能不全等,均需行超声引导下PRB;(3)临床资料完整;(4)无病原菌感染。排除标准:(1)肾部合并恶性肿瘤;(2)移植肾穿刺活检;(3)存在严重手术禁忌证;(4)心、肺、肝等器官出现功能障碍;(5)处于妊娠期。两组患者性别、临床诊断、膜性肾病(MN)和膜增生性肾小球肾炎(MPGN)病理诊断、穿刺时长和针数等基线资料比较,差异均无统计学意义(P>0.05);而年龄、身体质量指数(BMI)、CKD分期、IgA肾病(IgAN)病理诊断、合并高血压、肾脏深度等基线资料比较,差异存在统计学意义(P<0.05)。见表1。
1.2 方法
手术所使用的仪器为超声诊断仪(HD-15,飞利浦),腹部探头,频率设定为3.5~5 MHz,16G活检穿刺枪(美国,Bard公司)。术前准备:所有患者术前均给予氯吡格雷、阿司匹林等抗血小板药物治疗5 d,于术前12 h停止使用抗凝药物。术前对患者凝血功能及血常规等相关指标进行检查,指标均处于合理范围方可进行活检手术。手术过程:患者采取俯卧位,将双臂放入头顶,用长枕垫于腹下,待腹部肾脏位置固定好后,使用2%利多卡因进行局部浸润麻醉,使用活检穿刺枪在患者右肾下极处进行穿刺,通过超声诊断仪实时引导,慢慢向肾包膜靠近,待肾包膜快与针尖相触时,告诉患者进行屏息,对患者肾脏活组织进行截取,每次截取1段,长度约1.5 cm。若取出组织长度太短,需要再次进行穿刺取材,穿刺次数不得超过5次,组织材料取出后进行相关处理后送检。待穿刺针拔出后,在穿刺点进行无菌纱布按压10 min以上,然后用盐袋压在穿刺点上采用多头腹带固定,最后将患者送入病房。术后对患者进行心电图监护,输入适量抗凝血药物,嘱咐患者不要翻身,下床活动需术后24 h进行,禁止剧烈运动。分别于术后6 h、24 h对患者进行肾脏超声检查,判断是否有血肿形成。
1.3 观察指标
根据研究目的设计调查表,回顾性分析患者病历资料,收集两组患者血肿直径、性别、年龄、体质量指数(BMI)、CKD分期、肾病综合征(NS)、MN、MPGN、高血压、肾脏深度、穿刺时长及穿刺针数等资料,进行相关分析对比。
1.4 统计学分析
2 结果
2.1 超声引导下右肾穿刺活检术后血肿的发生率
80例患者中,术后24 h发生血肿有36例(45.00%,36/80),血肿直径范围2~6 cm,平均(4.25±0.73)cm。
2.2 影响血肿形成的单因素分析
单因素结果分析显示,血肿组患者年龄≥60岁、BMI<24 kg/m2、CKD分期>1期、患有IgAN、合并高血压及肾脏深度≤20 mm的患者人数均高于非血肿组,差异均有统计学意义(P<0.05)。见表1。
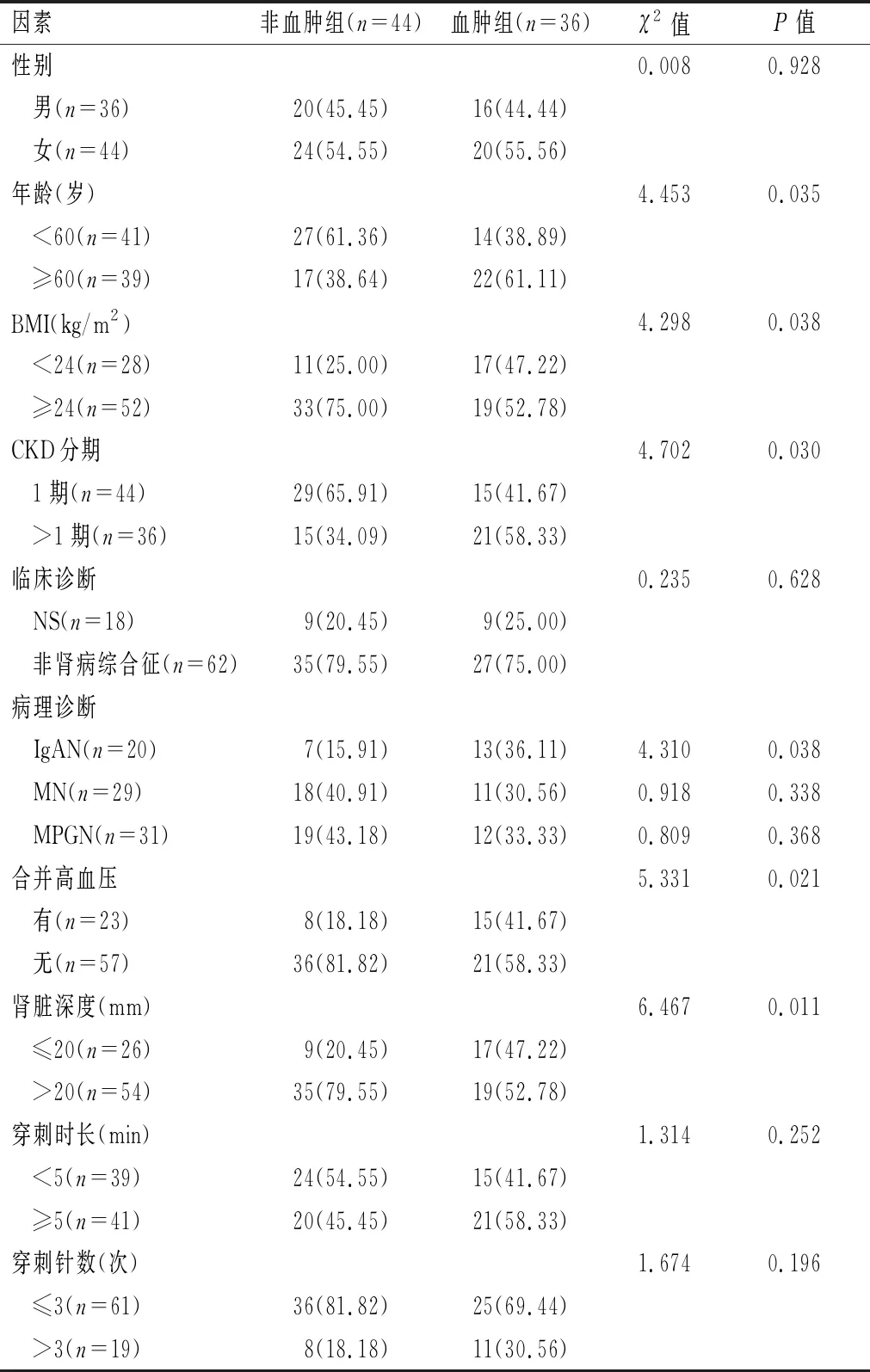
表1 影响血肿形成的单因素分析[n(%)]
2.3 血肿形成单因素Logistic回归分析
选单因素Logistic回归分析对变量进行赋值,非血肿组=0,血肿组=1;男=0,女=1;年龄<60岁=0,≥60岁=1;BMI<24 kg/m2=0,≥24 kg/m2=1;CKD分期为1期=0,>1期=1;无NS=0,有NS=1;无IgAN=0,有IgAN=1;无MN=0,有MN=1;无MPGN=0,有MPGN=1;无高血压=0,有高血压=1;肾脏深度≤20 mm=0,>20 mm=1;穿刺时长<5 min=0,≥5 min=1;穿刺针数≤3次=0,>3次=1。年龄≥40岁、BMI降低、CKD分期>1期、存在IgAN、合并高血压及肾脏深度≤20 mm均为血肿形成的危险因素,差异均有统计学意义(P<0.05)。见表2。
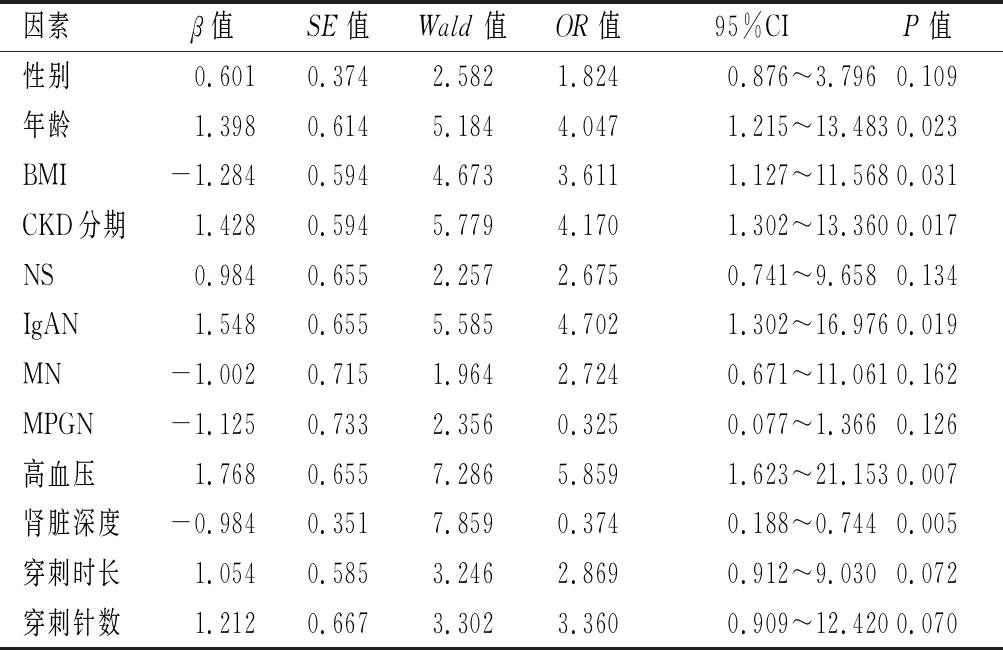
表2 血肿形成单因素Logistic回归分析
2.4 血肿形成多因素Logistic回归分析
年龄、BMI、CKD分期、IgAN病理类型、高血压及肾脏深度6个差异变量进行多因素Logistic回归分析,首先对差异变量进行赋值,赋值方式与结果2.2中一致,结果显示,CKD分期>1期、存在高血压及肾脏深度≤20 mm均为术后血肿形成独立危险因素,差异均有统计学意义(P<0.05)。见表3。
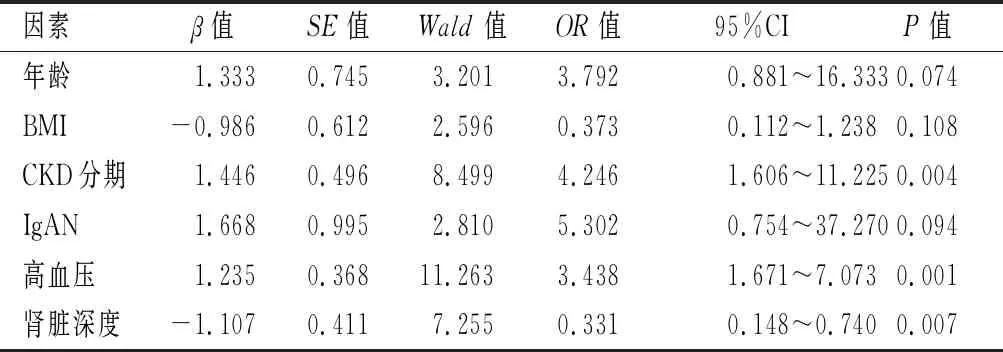
表3 血肿形成多因素Logistic回归分析
2.5 血肿直径与危险因素相关性分析
患者术后血肿直径与年龄无相关性,差异无统计学意义(P>0.05);血肿直径与BMI和肾脏深度呈负相关,与CKD分期、且与IgAN及高血压呈现正相关,差异均有统计学意义(P<0.05)。见表4。
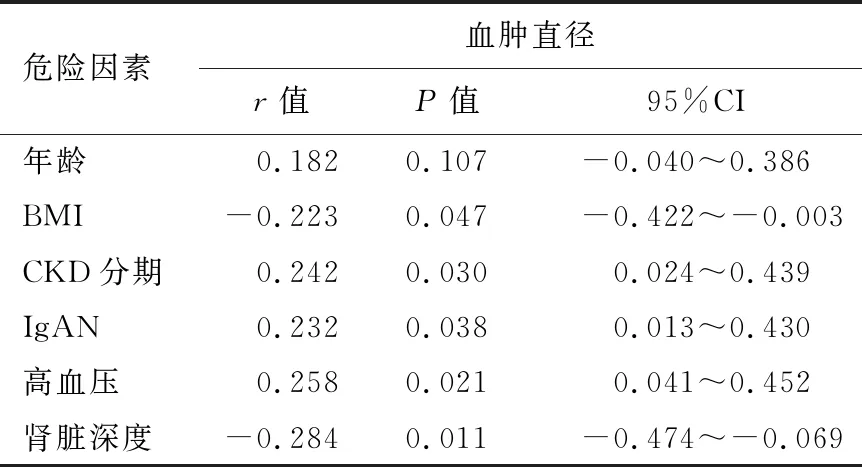
表4 血肿直径与危险因素相关性分析
3 讨论
PRB自19世纪70年代问世以来,随着操作技术不断发展和完善,其在临床肾脏疾病诊断中的安全性和高效性已经得到广大医生认可,目前已经成为肾内科中一种必要的技术手段[14]。但是PRB是一种有创检查方式,血肿等术后并发症无法完全避免。临床中通常根据血肿严重程度给予对应治疗,轻度血肿通常不用采取治疗,患者机体自身就可以吸收,当血肿过大则需要进行临床输血或手术治疗[15]。因此,对术后血肿发生危险因素进行分析,对于患者在行超声引导下PRB前风险评估具有重要临床意义。
本研究中患者术后24 h血肿发生率为45.00%,与既往报道[16-17]结果接近,处于合理范围。但本研究显示,性别和年龄与血肿发生率无相关性,与既往研究[16-17]相悖,但是单因素分析显示年龄在两组患者中存在明显差异,其原因可能在于患者机体动脉壁硬化程度会随着年龄增加而逐渐严重,以此促进血肿发生,相关性结果出现偏差可能是单中心研究病理数有限所导致,性别、年龄与术后血肿直径之间关系还需进一步通过研究证实。
本研究通过二元Logistic回归分析得出高血压是患者发生血肿独立危险因素,与罗智[18]研究结果相似。分析其原因可能是患者肾小动脉在高血压影响下会出现玻璃样变性,导致肾小管收缩能力大幅度降低,因此血肿发生率较高,而长期处于高血压困扰患者,其肾脏损伤也会进一步加强,使患者术后出血风险大大增加。戴思彦[19]认为IgAN是导致患者在行肾穿刺活检术后出现出血并发症的独立危险因素。本研究结果显示IgAN并非血肿发生独立危险因素,但是与血肿直径呈现正相关,此原因可能是本研究纳入病例数有限,造成结果出现偏差,患者血管及肾脏组织间质病变程度会随着IgAN出现而增加,所以当血肿发生后会增加其直径,因此呈现正相关。李凤等[20]发现行超声引导肾穿刺活检术后血肿发生率与CKD分期和肾脏深度密切相关。本研究显示,CKD分期>1期、肾脏深度≤20 mm均为患者血肿发生独立危险因素,究其原因可能与患者肾功能不全有关,在CKD分期越高患者中其机体血小板功能和数量会出现明显异常,凝血机制也会因为凝血因子活性降低出现障碍,进而导致血管硬化脆性增加和肾皮质变薄从而出现血肿,患者肾脏深度越深,可能其肾脏周围肌肉及脂肪层越多,进而可对肾脏起到有效的止血作用,血肿发生率降低。相关性分析得出,患者BMI与血肿直经呈现负相关,与覃夏川等[21]研究结果相似,其原因可能是患者体型越肥胖,位于肾脏下端纤维囊外侧的脂肪囊丰富度越高,压迫止血效果良好,因此在一定范围内BMI越高,越不容易出现血肿。
综上,超声引导下右肾穿刺活检术是一种可以在分子或细胞水平上对肾脏疾病进行分类诊断的有效技术。术后血肿形成由多因素混杂引起,其中CKD分期、高血压、及肾脏深度变浅是血肿发生独立危险因素。本研究不足之处在于血肿发生患者病例数较少且为单中心回顾性分析,其中造成血肿形成相关因素较多,不同医院医生操作及医疗配置也不尽相同,所以后续还需加大纳入样本量和因素以保证研究结果准确性和普遍性。

