耐多药肺结核治愈患者复发的影响因素分析
杨小钰 邱磊 张顺先 张少言 周伟 吴显伟 吴定中 张惠勇 肖和平 鹿振辉
耐多药肺结核(multidrug-resistant pulmonary tuberculosis,MDR-PTB)是指肺结核患者感染的结核分枝杆菌,经体外药物敏感性试验(简称“药敏试验”)证实至少同时对异烟肼和利福平耐药[1]。MDR-PTB治疗完成率和治愈率低,治疗周期长,治疗成本高[2-3]。2020年世界卫生组织(World Health Organization,WHO)全球结核病报告指出,耐多药/利福平耐药治愈率仅有57%,死亡率接近15%,且继发损伤或合并疾病较多,包括失明、耳聋、骨髓抑制、肝肾功能衰竭,导致治疗中断或失败[4]。MDR-TB的出现对全球结核病控制构成巨大威胁[5]。MDR-PTB复发情况及其危险因素国内目前尚未见到相关报道,了解MDR-PTB复发的危险因素将有助于评估治疗方案,以及MDR-PTB预防和控制的长期有效性。笔者基于已有数据初步分析了我国MDR-PTB复发的情况及影响因素,以期尽早识别复发相关的危险因素,为加强MDR-PTB的防控提供参考依据。
资料和方法
1.研究对象:采用回顾性研究方法,搜集2013年1月至2017年12月期间,经长程(18~24个月)化疗方案(6Am-Lfx-P-Z-Pto/18Lfx-P-Z-Pto;Am:阿米卡星,Lfx:左氧氟沙星,P:对氨基水杨酸钠,Z:吡嗪酰胺,Pto:丙硫异烟胺)[6]治愈的600例MDR-PTB 患者作为研究对象,治愈后均随访3年。研究对象来自全国15个省份的18家医院,包括同济大学附属上海市肺科医院、首都医科大学附属北京胸科医院、中国人民解放军总医院第八医学中心、新疆维吾尔自治区胸科医院、河北省胸科医院、上海市公共卫生临床中心、镇江市第三人民医院、东南大学医学院附属南京胸科医院、沈阳市胸科医院、上海市徐汇区中心医院、武汉市结核病防治所、江西省胸科医院、天津市海河医院、新乡医学院第一附属医院、重庆市公共卫生医疗救治中心、深圳市第三人民医院、长沙市中心医院和自贡市中医医院。本研究已通过中国临床试验注册中心(ChiCTR1900027720)、上海中医药大学附属龙华医院伦理审查委员会(2019LCSY023)的批准。本研究中所有研究对象均知情且自愿参与,并签订知情同意书。
2.资料收集:收集研究对象治愈后随访3年的基本信息、临床信息和实验室检测结果,包括性别、年龄、体质量指数(body mass index,BMI)、慢性病病史、结核病病史(接受本长疗程化疗方案前)、治疗用药、痰涂片、痰培养、药敏试验、胸部CT扫描、生化指标等。
3.相关定义:(1)复发:曾接受过抗MDR-TB治疗,且疗程结束时被判定为“治愈”,但随访期间被再次诊断为结核病者(基于痰培养、痰涂片及药敏试验)[7]。(2)治愈:完成规定的疗程,在治疗的终末,连续2次涂片(培养)结果阴性,每次间隔30 d[8]。
4.质量控制:(1)研究人员:制定临床研究方案,并组织18个中心的研究人员进行培训,参加本研究的人员均为结核病专科医师并具备临床研究经验,通过定期的电话随访、现场随访等方式收集临床数据。(2)数据管理:受试者数据采用纸质病例报告表的形式保存,由临床医师负责记录,并定期录入电子数据库,由统计学专家和研究者共同负责数据管理。当出现疑似结核病症状/体征,经临床判定为复发时,需检测以下项目:痰培养、痰涂片、体外药敏试验、胸部CT扫描、血常规、血红细胞沉降率、尿常规、肝肾功能等。痰培养及药敏试验:复发患者均采用BD 960快速液体分枝杆菌培养基及改良罗氏培养基,快速培养结果报阳需经痰涂片确认,罗氏培养基经2~8周出现菌落后涂片确认;培养阳性者进行菌种鉴定,鉴定为结核分枝杆菌复合群者进行药敏试验,检测药物种类至少包括异烟肼、利福平、左氧氟沙星和阿米卡星。
5.统计学处理:采用 SPSS 28.0 软件进行数据分析,计量资料呈偏态分布,以“中位数(四分位数)[M(Q1,Q3)]”描述,组间差异的比较采用Wilcoxon 秩和检验。计数资料以“百分率或构成比(%)”描述,组间差异的比较采用χ2检验。采用多因素logistic 回归分析MDR-PTB治愈者复发的影响因素,根据多因素logistic 回归分析结果,绘制受试者工作特征曲线,计算曲线下面积,评估各指标预测价值。所有检验均为双侧检验,检验水准α=0.05。
结 果
1.基本情况:600例研究对象,治愈后随访3年,发现有40例复发,复发率为6.7%(40/600;95%CI: 4.9%~9.1%)。复发者与未复发者在性别分布、肺结核初次诊断到MDR-PTB初次诊断的时间间隔、MDR-PTB初次诊断到入组治疗的时间间隔、肺结核初次诊断到MDR-PTB治疗的时间间隔、血红细胞沉降率、尿糖水平、合并糖尿病、空洞数量、结核病治疗史、阿米卡星及环丝氨酸用药等方面差异均有统计学意义(表1)。
2.治愈后MDR-PTB复发危险因素的单因素分析:纳入年龄、性别、BMI、血液指标、结核病治疗史、治疗用药情况等83个相关因素为自变量构建单因素logistic回归方程。为了筛选更多有价值的变量纳入多因素分析,设定P<0.20作为单因素分析筛选条件,共发现13个因素与MDR-PTB复发相关,见表2。
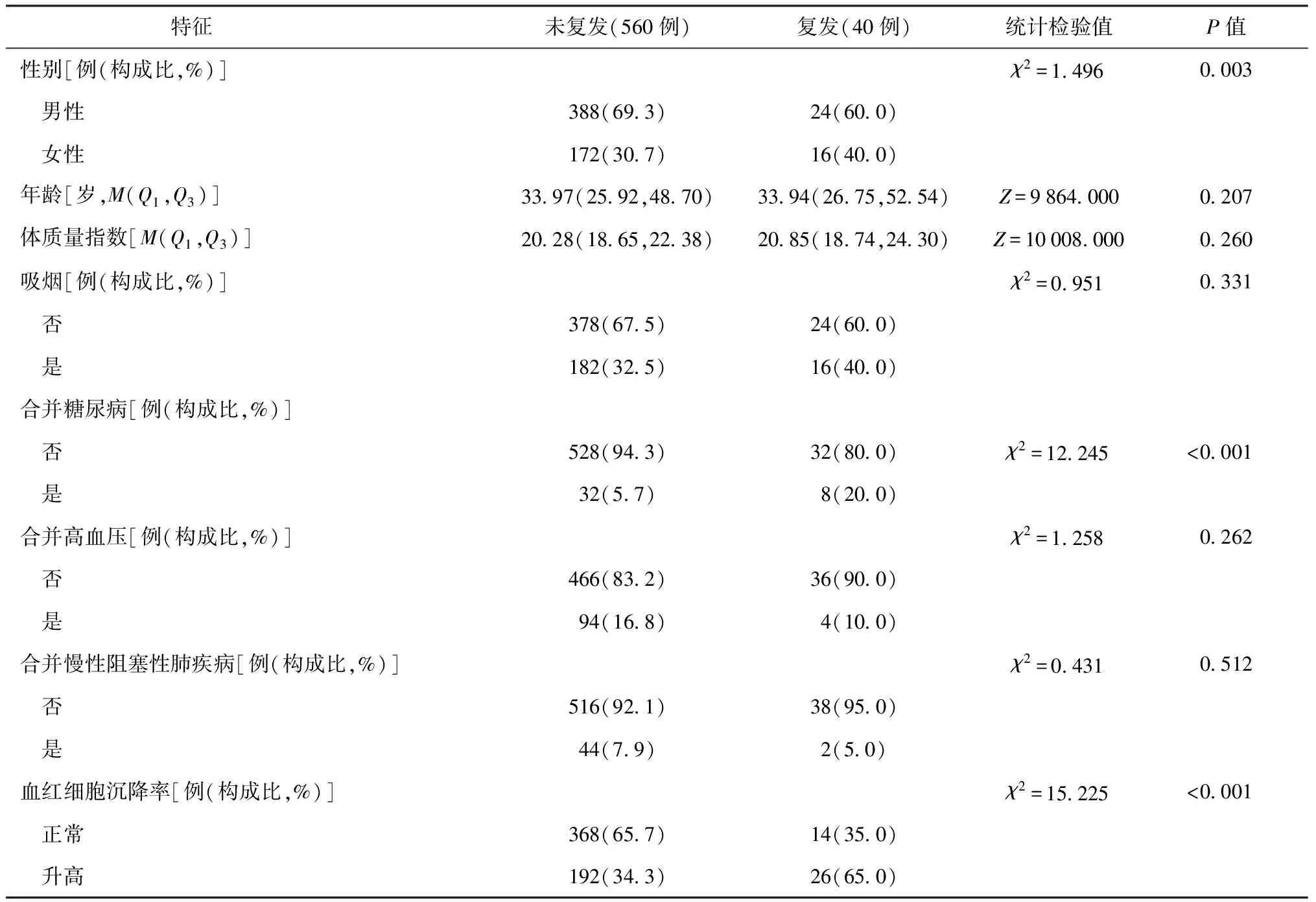
表1 耐多药肺结核治愈后复发与未复发者的基线特征比较

续表1
3.治愈后MDR-PTB复发危险因素的多因素分析:将单因素分析中差异有统计学意义的17个相关因素作为自变量,进行多因素logistics回归分析,检验各自变量与复发之间是否存在独立的统计学联系(变量赋值见表3)。结果显示:血红细胞沉降率升高、总胆红素水平升高、尿蛋白水平升高、尿糖水平升高、使用环丝氨酸、肺结核初次诊断到MDR-PTB初次诊断时间≥1年、有空洞等是MDR-PTB复发的独立危险因素。而使用阿米卡星和治疗第6个月空洞闭合是MDR-PTB降低复发风险的保护因素(表4)。

表2 耐多药肺结核患者复发影响因素的单因素分析 [例/名(构成比,%)]
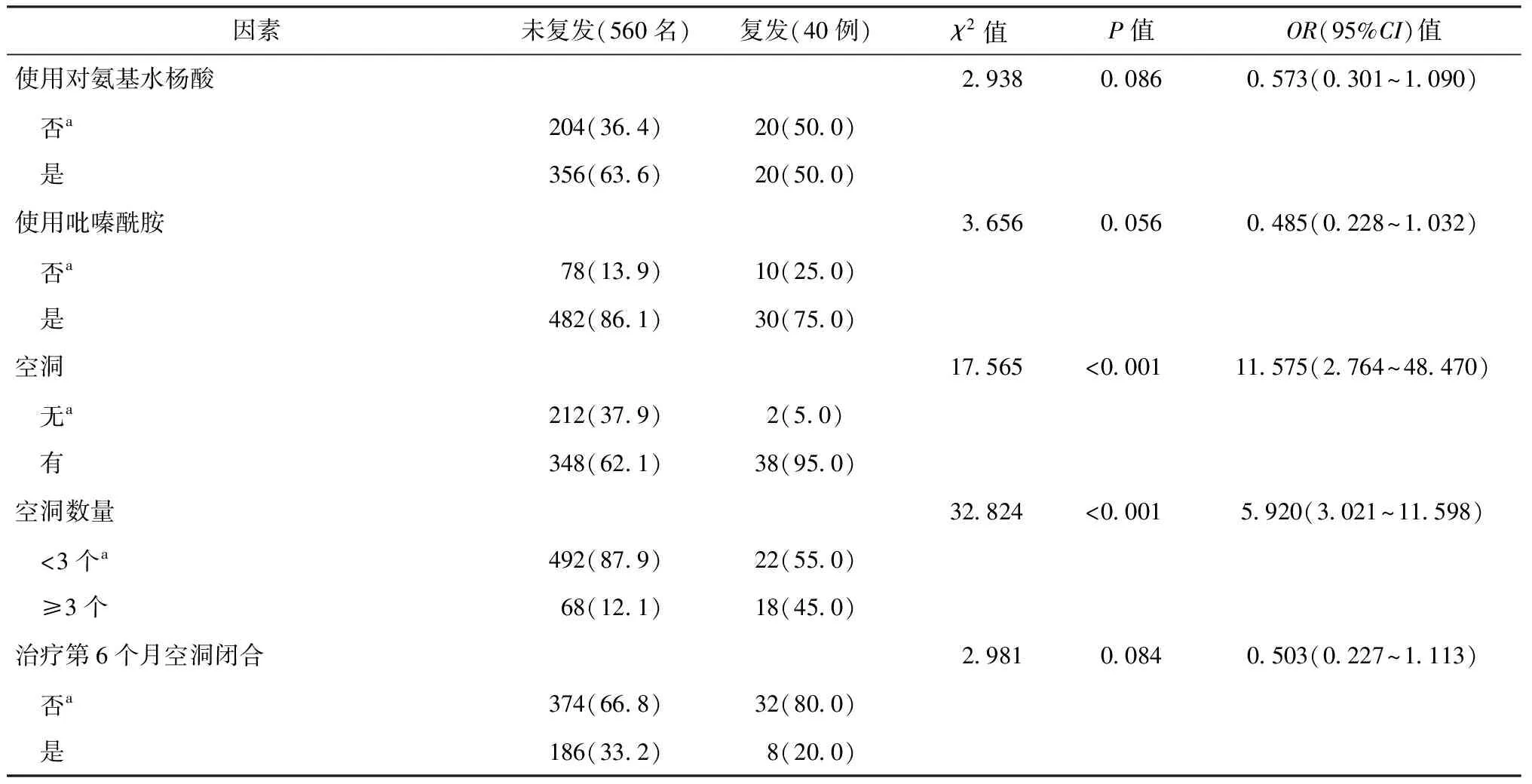
续表2
4.治愈后MDR-PTB复发危险因素诊断价值:以logistic回归分析构建的总体模型、肺结核初次诊断到MDR-PTB初次诊断时间、血红细胞沉降率、总胆红素水平、尿蛋白水平、尿糖水平、使用环丝氨酸、空洞、治疗第6个月空洞闭合、使用阿米卡星及参考线为检验变量作受试者工作特征曲线分析,见图1。计算总体模型、肺结核初次诊断到MDR-PTB初次诊断时间、血红细胞沉降率、使用环丝氨酸、使用阿米卡星、空洞、总胆红素水平、尿蛋白水平、尿糖水平、治疗第6个月空洞闭合曲线下面积(AUC)分别为0.932、0.734、0.654、0.646、0.716、0.664、0.500、0.588、0.554、0.500。
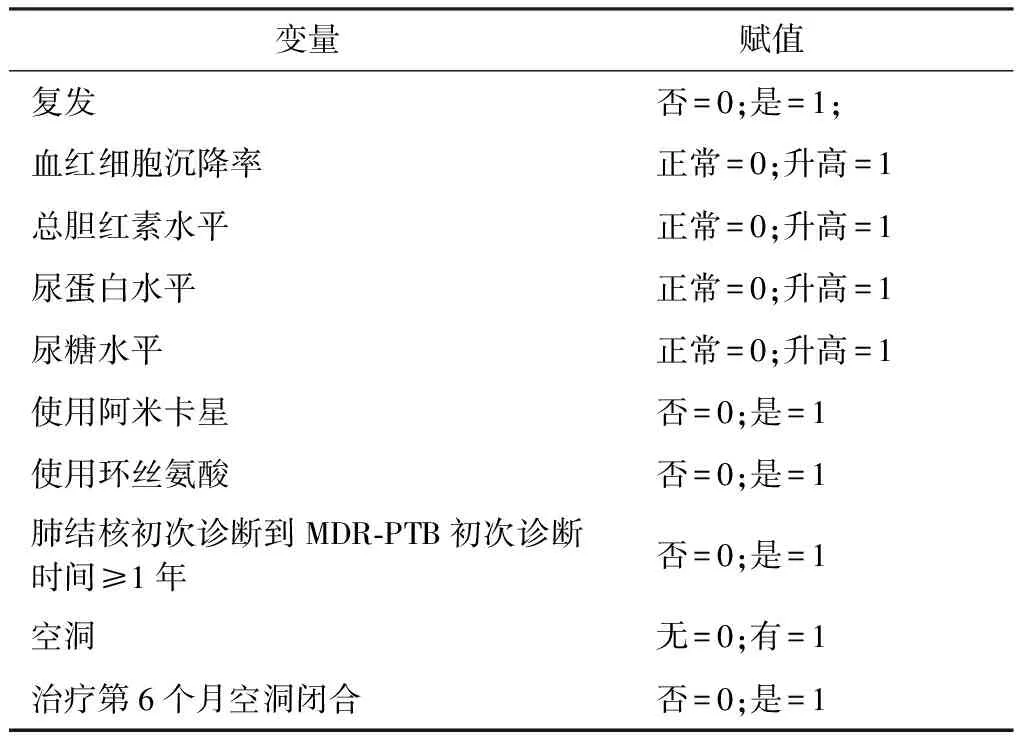
表3 多因素logistic回归分析变量赋值情况
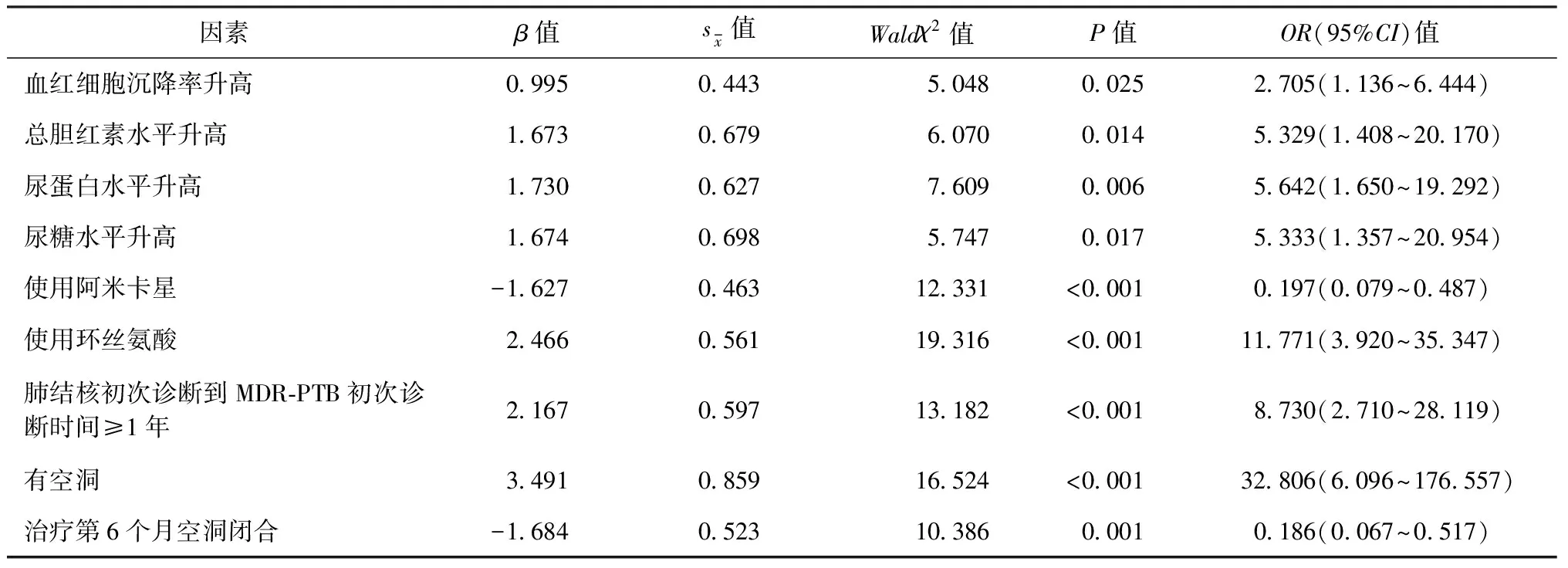
表4 耐多药肺结核患者治愈后复发影响因素的多因素logistic回归分析

图1 耐多药肺结核治愈后复发危险因素的受试者工作特征曲线分析
讨 论
治愈后出现复发是我国MDR-PTB控制的难点和重点问题[9],再治疗方案选择有限,且对密切接触者构成持续的威胁,危及社会公共卫生安全。世界范围内报告的MDR-PTB复发率从随访2年后的0%到随访8年后的8.5%不等[10]。本次研究中,600名治愈者3年随访复发率为6.7%,高于中国台湾地区(3.0%)[11]和韩国(4.4%)[12]的研究结果,可能和研究对象地区来源差异大、基本病情、纳入和排除标准、区域经济和治疗水平、抗结核治疗方案及患者治疗依从性、治愈和复发定义等不同[13]及我国结核病负担重有关。目前,我国MDR-PTB防控形势严峻,识别MDR-PTB复发的危险因素对加强耐药结核病防控有重要意义,有必要在我国特别是结核病高发地区进一步加强结核病患者停药后的随访和主动筛查,有针对性地提出控制措施。
笔者研究显示,血红细胞沉降率、总胆红素、尿蛋白、尿糖高于正常值,以及使用环丝氨酸、肺结核初次诊断到MDR-PTB初次诊断时间≥1年、有空洞是MDR-PTB复发的独立危险因素,而使用阿米卡星及治疗第6个月空洞闭合是降低复发风险的保护性因素,与Chen等[11]研究结果类似。肺结核初次诊断后距离MDR-PTB诊断耗时长可能与检测技术不完善相关,存在误诊漏诊,延误治疗时机,加重病情,导致复发风险增加,Sun等[14]和Fregona 等[15]研究发现,精准的新诊断技术、新药和短程治疗新方案在未来将成为降低MDR-PTB复发的主要治疗手段。MDR-PTB病程长,渗出性、增殖性及纤维性病灶同时存在,合并结核空洞者洞壁周围血管稀少、硬化,甚至闭合,抗结核药物穿透空腔能力差导致疗效降低,增加再次感染风险,应早期识别空洞,制定正确、有效的治疗方案,治愈后增强患者的复查意识,降低复发率[16]。活动性肺结核患者的血红细胞沉降率明显加快,关注血红细胞沉降率变化对于MDR-PTB复发预测判断有临床意义但不具有特异性[17]。总胆红素、尿糖及尿蛋白升高,肝肾功能受损[18],会导致患者对后续抗结核化疗方案的耐受性差,治疗完成率降低,从而引起MDR-PTB复发。因此,应重视患者的血液生化指标,尽早识别并控制危险因素。对于抗结核药物使用而言,阿米卡星敏感患者应用阿米卡星可明显改善治疗结局[19],且阿米卡星长疗程使用较短程的疗效更优[20]。随着新的强效抗菌药物的出现和循证医学证据的积累,WHO于2020年发布《整合版结核病指南模块四:耐药结核病治疗》,首次推荐全口服短程方案,新一代氟喹诺酮类药物、贝达喹啉、利奈唑胺等逐步成为提高MDR-PTB治疗成功率的关键药物,而传统二线注射类抗结核药物临床地位逐步弱化;但在我国口服药物完全取代注射剂的条件尚不成熟,在一段时间内将会出现含注射剂方案和口服药物方案并行的情况,因此,合理使用阿米卡星对降低MDR-PTB复发率在一段时间和部分地区仍然具有临床指导意义[21]。指南中也提出环丝氨酸是MDR-PTB治疗核心药物(B组)。长期使用环丝氨酸,患者可能出现精神系统不良反应,服药依从性降低,更容易复发,不利于全程规范DOT管理,如何在临床获益和药物不良反应之间取得平衡,以及时调整药物剂量和疗程及整体方案,对提高MDR-PTB 治愈率、降低复发率有重要意义。
本研究存在以下局限性:首先,虽然研究通过培养和药敏试验证实了MDR-PTB的复发,但并没有对所有复发者的配对菌株进行基因分型,无法判定复发是由原始感染菌株引起,还是由新菌株的外源性再感染导致。其次,本研究纳入的研究对象(2013—2017年)均接受长程化疗方案(18~24个月),对于新的抗结核药物(如利奈唑胺和贝达喹啉)与MDR-PTB复发的相关性有待进一步研究。最后,纳入研究对象存在一定的选择偏倚,如研究人群中合并糖尿病患者及使用环丝氨酸患者群体样本量较小。因此,仍需大规模前瞻性研究来验证。
综上所述,本研究探讨了与MDR-PTB复发密切相关的危险因素,有助于早期预测MDR-PTB复发及启发进一步改善诊治策略。第一,不断提高MDR-PTB诊断检测能力、缩短肺结核初次诊断至MDR-PTB初次诊断时间。一方面,研发结核分枝杆菌培养和药敏试验新技术,降低技术推广门槛和卫生经济学负担,使MDR-PTB检测方法尽可能覆盖更大范围的不同级别医疗机构;另一方面,不仅是结核病专科医师,其他相关专科(呼吸科、感染科等)医师也必须重视MDR-PTB早期检测,尽早识别MDR-PTB并启动临床治疗,以减少MDR-PTB复发风险。第二,重视肺部空洞病变对MDR-PTB治愈后复发的预测作用,及时评估空洞范围及闭合情况对于预测复发有重要意义。第三,重视生化指标(血红细胞沉降率、总胆红素、尿蛋白、尿糖)对MDR-PTB复发的预测意义,加强对MDR-PTB患者停药后的随访和主动筛查教育。第四,临床医师应当在循证证据基础上制定“个体化”MDR-PTB化疗方案,谨慎权衡药物利弊。未来需要继续开展MDR-PTB治愈后中长期结局的队列研究,进一步揭示MDR-PTB复发的发生率及其临床危险因素。
利益冲突所有作者均声明不存在利益冲突
作者贡献杨小钰:分析/解释数据、起草文章、统计分析;邱磊、张顺先、张少言、周伟、吴显伟:对文章的知识性内容作批评性审阅、统计分析;吴定中、张惠勇、肖和平:支持性贡献;鹿振辉:对文章的知识性内容作批评性审阅、获取研究经费、行政/技术/材料支持、指导、支持性贡献

